В настоящее время диагностические критерии тяжелой преэклампсии в Республике Таджикистан четко определены, и, как правило, их применение не представляет затруднений в практической деятельности. Однако диагностика, акушерская тактика, прогноз жизни матери и плода при HELLP-синдроме остаются предметом дискуссий. Частота данного синдрома в общей популяции беременных колеблется от 0,9% до 1,0% [2].
По данным P.Hupuchi и соавт., которые в 2006 г. проанализировали 107 случаев HELLP-синдрома в одной из крупных клиник Венгрии за последние 10 лет, частота его среди рожениц составила 0,37% [3].
Многие ученые расценивают HELLP-синдром как тяжелую форму гипертензивных нарушений, которые имеют место у 4–12% беременных с преэклампсией [2–5]. Ряд исследователей считает, что как HELLP-синдром, так и тяжелая преэклампсия в одинаковой степени повышают риск преждевременных родов, плацентарной недостаточности, задержки роста плода, кровоизлияний в желудочки мозга [2–5]. Другие ученые доказывают, что осложнения для плода при HELLP-синдроме более выражены, чем при тяжелой преэклампсии [7–10].
Цель исследования: определить факторы риска перинатальной заболеваемости и смертности при тяжелой преэклампсии, осложненной HELLP-синдромом.
МАТЕРИАЛЫ И МЕТОДЫ
Для достижения поставленной цели нами проведено ретроспективное сравнительное исследование перинатальных исходов у 268 беременных, родоразрешенных в родильных домах Республики Таджикистан второго и третьего уровня в 2015 г. Основную группу составили 36 женщин, течение беременности у которых осложнилось тяжелой преэклампсией с HELLP-синдромом, и их новорожденные, группу сравнения — 232 женщины с тяжелой преэклампсией без HELLP-синдрома и их новорожденные.
Критериями включения в основную группу явились предложенные в 1982 г. L. Weinstein основные лабораторные тесты HELLP-синдрома: гемолиз, содержание билирубина выше 20 мкмоль/л (H — hemolysis), уровень АЛТ выше 45 Ед/л (EL — elevated liver enzyme levels), количество тромбоцитов менее 150 × 109/л (LP — low platelet count). Критерии исключения: гипербилирубинемия, связанная с гепатитами, острой печеночной недостаточностью, а также тромбоцитопения, связанная с заболеваниями крови.
Критерии включения в группу сравнения: жалобы на головную боль, нарушение зрения, тошноту, рвоту в сочетании с АГ (систолическое АД — 160 мм рт. ст. и выше, диастолическое АД — 110 мм рт. ст.) и/или протеинурия 3 г/л и выше [3].
Проведен сравнительный анализ клинико-лабораторных показателей: жалоб, АД, содержания гемоглобина и тромбоцитов в периферической крови, билирубина, АЛТ в венозной крови, уровня протеинурии.
Статистический анализ произведен с использованием прикладного пакета Statistica 6,0 (StatSoft Inc., США). Вычислялись средние величины и их ошибка (M ± σ) для количественных выборок и доли для качественных показателей. Независимые качественные показатели сравнивали с помощью таблицы сопряженности по критерию χ2 для сравниваемых количеств более 10. Различия считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Средний возраст женщин с тяжелой преэклампсией, осложненной HELLP-синдромом, оказался значимо меньше и составил 21,5 ± 1,4 года (от 19 до 35 лет), с тяжелой преэклампсией без HELLP-синдрома — 26,0 ± 0,4 года (от 18 до 43 лет) (р < 0,05).
В основной группе первородящих было 21 (58,3%), повторнородящих (2–4 родов) — 13 (36,1%), многорожавших (5 и более родов) — 2 (5,6%), в группе сравнения — соответственно 58,2%, 36,6% и 5,2%.
Жалобы на головную боль предъявляли 16,7% беременных с HELLP-синдромом и 80,6% с тяжелой преэклампсией без HELLP-синдрома. Важным компонентом ухудшения состояния при HELLP-синдроме были боли в эпигастральной области (16,7%), напряженность в области правого подреберья (69,5%).
Систолическое АД в обеих группах колебалось в диапазоне от 160 до 220 мм рт. ст., а диастолическое — от 90 до 120 мм рт. ст.
Следует отметить, что у большинства женщин с HELLP-синдромом отмечена высокая протеинурия (от 6,6 до 13,2 г/л), лишь в двух случаях протеинурия составила 3,3 г/л; в группе с тяжелой преэклампсией без HELLP-синдрома — 5,2 ± 0,4 г/л.
Один из основных симптомов HELLP-синдрома гемолиз проявлялся в виде микроангиопатической гемолитической анемии, обнаруженной при анализе мазка периферической крови в 94,4% случаев.
При тяжелой преэклампсии без HELLP-синдрома среднее содержание гемоглобина составило 101,9 ± 1,1г/л. В результате гемолиза эритроцитов и развития микроангиопатической анемии среднее содержание гемоглобина в группе с HELLP-синдромом оказалось в 1,3 раза меньше — 78,5 ± 5,8 г/л (р < 0,05).
Для гемограммы были характерны сморщенные и деформированные эритроциты, шизоциты и полихромазия, найденные у 83,3% женщин основной группы. Следует отметить, что подобная картина наблюдалась у 6 беременных с HELLP-синдромом, у которых произошла ранняя неонатальная гибель, а у беременных группы сравнения с неблагоприятными перинатальными исходами данное явление отсутствовало.
В группе с тяжелой преэклампсией, осложненной HELLP-синдромом, тромбоцитопения диагностирована во всех случаях, а среднее содержание тромбоцитов было существенно ниже, чем в группе с тяжелой преэклампсией без HELLP-синдрома: 112 ± 24,3 × 109/л против 213,0 ± 22 × 109/л (р < 0,05). При HELLP-синдроме содержание тромбоцитов колебалось от 70 × 109/л до 112 × 109/л. Значительное снижение числа тромбоцитов стало причиной кровотечения у 3 женщин, и у 5 из 36 новорожденных диагностировано интравентрикулярное кровоизлияние.
Тромбоцитопения и нарушение функции печени в группе с HELLP-синдромом достигали максимума спустя 34–48 часов после родоразрешения.
Предполагают, что повышение уровней печеночных ферментов при HELLP-синдроме вызвано блокадой кровотока во внутрипеченочных синусоидах из-за отложения в них фибрина, что приводит к дегенерации печеночных клеток [11–15]. В англоязычных странах для диагностики HELLP-синдрома используют определение уровня лактатдегидрогеназы [2, 3, 6, 10, 11], в нашей стране — АЛТ. Мы использовали рекомендации P. Hupucнi и соавт. (2006), которые считают, что повышение концентраций ферментов печени АЛТ и АСТ до 75 Ед/л является значительным, а уровень 150 МЕ/л ассоциируется с повышенной заболеваемостью матери [3]. Содержание АЛТ в крови пациенток с HELLP-синдромом в нашем исследовании колебалось от 57 до 170 Ед/л. У матерей, новорожденные которых умерли в первые 7 суток, оно оказалось самым высоким — от 120 до 170 Ед/л.
Ведение женщин с тяжелой преэклампсией с признаками HELLP-синдрома и без них основано на тщательной оценке показателей жизненно важных функций, стабилизации мониторируемых показателей и оптимальном родоразрешении. Во всех случаях проведены обязательная профилактика судорог и антигипертензивная терапия.
Профилактика судорог осуществлялась путем внутривенного ведения раствора магния сульфата в режиме 4–6 г (нагрузочная доза) и 1–2 г (поддерживающая доза) в час. При развитии HELLP-синдрома в сочетании с олигоурией или тенденцией к ней профилактика судорог во всех случаях представляла серьезную проблему. Снижение темпа выделения мочи до 25 мл в час выявлено у 5 беременных, что потребовало замены магния сульфата диазепамом: 40 мг диазепама разводили в 500 мл раствора Рингера лактата. Скорость инфузии подбиралась так, чтобы создавать состояние седации. Через 48 часов после родоразрешения профилактика судорог прекращалась. Приступов судорог не было.
Антигипертензивная терапия производилась при систолическом АД 160/110 мм рт. ст. и выше и диастолическом АД 110 мм рт. ст. и выше, продолжалась для поддержания систолического АД ниже 160 мм рт. ст., а диастолического — 90–100 мм рт. ст. С этой целью преимущественно использовали нифедипин и гидралазин.
При HELLP-синдроме также применяли глюкокортикоиды при снижении количества тромбоцитов менее 100 × 109/л. Антенатальное введение дексаметазона в дозе 12 мг в/м каждые 8 часов повышало содержание тромбоцитов и снижало частоту респираторного дистресс-синдрома у новорожденных.
В случае развития диссеминированного свертывания крови проводилась трансфузия свежезамороженной плазмы в дозе 15–30 мл на 1 кг веса женщины. Трансфузия эритроцитов осуществлялась при падении уровня гемоглобина до 70 г/л и меньше.
Средняя продолжительность родов у 6 (16,7%) женщин с HELLP-синдромом составила 7,3 ± 0,2 ч, а время с момента диагностики HELLP-синдрома до родоразрешения — 4,4 ± 0,3 ч. У 30 (83,3%) пациенток, родоразрешенных абдоминальным путем, время с момента диагностики HELLP-синдрома до операции составило 1,5 ± 0,5 ч.
Средняя продолжительность родов у 169 (72,8%) женщин с тяжелой преэклампсией без HELLP-синдрома — 13,3 ± 0,1 ч, время с момента диагностики тяжелой преэклампсии до родоразрешения — 24,4 ± 0,3 ч. У 63 (27,1%) родоразрешенных абдоминальным путем время с момента постановки диагноза до операции составило 21,5 ± 0,2 ч. Согласно полученным результатам, клинико-лабораторные показатели при тяжелой преэклампсии улучшались на 1–2-е сутки после родов, а родоразрешение при HELLP-синдроме приводило к улучшению клинико-лабораторных показателей лишь на 4–5-е сутки.
В основной группе более 50% беременностей завершились при сроке гестации менее 35 недель ввиду тяжести состояния матери, в то время как в группе сравнения преждевременных родов было в 2,9 раза меньше (табл. 1).
Таблица 1
Исходы беременности и родов,n (%)
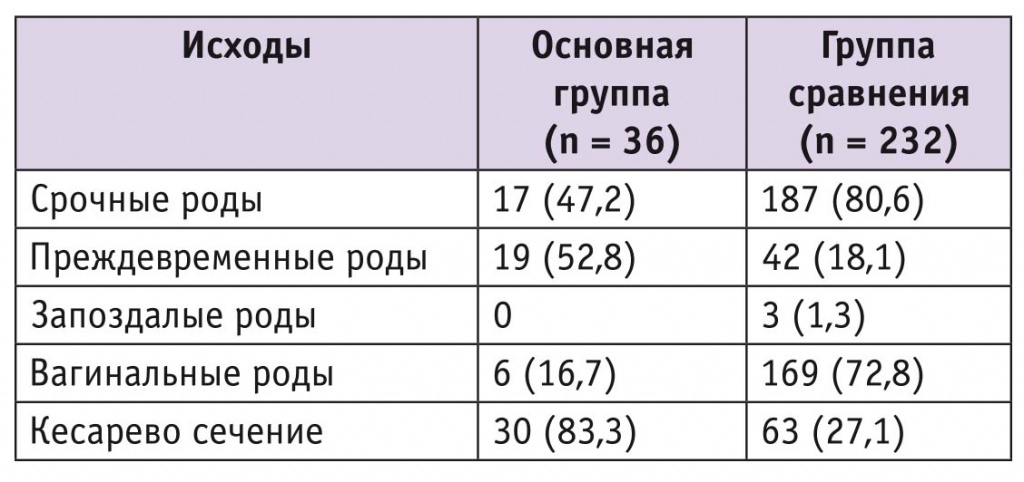
Показанием к абдоминальному родоразрешению в основной группе стало развитие HELLP-синдрома во время беременности или родов, в то время как в группе с тяжелой преэклампсией без HELLP-синдрома кесарево сечение проведено по сочетанным показаниям, включающим аномалии прикрепления плаценты, преждевременную отслойку плаценты, крупный плод в сочетании с тазовым предлежанием. Из 232 участниц группы сравнения у 42 кесарево сечение проведено ввиду наличия рубца на матке после кесарева сечения при предыдущих родах.
Следует подчеркнуть высокую смертность детей при тяжелой преэклампсии в обеих группах. При этом в раннем неонатальном периоде смертность при HELLP-синдроме оказалась выше в 7,6 раза, чем в группе без HELLP-синдрома. Так, из 36 новорожденных, родившихся от матерей с HELLP-синдромом, в раннем неонатальном периоде умерли 6 (16,7%): 2 (5,6%) с задержкой роста третьей степени, 4 (11,1%) в результате синдрома дыхательных расстройств в сочетании с внутриутробной пневмонией. Из 232 новорожденных группы сравнения родились мертвыми двое (0,9%), умерли в раннем неонатальном периоде пятеро (2,2%).
Анализ перинатальной смертности демонстрирует, что у всех матерей умерших детей основной группы наблюдались выраженное повышение уровней билирубина, АЛТ (выше 90 Ед/л) и патологическая протеинурия (до 13,2 г/л).
Уровень систолического АД матерей, дети которых умерли в раннем неонатальном периоде, в обеих группах был практически одинаковым и составил в среднем 164,5 ± 34,0 мм рт. ст. в основной группе и 167,4 ± 29,3 мм рт. ст. в группе сравнения.
Насыщение кислородом крови в обеих группах было одинаковым и колебалось в пределах 96–98%.
Средняя масса новорожденных основной группы оказалась значимо меньше, чем в группе сравнения (табл. 2).
Таблица 2
Показатели состояния новорожденных, М ± σ
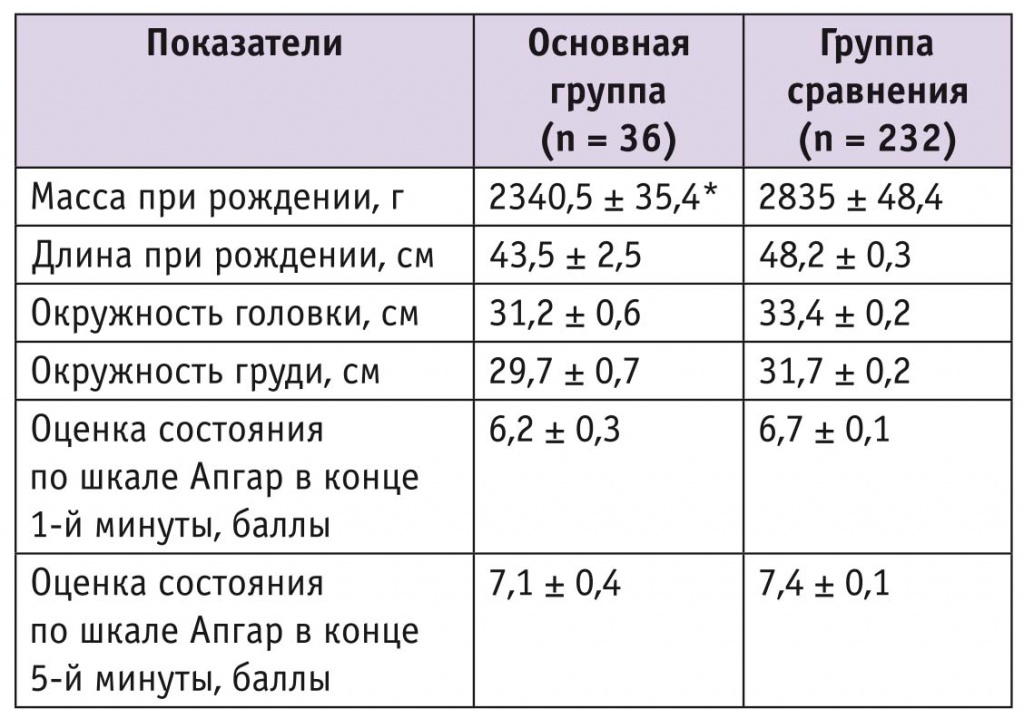
* P < 0,05.
Частота тяжелой асфиксии у новорожденных при HELLP-синдроме практически не отличалась от таковой у родившихся от матерей с тяжелой преэклампсией без HELLP-синдрома, в то же время частота умеренной асфиксии оказалась почти в 2 раза ниже. Так, среди 36 новорожденных основной группы в асфиксии тяжелой степени родились 2 (5,6%), в асфиксии умеренной степени — 4 (11,1%), а при тяжелой преэклампсии без проявлений HELLP-синдрома — 12 (5,2%) и 55 (23,7%) новорожденных соответственно. Немаловажным фактором снижения частоты тяжелой асфиксии при HELLP-синдроме является родоразрешение абдоминальным путем.
Задержка роста плода имела место у 15,9% участниц группы сравнения и у 25,0% основной группы.
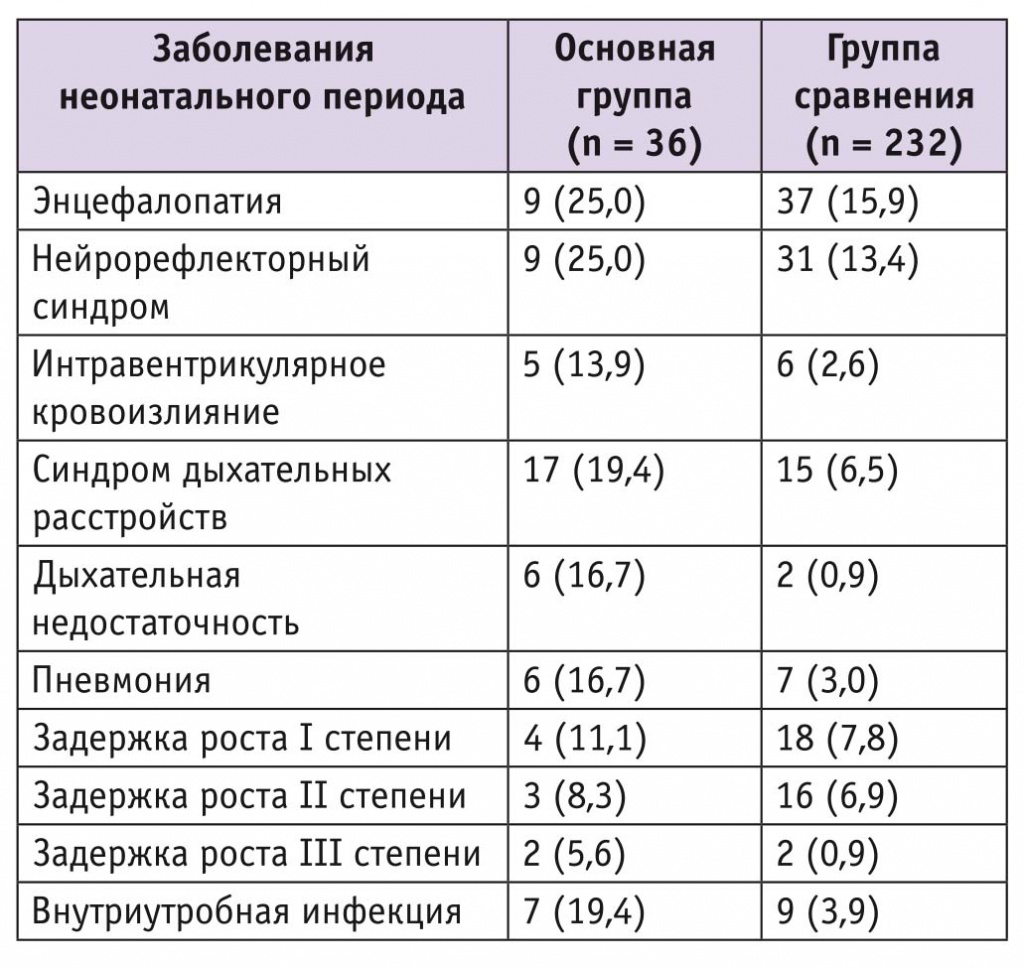
Заболеваемость новорожденных в раннем неонатальном периоде в обеих группах оказалась высокой (табл. 3).
Таблица 3
Заболеваемость новорожденных, n (%)
ЗАКЛЮЧЕНИЕ
Проведенный анализ перинатальных исходов при HELLP-синдроме и тяжелой преэклампсии без него свидетельствует о том, что HELLP-синдром является фактором неблагоприятных перинатальных исходов. Высокая частота респираторного дистресс-синдрома и задержки роста плода стала причиной неонатальной смерти 16,7% новорожденных, родившихся от матерей с тяжелой преэклампсией с HELLP-синдромом при сроке гестации 29–33 недели. В то же время стремительное развитие HELLP-синдрома ограничивает возможности проведения профилактики респираторного дистресс-синдрома у детей данного контингента женщин.
Рекомендации, которые рассматривают HELLP-синдром как тяжелую форму преэклампсии, способствуют повышению удельного веса досрочного родоразрешения без проведения профилактики респираторного дистресс-синдрома. Это требование явилось самым значимым фактором увеличения смертности новорожденных.
Риск потери плода возрастал у беременных, у которых HELLP-синдром сопровождался выраженной протеинурией, гипербилирубинемией и тромбоцитопенией. Корреляция тромбоцитопении с геморрагическими осложнениями у новорожденного была характерна при снижении количества тромбоцитов менее 70 × 109/л. Наличие сморщенных и деформированных эритроцитов и шизоцитов, полихромазия в сочетании с симптомами тяжелой преэклампсии, тромбоцитопенией и повышенным содержанием АЛТ с высокой вероятностью свидетельствовали о риске перинатальной заболеваемости и смертности при HELLP-синдроме.
Шансы на выживание у новорожденных повышались при госпитализации в стационары третьего уровня и НИИ акушерства, гинекологии и перинатологии.







