Концепция демографической политики Российской Федерации на период до 2025 г. определила ключевые задачи, решение которых должно увеличить естественный прирост населения. Среди них — снижение младенческой смертности, улучшение показателей здоровья детей раннего возраста. В 2012 г. утверждена «Государственная программа развития здравоохранения Российской Федерации до 2020 года», важнейшим разделом которой является подпрограмма «Охрана здоровья матери и ребенка». Основная цель подпрограммы — создание условий для оказания доступной и качественной медицинской помощи детям и матерям, снижение их смертности, а также частоты передачи ВИЧ от матери к ребенку. Итогом реализации Государственной программы должно стать снижение показателя младенческой смертности в 2020 г. до 6,4 на 1000[1, 3].
С 1 января 2012 г. Российская Федерация перешла на новые критерии регистрации рождений со срока беременности 22 недели и массы новорожденного 500 г. В связи с этим возникла необходимость решения проблем, с которыми наша медицина столкнулась впервые: бережного родоразрешения при экстремально недоношенной беременности, выхаживания глубоко недоношенных новорожденных, их последующей реабилитации. Переход на новые критерии регистрации рождений бросил вызов всей системе оказания акушерской и перинатальной помощи в стране, заставил пересмотреть отношение к некоторым принципам работы акушеров-гинекологов и неонатологов, изменил характер их профессионального мышления. В деятельности акушерско-гинекологической службы актуальной стала регионализация перинатальной помощи, которая позволяет обеспечить доступность высококвалифицированной помощи в зависимости от потребности пациента при рациональности затрат на ее оказание. Регионализация проведена и в службе родовспоможения Ярославской области.
Цель работы: оценка эффективности регионализации перинатальной помощи в регионе с компактным проживанием населения после перехода Российской Федерации в 2012 г. на новые критерии регистрации рождений.
Основными задачами исследования стали оценка показателей регионализации перинатальной помощи; анализ динамики показателей перинатальной и младенческой смертности в контексте принятых управленческих решений; определение направления дальнейшего совершенствования службы родовспоможения в регионе.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ эффективности работы службы родовспоможения в Ярославской области с 2011 по 2014 г. в связи с переходом на новые критерии регистрации рождений и формированием трехуровневой системы оказания акушерской и неонатальной помощи. В исследование были включены 59 973 женщины, родоразрешенные в регионе за этот период.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В Ярославской области проживает 306 000 женщин фертильного возраста, ежегодно происходит около 15 000 родов. В 2011 г. в Ярославской области был открыт Областной перинатальный центр, который позволил сформировать трехуровневую систему организации перинатальной помощи. В регионе в то время функционировали 17 акушерских стационаров, 8 из которых относились к первой группе, что составляло 8,2% от общего акушерского коечного фонда, 8 — ко второй (71,5% акушерских коек), один, Областной перинатальный центр (20,3% от всех акушерских коек), — к третьей. При этом доля родов в стационарах первой группы в 2011 г. составляла всего 3,9%, второй группы — 78,7%, третьей группы — 17,4%. Таким образом, акушерская койка на первом уровне работала с низкой степенью загруженности.
Учитывая это, а также компактность области, хорошую транспортную доступность и исходя из принципа соблюдения лицензионных требований, изложенных в Порядке оказания акушерско-гинекологической помощи (приказ Минздрава России № 572н от 01.11.2012 «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»), в 2012 г. было принято решение о сокращении 26 акушерских коек в 7 маломощных центральных районных больницах. С 2013 г. в регионе функционируют один акушерский стационар первого (2,2% акушерских коек по области), 8 стационаров второго (76,0% акушерских коек по области) и один — третьего уровня (21,8% акушерских коек по области).
В 2014 г. доля родов в стационаре первой группы составляла 0,9%, в стационарах второй группы — 71,4%, третьей — 27,7% от всех родов по области. В сравнении с 2011 г. с большей нагрузкой стал работать Областной перинатальный центр, снизилась доля родов в стационарах первой и второй групп, что обусловлено заработавшей в регионе маршрутизацией беременных.
Наибольшее расстояние между центральной районной больницей, где сокращены акушерские койки, и функционирующим акушерским стационаром в Ярославской области составляет 130 км, что соответствует критериям ВОЗ, в которых рекомендуется обеспечить доставку роженицы от места проживания до акушерского стационара за период в пределах двух часов[5].
К 2012 г. Ярославская область подошла, имея относительно низкий уровень младенческой смертности: в 2011 г. он составил 5,7 на 1000, тогда как в Российской Федерации в целом — 7,3 на 1000. Относительно невысоким был и уровень перинатальной смертности — 7,7 на 1000 (в РФ — 9,98 на 1000). При этом показатели, отражающие регионализацию перинатальной помощи, — частота преждевременных родов в стационаре третьего уровня, частота родоразрешения женщин с преэклампсией, сахарным диабетом и сердечно-сосудистыми заболеваниями на третьем уровне, а также доля нормальных родов в перинатальном центре от общего их количества по региону — были низкими (табл.).
Таблица
Показатели, отражающие качество регионализации акушерской помощи в Ярославской области в 2011–2014 гг.
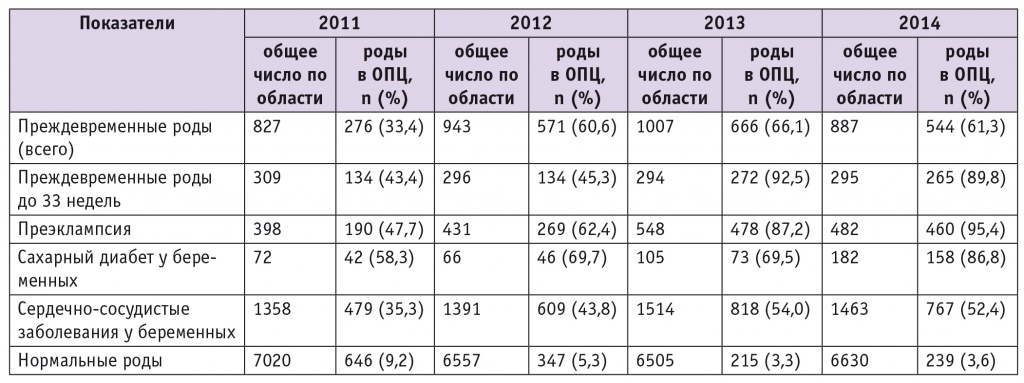
Примечание. ОПЦ — Областной перинатальный центр.
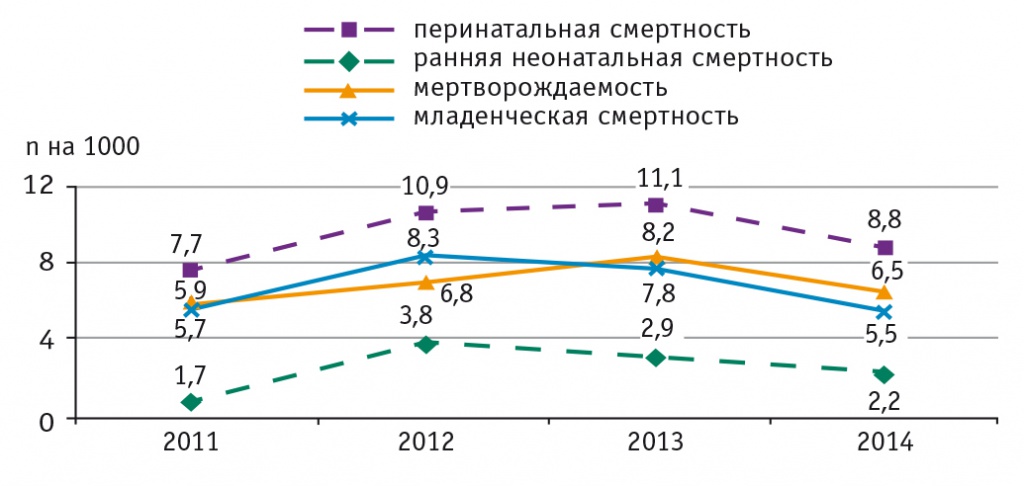
В 2012 г. в связи с изменившимися критериями регистрации рождений перинатальная смертность в регионе выросла на 41,5% (до 10,9 на 1000), а младенческая смертность — на 45,6% (до 8,3 на 1000). В структуре младенческой смертности 45,8% составляла ранняя неонатальная смертность. Основными причинами перинатальных потерь в раннем неонатальном периоде были внутрижелудочковые кровоизлияния (31,0%), инфекционные заболевания, специфичные для перинатального периода (20,7%), врожденные пороки развития (17,2%). Внутрижелудочковые кровоизлияния чаще регистрировали у недоношенных новорожденных с экстремально и очень низкой массой тела. Показатели перинатальной и младенческой смертности в Ярославской области в 2011–2014 годах приведены на рисунке 1.
Рис. 1. Перинатальная и младенческая смертность в Ярославской области в 2011–2014 гг., n на 1000
Рост младенческой смертности от управляемых причин заставил принять организационные решения, позволяющие проводить строгий учет и отбор беременных высокой степени акушерского риска для родоразрешения в перинатальном центре. Во-первых, совместно с Территориальным фондом обязательного медицинского страхования были разработаны тарифы на оказание помощи беременным, роженицам и родильницам с высокой степенью акушерского риска в Областном перинатальном центре, исключающие повышенную оплату помощи им вне стационара третьей группы.
Во-вторых, все учреждения Ярославской области, осуществляющие антенатальное ведение беременных, были включены в программу мониторинга здоровья беременных и женщин, завершивших беременность, безвозмездно предоставленную области Ивановским НИИ материнства и детства. Программа дает возможность отслеживать всех беременных, наблюдающихся у акушера-гинеколога, своевременно консультировать и направлять на родоразрешение в перинатальный центр пациенток с высокой степенью акушерского риска.
В-третьих, в регионе была организована трехуровневая система пренатальной диагностики врожденных аномалий развития, позволившая своевременно выявлять особенности развития у плода и направлять беременную на родоразрешение в специализированную клинику или своевременно ставить вопрос о прерывании беременности.
В-четвертых, в структуре Областного перинатального центра была организована неонатальная реанимационно-консультативная бригада, выезжающая к детям, родившимся преждевременно, в тяжелом состоянии, что позволило начать оказывать им квалифицированную помощь с первых минут жизни, даже если они родились вне стен перинатального центра.
В-пятых, были пересмотрены подходы к родоразрешению женщин с преждевременными родами в самом перинатальном центре. Так, был внедрен в практику региональный протокол «Преждевременные роды», который базируется на федеральных клинических рекомендациях, но имеет региональные особенности; стало применяться профилактическое введение магнезии при ранних и сверхранних преждевременных родах для профилактики неврологических нарушений у недоношенных новорожденных; начато извлечение недоношенных новорожденных при кесаревом сечении (КС) в сроках до 34 недель в целом плодном пузыре.
Эти мероприятия позволили снизить в 2013 г. младенческую смертность в регионе до 7,8 на 1000 и улучшить показатели регионализации акушерской помощи. Кроме того, уменьшилась доля врожденных пороков развития в структуре причин младенческой смерти с 22% в 2012 г. до 19% в 2013 г.
Однако в 2013 г. оставалась высокой перинатальная смертность — 11,1 на 1000, прежде всего за счет мертворождаемости (8,2 на 1000, в РФ — 6,4 на 1000). С учетом структуры причин перинатальной смерти (внутриутробная гипоксия, внутрижелудочковые кровоизлияния, внутриутробная инфекция, врожденные аномалии развития) были сделаны выводы и принят ряд организационных решений, позволивших изменить ситуацию. Во-первых, в соответствии с федеральными клиническими рекомендациями «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» в женских консультациях началось скрининговое обследование беременных на гестационный сахарный диабет, что увеличило выявляемость этой патологии в регионе в 1,8 раза, способствовало снижению на 12,6% частоты рождения крупных плодов, уменьшению ранней неонатальной смертности при крупном плоде в 3,6 раза. При этом доля родоразрешенных с сахарным диабетом в перинатальном центре выросла с 58,3% в 2011 г. до 69,5% в 2013 г. и 86,8% в 2014 г.
Во-вторых, в соответствии с международной клинической практикой[6, 7] при УЗИ в сроки от 18 до 21 недели беременным с поздним выкидышем или преждевременными родами в анамнезе в Ярославской области в обязательном порядке стала выполняться трансвагинальная цервикометрия. При укорочении шейки матки пациенткам назначали прогестероновую поддержку. Кроме того, трансвагинальная цервикометрия была рекомендована и по возможности начала проводиться всем остальным беременным в сроки от 18 до 21 недели с последующей прогестероновой поддержкой при укороченной шейке матки. Данная практика привела к уменьшению количества детей, рожденных с экстремально низкой массой тела, с 97 в 2013 г. до 84 в 2014 г. и в целом к снижению частоты преждевременных родов с 6,6% в 2013 г. (1007 случаев) до 5,9% в 2014 г. (887 случаев).
В-третьих, в практику всех родовспомогательных учреждений региона был внедрен протокол «Подготовка шейки матки к родам и родовозбуждение», в который включены современные бережные способы подготовки к родоразрешению, реализующиеся не позднее 41 недели, так как в более поздние сроки увеличивается частота мертворождаемости.
В-четвертых, в перинатальном центре стала активно применяться методика оценки центральной гемодинамики матери при АГ во время беременности, что позволило выделить группу риска по преэклампсии и тяжелой плацентарной недостаточности и своевременно ставить вопрос о родоразрешении у таких пациенток[2].
Необходимо подчеркнуть, что в 2014 г. отмечена максимальная концентрация беременных высокого акушерского и перинатального риска в перинатальном центре (см. табл.). Подавляющее большинство женщин с преэклампсией, сахарным диабетом, более 50% беременных с сердечно-сосудистыми заболеваниями были родоразрешены в учреждении родовспоможения третьей группы. При этом доля всех нормальных родов от их общего количества по области в перинатальном центре очень незначительна. Несмотря на некоторое уменьшение удельного веса преждевременных родов в перинатальном центре (с 66,1% в 2013 г. до 61,3% в 2014 г.), доля родоразрешенных в сроки до 33 недель в стационаре третьей группы оставалась высокой. Важно также отметить, что среди преждевременных родов, произошедших в стационарах первой и второй групп в 2014 г., только 10,2% — роды до 33 недель, и всего одни из них (в стационаре первой группы) имели благоприятный исход для новорожденного.
Проведенные организационные мероприятия позволили в 2014 г. по сравнению с 2013 г. снизить показатель младенческой смертности в регионе на 29,5% — до 5,5 на 1000, перинатальной смертности на 20,7% — до 8,8 на 1000, мертворождаемости на 20,7% — до 6,5 на 1000, ранней неонатальной смертности на 24,1% — до 2,2 на 1000. По сравнению с 2012 г. в 2014 г. показатель младенческой смертности в области снизился на 33,7% (с 8,3 до 5,5 на 1000), перинатальной смертности — на 19,3% (с 10,9 до 8,8 на 1000), мертворождаемости — на 4,4% (с 6,8 до 6,5 на 1000), ранней неонатальной смертности — на 42,1% (с 3,8 до 2,2 на 1000).
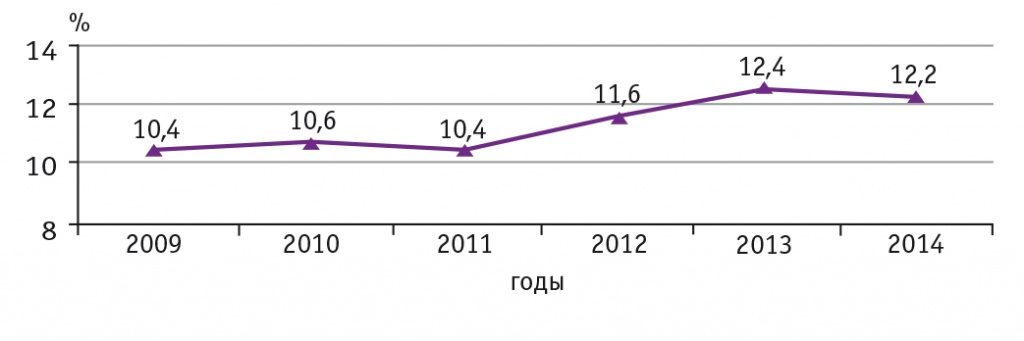
Следует особо подчеркнуть, что среди мер по снижению младенческой и перинатальной смертности в 2014 г. отсутствует увеличение частоты проведения КС. По сравнению с 2013 г. в 2014 г. она снизилась с 12,4% до 12,2%. В целом доля абдоминального родоразрешения в регионе на протяжении последних лет остается самой низкой в Российской Федерации. В области практикуется взвешенный подход к этой серьезной акушерской операции, многие акушеры-гинекологи имеют богатый опыт родоразрешения беременных с различной акушерской и экстрагенитальной патологией через естественные родовые пути. Частота выполнения КС в Ярославской области приведена на рисунке 2.
Рис. 2. Частота проведения кесарева сечения в Ярославской области в 2009–2014 гг., %
Существует устойчивый миф, что, только расширяя показания к КС, можно добиться снижения перинатальной смертности и обеспечить здоровье новорожденного и младенца. При этом есть данные, что при частоте КС свыше 7% перинатальные исходы существенно не меняются[4].
ЗАКЛЮЧЕНИЕ
Основополагающую роль в структуре службы родовспоможения в Ярославском регионе играет перинатальный центр. Однако, как показывает опыт ряда территорий (например, Тамбовской области), смертность детей первого года жизни можно уменьшить и в отсутствие учреждения третьего уровня. Для полноценного функционирования трехуровневой системы оказания перинатальной помощи необходимо строгое соблюдение конкретных клинических рекомендаций, сделанных на основании анализа причин неблагоприятных исходов.
Наша практика показывает, что благоприятно повлиять на показатели перинатальной и младенческой смертности можно, изменив систему родовспоможения, четко определив пути маршрутизации беременных в соответствии со степенью установленного акушерского и перинатального риска, пересмотрев сложившиеся подходы к ведению беременности и родоразрешению. При этом частота кесарева сечения останется неизменной.
Важно отметить, что мероприятия по регионализации акушерской помощи, проведенные в регионе после 2011 г., не потребовали дополнительных материальных затрат, однако существенно повысили эффективность работы службы родовспоможения.
На наш взгляд, следующим направлением совершенствования перинатальной помощи в регионе с учетом его компактности должно быть формирование службы родовспоможения, базирующейся только на стационарах второй и третьей групп. Это потребует подготовки квалифицированных кадров, а также определенных материальных затрат, связанных с дооснащением единственного на сегодняшний день в области стационара первой группы (дооснащение до второго уровня потребуется только стационару первой группы, поскольку все остальные акушерские стационары области оснащены в соответствии с приказом Минздрава России № 572н). Однако результатами могут стать рост доступности квалифицированной акушерской и неонатальной помощи для жительниц отдаленных районов и их новорожденных, повышение безопасности материнства и улучшение здоровья детей в Ярославской области.







