В связи с переходом в 2012 г. на учет родов по рекомендациям ВОЗ с 22 недель гестации при массе более 500 г отмечен прямо пропорциональный рост заболеваемости населения за счет ранней инвалидизации и тяжелой перинатальной заболеваемости. При этом неуклонно возрастает число беременных группы высокого перинатального риска, которым требуется высококвалифицированная врачебная помощь. Плацентарная недостаточность (ПН) и синдром задержки роста плода (СЗРП) являются одними из ключевых и часто встречающихся осложнений течения беременности, при этом наиболее неблагоприятные исходы, включающие перинатальные потери и инвалидизацию детей, а значит, будущих поколений, мы получаем при беременности, осложнившейся критическим состоянием плода.
Введение термина «критическое состояние плода» объясняется высокой значимостью антенатальных нарушений состояния плода в генезе постнатального возникновения и развития в трудоспособном возрасте социально значимых заболеваний. Это понятие предусматривает такую степень нарушений морфофункционального состояния, при которой истощение компенсаторных механизмов обуславливает высокий риск анте-, интра- и ранней неонатальной гибели. На сегодняшний день во всем мире остается спорным вопрос о целесообразности пролонгирования беременности при диагностированной декомпенсированной ПН. Многие ученые мира используют современные методы оценки состояния плода и стараются максимально пролонгировать беременность при развившейся декомпенсированной ПН, особенно при выявлении ее в ранние сроки беременности.
Цель работы: изучить особенности ультразвуковой картины при декомпенсированной ПН для разработки основных диагностических критериев критического состояния плода.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование выполнено в период 2014–2016 гг. на кафедре акушерства, гинекологии и перинатологии лечебного факультета Первого Московского государственного медицинского университета им И. М. Сеченова (заведующий кафедрой — академик РАН, проф. Стрижаков А. Н.), располагающейся на базе родильного дома и детского боксированного корпуса ГБУЗ ДЗ «ГКБ им. С. С. Юдина» г. Москвы. Необходимо отметить, что учреждение оказывает высококвалифицированную специализированную и высокотехнологичную консультативно-диагностическую и стационарную медицинскую помощь беременным, роженицам, родильницам, новорожденным детям. Родильный дом входит в состав многопрофильной клинической больницы с реанимационным отделением. Это приводит к тому, что в родильном доме концентрируются беременные с тяжелой экстрагенитальной патологией (заболеваниями органов дыхания, сердечно-сосудистой и мочевыделительной систем, опорно-двигательного аппарата, периферической нервной системы, крови, с различными хирургическими заболеваниями), значительно отягощающей течение беременности.
С целью разработки оптимального подхода к родоразрешению беременных при критическом состоянии плода нами проведено проспективное комплексное исследование показателей кровообращения в системе «мать — плацента — плод», артериального и венозного кровообращения плода и показателей центральной гемодинамики у 38 беременных с декомпенсированной ПН, находившихся на стационарном лечении в родильном доме ГКБ им. С. С. Юдина. Группу сравнения составили 47 беременных с компенсированной ПН.
УЗИ проводили в лаборатории перинатальной диагностики на кафедре акушерства, гинекологии и перинатологии Первого МГМУ им. И. М. Сеченова, в приемном отделении и клинико-диагностическом центре родильного дома ГКБ им. С. С. Юдина с использованием аппарата PhilipsHD5 (Нидерланды), снабженного датчиком цветного и доплеровского картирования и конвексным электронным датчиком с частотой 3,5 и 2,5 МГц. Для нивелирования низкочастотных сигналов от пульсирующих стенок сосуда и получения качественных кривых скоростей кровотока использовали фильтр 50 Гц. Пробный объем устанавливали равным 1–3 мм, угол между продольной осью сосуда и направлением доплеровского луча — 35–40°.
УЗИ проводили в положении женщины лежа на спине, начиная с определения положения и предлежания плода. Затем измеряли фетометрические параметры: бипариетальный размер и окружность головки, окружность живота, длину бедренной кости. Полученные результаты сравнивали с нормативными показателями, разработанными В. Н. Демидовым (1982), А. Т. Буниным (1985), М. В. Медведевым (1985), А. Н. Стрижаковым (1985). Диагноз СЗРП ставили при отставании фетометрических параметров более чем на 2 недели. При этом выделяли симметричную форму СЗРП (при равномерном отставании всех фетометрических параметров) и ассиметричную (при значительном отставании параметра окружности живота по сравнению с параметрами размера головки плода). Предполагаемую массу плода рассчитывали по формуле M. Shepard и соавт. (1982), учитывая параметры бипариетального размера головки и окружности живота.
Доплерометрическое исследование маточно-плацентарно-плодового кровотока при декомпенсированной ПН включало в себя оценку кровотока в маточных артериях, артерии пуповины плода и плодового кровотока (в средней мозговой артерии, грудном отделе аорты плода, почечной артерии, средней надпочечниковой артерии, ветвях легочной артерии, нижней полой вены, венозного протока).
Для анализа кровообращения в указанных сосудах использовали общепринятый метод вычисления систолодиастолического отношения (СДО) по формуле:
СДО = МССК/КДСК,
где МССК — максимальная систолическая скорость кровотока, КДСК — конечная диастолическая скорость кровотока.
Исследование венозной гемодинамики включало оценку характера и спектра кровотока в венозном протоке, нижней полой вене плода. Для оценки кровотока в венозном протоке вычисляли пульсационный индекс вены, который определяли отношением разности максимальной скорости кровотока в желудочковую систолу и поздней диастолической скорости к средней скорости в течение всего сердечного цикла.
Статистический анализ полученных данных проводили на персональном компьютере с процессором Intel ® Core ™ 2 DuoCPUT6600 @ 2.20 GHz в среде Windows 7 Home. В качестве программного обеспечения применяли пакет модулей для статистической обработки данных программы Statistica 64 bit for Windows, а также статистических функций программы Microsoft Office Excel 2007. При нормальном распределении сравнение средних значений в двух группах проводили при помощи критерия Стьюдента для независимых выборок; для множественных сравнений использовали критерий Стьюдента — Ньюмана — Кейлса. Частоту встречаемости признаков в изучаемой совокупности оценивали методом χ2 Пирсона и методом Фишера. Вычисления производили с помощью программы на сайте medstatistic.ru. Различия в частотах считали достоверными при уровне значимости р < 0,05, p < 0,01 (95% уровень значимости).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Большинству беременных выполняли более двух УЗИ в динамике при лечении ПН, однако для статистического анализа использовали данные последнего УЗИ до родоразрешения, при котором выявляли гемодинамические нарушения соответствующих степеней в наблюдаемых группах. Таким образом, средний гестационный срок к моменту родов при УЗИ в основной группе составил 31,13 ± 4,09 недели против 36,64 ± 3,32 недели в группе сравнения. Необходимо отметить, что при критическом состоянии плода во всех наблюдениях отмечали отклонения от нормальной эхографической картины.
Признаки СЗРП зафиксированы при УЗИ у 33 (86,8%) беременных в основной группе, что достоверно чаще, чем в группе сравнения, в которой СЗРП диагностировали в 27 (57,4%) наблюдениях (ОШ = 3,951, 95%-ный ДИ: 1,388–11,247; ОР = 1,466, 95%-ный ДИ: 1,106–1,943; p < 0,01). При этом для критического состоянии плода была характерна II–III степень отставания фетометрических параметров в 40% случаев, в то время как при компенсированной ПН чаще (56,0%) встречался СЗРП I-й степени.
При анализе структуры формы задержки роста плода оказалось, что при критическом состоянии плода у 8 (21,0%) и у 13 (34,2%) беременных были отмечены смешанная и ассиметричная формы соответственно. При компенсированной ПН чаще встречалась ассиметричная форма СЗРП (n = 11, 23,4%).
Таким образом, при проспективном исследовании нами показано, что для декомпенсированной ПН характерны тяжелый СЗРП II–III степени и ассиметричная и смешанная его формы.
При ультразвуковой плацентографии преждевременное созревание плаценты и другие дегенеративные изменения в ней (кисты, псевдокисты, гипоплазия плаценты, расширенные межворсинчатые пространства) в основной группе выявлены в 18 (47,4%) наблюдениях и преимущественно в сроке 30–33 недели, что в 2 раза чаще, чем в группе сравнения (23,4%) (ОШ = 2,945, 95%-ный ДИ: 1,164–7,451).
Маловодие было диагностировано у 22 (57,9%) беременных при критическом состоянии плода, что в 1,4 раза превышало его встречаемость при компенсированной ПН (20 наблюдений, 42,5%) (ОШ = 1,856, 95%-ный ДИ: 0,781–4,411). Многоводие в основной группе имело место у 3 (7,9%) участниц и сочеталось с внутриутробным инфицированием плода, пороком сердца у плода и с декомпенсацией СД у матери.
В проведенном нами исследовании доля патологии плода составила 14,5% и проявлялась множественными пороками развития сердца, легких, костного аппарата, включая и такие хромосомные патологии, как трисомия по 21 паре, синдром Эдвардса, синдром Патау. Для данной группы было характерно острое развитие декомпенсированной ПН на фоне благополучно протекающей беременности, наиболее часто оно отмечалось в сроки до 30 недель. В группе сравнения аномалий развития плода, пуповины не было ни в одном наблюдении. В основной группе патология развития пуповины (единственная артерия пуповины) нами выявлена у 1 (2,6%) женщины и подтверждена при морфологическом исследовании последа.
Косвенные внутриутробные признаки инфицирования плода, проявляющиеся многоводием, присутствием взвесей в околоплодных водах, визуализировались в 3 (7,9%) наблюдениях при критическом состоянии плода, в группе сравнения — в 2 (4,2%) наблюдениях.
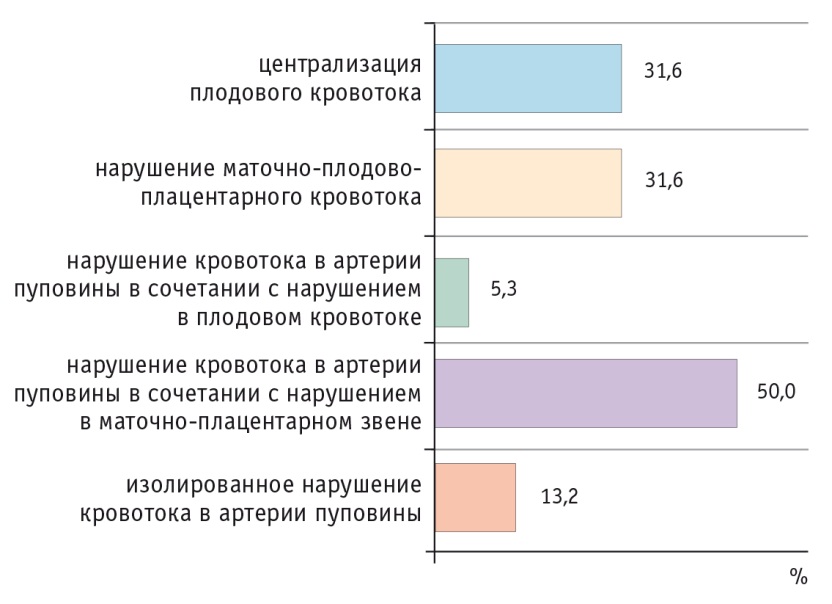
Анализ данных доплерометрического исследования позволил установить, что при критическом состоянии плода нарушения кровотока затрагивают все звенья системы «мать — плацента — плод», включая артериальный, венозный кровоток и централизацию плодового кровотока плода. Так, в основной группе у 5 (13,2%) женщин было выявлено изолированное нарушение кровотока в артерии пуповины, у 19 (50,0%) — в сочетании с нарушением кровотока в маточных артериях, у 14 (36,9%) — нарушение плодового кровотока. Централизация плодовой гемодинамики обнаружена у 12 (31,6%) беременных (рис. 1, 2).
Рис. 1. Ультразвуковые признаки плацентарной недостаточности у обследованных беременных
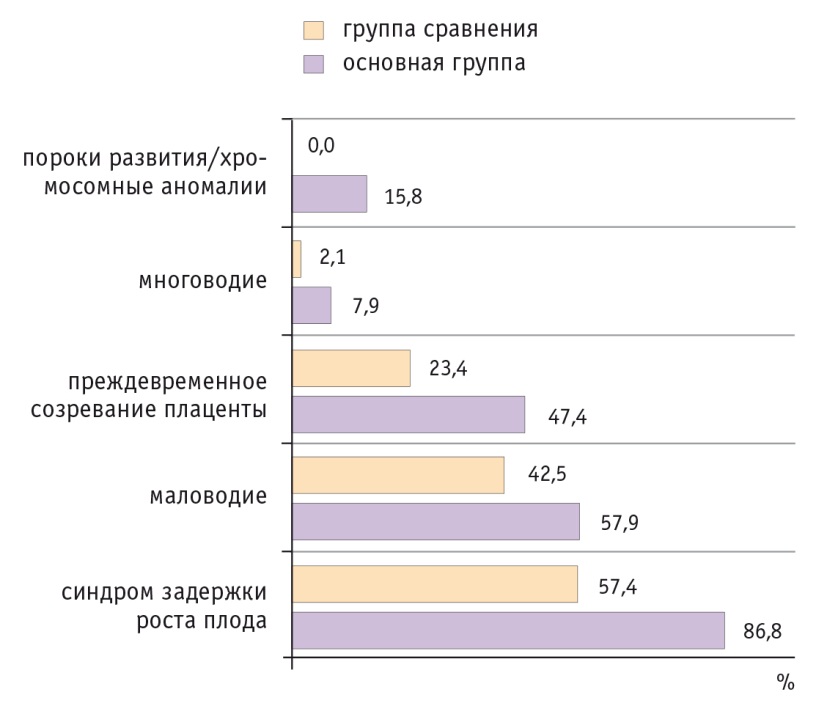
Рис. 2. Частота нарушений гемодинамики при критическом состоянии плода
Средние показатели СДО в маточных артериях у женщин при критическом состоянии плода были достоверно выше, чем в группе сравнения. Нарушение кровотока в маточно-плацентарном звене проявлялось повышением сосудистой резистентности за счет роста диастолического кровотока, при этом двустороннее повышение сосудистого сопротивления в маточных артериях в основной группе нами было отмечено в 20 (52,6%) наблюдениях против 11 (23,4%) в группе сравнения (p < 0,05), с дикротической выемкой в раннюю фазу диастолы — у 14 (36,8%).
Изменения кровотока в аорте плода в основной группе проявлялись прогрессирующей централизацией кровотока, характеризующейся увеличением сосудистого сопротивления и последующим нулевым диастолическим или реверсным кровотоком в диастолу. Так, у 6 (15,8%) беременных основной группы выявлен нулевой диастолический кровоток в фазу ранней диастолы в аорте плода, централизация плодового кровотока по повышению индексов сосудистого сопротивления в аорте плода — у 3, у одной беременной зафиксирован реверсивный кровоток, при этом произошла антенатальная гибель плода. Однако анализ перинатальных исходов при нарушенном кровотоке в аорте плода не выявил достоверных отличий от группы с нормальным или нарушенным кровотоком в аорте плода при нулевом диастолическом кровотоке в артерии пуповины плода.
Во многих исследованиях большое внимание в прогнозировании перинатальных исходов уделяется оценке кровотока в средней мозговой артерии плода. Проведенный нами анализ кровотока в среднемозговой артерии показал, что среднее СДО кровотока в ней составляло 2,91 ± 1,22 и соответствовало нормативным значениям, однако, было достоверно ниже, чем в группе сравнения (3,65 ± 0,83, p < 0,05). Необходимо отметить, что нами не найдена зависимость между показателями кровотока в средней мозговой артерии и степенью тяжести гипоксически-ишемического поражения ЦНС новорожденного. Не было также ни одного наблюдения с повышением сосудистой резистентности (СДО более 9,0) в средней мозговой артерии плода.
Полученные результаты свидетельствуют, что при длительно текущей гипоксии плода, прогрессировании централизации артериального кровотока снижение кровотока в почках и надпочечниках плода выявляется с 26 недель беременности, в результате чего ухудшение функции данных органов отражается в последующем дезадаптацией новорожденных в раннем неонатальном периоде.
Установлено, что исследование венозного кровотока необходимо проводить при критическом состоянии плодово-плацентарного кровотока при угрозе ранних или сверхранних преждевременных родов для того, чтобы оценить компенсаторный ресурс плода и определить рациональную акушерскую тактику. В нашем исследовании не было ни одного случая с патологическим кровотоком в вене пуповины и венозном протоке плода. Однако было выявлено нарушение кровотока в нижней полой вене у 2 беременных в группе с критическим состоянием плода, которое проявлялось нулевым ретроградным кровотоком в диастолу в указанном сосуде. При этом изменения кровотока в нижней полой вене регистрировали вторично по отношению к артериальному кровотоку. В обоих случаях беременность протекала на фоне умеренной преэклампсии. При обнаружении патологических кривых скоростей в венозной системе плода родоразрешение проводили в течение суток с момента их регистрации, при этом неблагоприятных перинатальных исходов в группе с нарушенным кровотоком в венозной системе не было.
Таким образом, на основании полученных данных обзора литературы при декомпенсированной ПН и проведенного исследования были выделены следующие ультразвуковые и доплерометрические характеристики критического состояния плода:
- нулевой/реверсный диастолический кровоток в артерии пуповины;
- СЗРП II–III степени асимметричной и смешанной формы;
- маловодие;
- преждевременное созревание, гипоплазия плаценты;
- пороки развития и маркеры хромосомной патологии;
- выраженная централизация артериального кровотока плода;
- нарушения кровотока в венозном протоке и нижней полой вене.
ЗАКЛЮЧЕНИЕ
Гемодинамические изменения при критическом состоянии плода затрагивают все звенья маточно-плацентарно-плодового кровообращения. Критическое состояние плода характеризуется срывом основных компенсаторно-приспособительных механизмов фетоплацентарного комплекса, в результате чего плод адекватно не адаптируется к прогрессирующим морфофункциональным изменениям в плаценте, что проявляется тяжелой задержкой роста плода и тяжелой гипоксией.







