Роль иммунных реакций как в механизмах развития любых заболеваний, так и в особенностях их клинического течения, адекватности ответа на стандартную терапию и прогноз болезни совершенно очевидна[17]. Иммунная система сохраняет постоянство внутренней среды организма путем распознавания и элиминации из него чужеродных веществ антигенной природы экзогенного (чаще всего это возбудители инфекции) и эндогенного происхождения (клетки, измененные вирусами и ксенобиотиками, злокачественные клетки и т. д.). Данная функция осуществляется с помощью факторов врожденного (моноциты/макрофаги, нейтрофилы, дендритные клетки, NK- и Т-NK-лимфоциты) и приобретенного иммунитета (Т- и В-клетки, ответственные за клеточный и гуморальный иммунный ответ).
Воздействие на иммунную систему даже здорового человека неблагоприятных факторов (как экзогенных, так и эндогенных) может приводить к нарушению функционирования иммунной системы и формированию иммунной недостаточности, чаще обратимого характера. Однако после воздействия факторов, вызывающих массивное уничтожение лимфоцитов (радиации, химических веществ и т. п.), когда восстановить генерацию новых клонов лимфоцитов у взрослого человека невозможно, развиваются необратимые формы иммунодефицитного состояния.
Иммунная недостаточность подразумевает дефицит способности к распознанию, запоминанию и элиминации из внутренней среды организма агентов чужеродной генетической природы, прежде всего микробных. Это приводит к развитию повышенной восприимчивости организма к инфекциям и другим иммунопатологическим состояниям.
Можно выделить четыре типа патологии, связанной с иммунной системой: иммунодефициты, аллергические, аутоиммунные и лимфопролиферативные заболевания.
Среди иммунодефицитных состояний выделяют первичные и вторичные. Первичные иммунодефицитные состояния — это врожденные нарушения системы иммунитета, связанные с генетическими дефектами одного или нескольких компонентов системы иммунитета: клеточного, гуморального, фагоцитоза, системы комплемента и др.
В клинической практике иммунодефицитные состояния нередко называют иммунной или иммунологической недостаточностью. В ряде учебников для медицинских вузов и в учебных пособиях для системы послевузовской подготовки врачей главы, посвященные вторичным иммунодефицитным состояниям, так и озаглавливаются: «Вторичные иммунодефициты (вторичная иммунологическая, или иммунная, недостаточность) — дисфункции иммунной системы»[3, 4, 17, 19].
Это объясняется сложившимся в клинической практике (как в России, так и за рубежом) мнением, что термин «иммунодефицит» более подходит к случаям с тяжелыми или необратимыми изменениями в иммунной системе, например к первичным иммунодефицитным состояниям или к СПИДу как проявлению вторичного (приобретенного) иммунодефицита. При вторичном иммунодефицитном состоянии нарушение иммунного ответа чаще имеет обратимый характер и благоприятный прогноз, поэтому его стали обозначать в клинике как иммунную недостаточность, хотя любой иммунодефицит есть иммунная недостаточность (как первичная, так и вторичная).
Клиническая иммунология — очень молодая и развивающаяся наука, концепция первичных иммунодефицитных состояний сложилась только в 60-х гг. ХХ столетия, а вторичных — еще позже. Поэтому терминология в этой области будет уточняться по мере получения новых данных.
Вторичная иммунная недостаточность, в отличие от первичной, характеризуется не связанным с генетическими дефектами расстройством функционирования иммунной системы, развивающимся в постнатальном периоде или у взрослых.
Важнейший клинический признак вторичной иммунной недостаточности — частые инфекционные заболевания. Это хронические вялотекущие рецидивирующие инфекционно-воспалительные процессы любой этиологии (вирусы, грибы, бактерии), любой локализации (лор-органы и бронхолегочная система, ЖКТ, урогенитальный тракт, кожа и др.), характеризующиеся торпидностью к этиотропной терапии[3, 9, 10, 17, 19].
Объективные данные о распространенности вторичной иммунной недостаточности отсутствуют. Это обусловлено тем, что в МКБ-10 представлены лишь первичные иммунодефицитные состояния, рубрики «вторичная иммунная недостаточность» нет, за исключением СПИДа. И диагноз у пациентов шифруется обычно по основному заболеванию (гайморит, отит, бронхит, пневмония и др.).
По приблизительным данным, в том числе по многолетним наблюдениям научно-консультативного отделения клиники ГНЦ «Институт иммунологии», примерно у трети пациентов различные заболевания протекают на фоне вторичной иммунной недостаточности: септические состояния, торпидные к стандартной терапии; гнойные хирургические инфекции; хронические рецидивирующие неспецифические заболевания лор-органов и бронхолегочного аппарата; рецидивирующая пиодермия и другие гнойно-воспалительные процессы кожи и мягких тканей; хронические рецидивирующие урогенитальные инфекции; рецидивирующие герпетические инфекции; онкологические заболевания (в том числе на фоне химио- или радиотерапии). Это определяет тяжесть клинического течения и прогноз основного заболевания.
ЛЕЧЕНИЕ ИММУННОЙ НЕДОСТАТОЧНОСТИ
При иммунной недостаточности патогенетически обоснованным является назначение иммунотропной терапии. Этот метод лечения направлен на уменьшение или устранение клинических признаков, обусловленных нарушениями в системе иммунитета, и на коррекцию дисфункции иммунной системы.
Различают специфические и неспецифические методы регуляции иммунной системы. Специфические методы позволяют регулировать иммунный ответ только в отношении определенного антигена или конкретных групп антигенов. К числу таких методов относятся вакцинация, введение специфических Ig и сывороток и др. Для неспецифической регуляции иммунных реакций наиболее часто проводят терапию с использованием иммуномодуляторов.
Иммуномодуляторы — это лекарственные средства, которые в терапевтических дозах восстанавливают нарушенную иммунную защиту организма от инфекционных агентов. Клинический эффект иммуномодуляторов зависит от особенностей химического состава и механизма действия на различные звенья иммунного ответа.
В основу современной классификации иммуномодуляторов заложены именно эти свойства[4, 18]:
- препараты экзогенного (микробного) происхождения:
- рибосомы (Рибомунил);
- лизаты бактерий (Бронхо-мунал, Бронхо-Ваксом, ИРС-19, Имудон и др.);
- полусинтетические аналоги (Ликопид);
- препараты эндогенного происхождения:
- тимические (Тактивин, Тималин, Тимоптин, Тимоген, Вилозен, Тимодепрессин, Бестим и др);
- костно-мозговые (Миелопид, Серамил и др.);
- цитокины:
- естественного происхождения (Лейкинферон, Суперлимф и др.);
- рекомбинантные (Ронколейкин, Беталейкин, Лейкомакс, Нейпоген и др.);
- ИФН (Виферон, Реаферон и др.) и их индукторы (Амиксин, Циклоферон и др.);
- химически чистые иммуномодуляторы:
- низкомолекулярные (Галавит, Гепон, Глутоксим и др.);
- высокомолекулярные (Полиоксидоний).
Несмотря на многочисленные публикации и дискуссии о роли иммуномодуляторов в комплексном лечении различных соматических заболеваний, многие вопросы клинического использования иммуномодулирующей терапии в общеклинической практике остаются нерешенными.
Изучением частоты назначений иммуномодуляторов чаще всего занимаются маркетологи фармацевтических компаний. Они получают данные из аптек: число проданных препаратов, анализ рецептов, информацию о специалистах, выдавших рецепты, и др. Такие данные весьма приблизительны и зависят от многих и нередко субъективных факторов.
Например, по данным статистики отдела маркетинга ООО «Ферон» (Ермохин С. В., 2007, исследование проведено в 21 городе Российской Федерации, данные ранее не публиковались), среди врачей разных специальностей, назначающих иммуномодуляторы, аллергологи-иммунологи составляют 1% (рис.). Этот факт можно объяснить более строгим подходом аллергологов-иммунологов к назначению иммуномодуляторов, а также тем, что не столь велико число больных, которым показана иммуномодулирующая терапия. Выявить нарушения в иммунитете, верно их трактовать, решить вопрос о необходимости иммунокоррекции и правильно выбрать лекарственный препарат может только специалист в области иммунологии.
Рис. Частота назначений иммуномодуляторов врачами разных специальностей, % (Ермохин С. В., 2007)
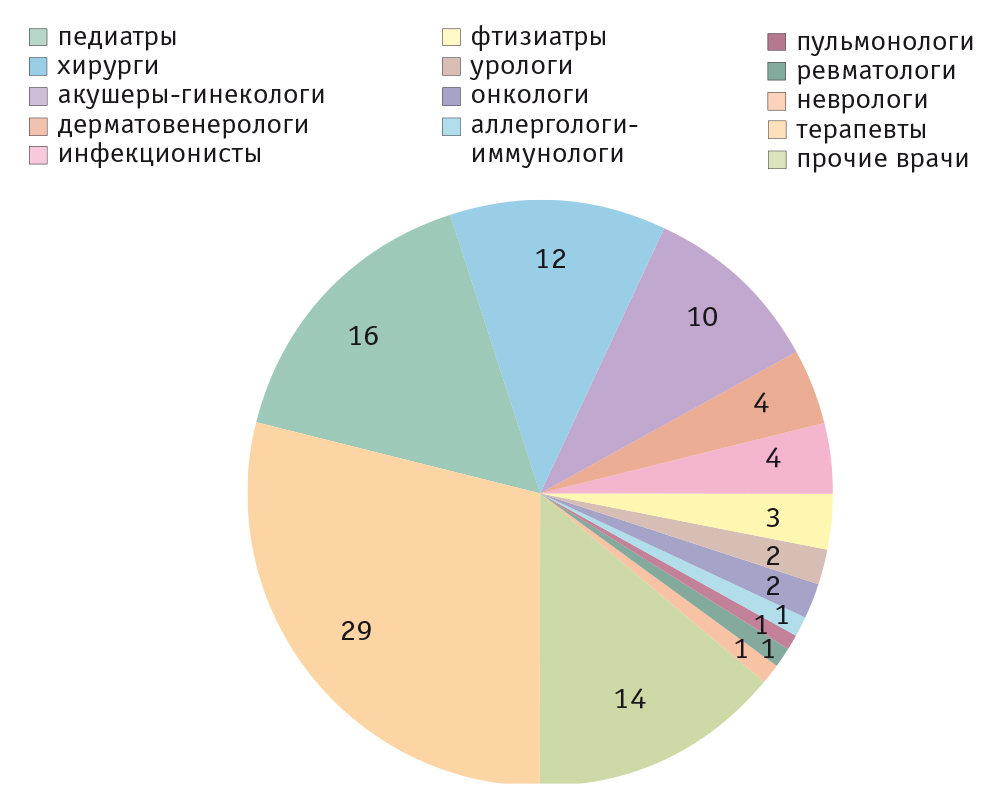
В отношении терминологии и тактики ведения пациентов с вторичной иммунной недостаточностью существует множество мифов, разногласий и разночтений, которые являются причинами назначения неадекватной терапии и недостижения желаемого клинического эффекта.
Самый распространенный миф: вторичная иммунная недостаточность встречается очень часто, всем пациентам с рецидивирующими инфекциями необходимо назначать иммуномодуляторы и иммуностимуляторы. Это глубокое заблуждение, связанное с проблемой гипердиагностики вторичной иммунной недостаточности. Основные причины такой гипердиагностики — неадекватная терапия основного заболевания и сопутствующей патологии, а также неверная оценка иммунологических показателей.
Например, острый ринит, если при нем не обеспечен достаточный дренаж придаточных пазух носа, осложняется бактериальным воспалением в виде синуситов (фронтита, гайморита) или среднего отита. Их частота составляет 25%, воспаления клинически проявляются «рецидивирующим течением и торпидностью к проводимой терапии» и нередко сопровождаются назначением иммуномодуляторов. Однако затяжное течение и развитие осложнений в таких случаях обусловлены не вторичной иммунной недостаточностью, а неадекватной терапией. Основной упор в лечении нужно делать на обеспечение нормального дренажа придаточных пазух носа.
Необходимо учитывать, что сезонные колебания температуры, влажности и атмосферного давления также могут оказывать влияние на особенности клинического течения заболеваний и частоту обострений. Например, осеннее похолодание непосредственно связано со снижением влажности в отапливаемых помещениях, что способствует высушиванию слизистых оболочек, ослабляет их защитные функции в борьбе с инфекцией и способствует вспышкам ОРЗ. В таких случаях нужно проводить не иммунотропную терапию, а соответствующие профилактические мероприятия по снижению негативного влияния факторов внешней среды и связанной с этим повышенной заболеваемости.
Иногда иммуномодуляторы назначают только на основании случайно выявленных изменений в иммунном статусе. Следует помнить, что транзиторные изменения параметров иммунной системы возможны у практически здоровых лиц. При отсутствии клинических признаков вторичной иммунной недостаточности нет необходимости в назначении иммуномодуляторов.
Глубоко ошибочным является также утверждение, что иммуномодуляторы безвредны и их можно назначать всем. Это далеко не так. Иммуномодуляторы имеют четкие показания и противопоказания к применению. Необоснованное и частое использование этих лекарственных средств может приводить к дисфункциям в иммунной системе и формированию заболеваний, обусловленных нарушениями в системе иммунитета.
К сожалению, существует и миф о том, что вторичной иммунной недостаточности не существует и иммуномодуляторы не нужны. Это очень опасное заблуждение, обусловленное гиподиагностикой вторичной иммунной недостаточности.
Как отмечено выше, около трети заболеваний человека протекает на фоне вторичной иммунной недостаточности, определяющей тяжесть их клинического течения и прогноз. В подобных случаях позднее назначение или невключение в комплексную терапию иммуномодуляторов может стать причиной более тяжелого течения заболеваний, развития осложнений и ухудшения прогноза, вплоть до летального исхода. Вторичная иммунная недостаточность имеет ряд характерных признаков, позволяющих врачу предположить наличие дисфункции иммунной системы и необходимость включения иммуномодуляторов (табл.).
Таблица
Некоторые признаки вторичной иммунной недостаточности
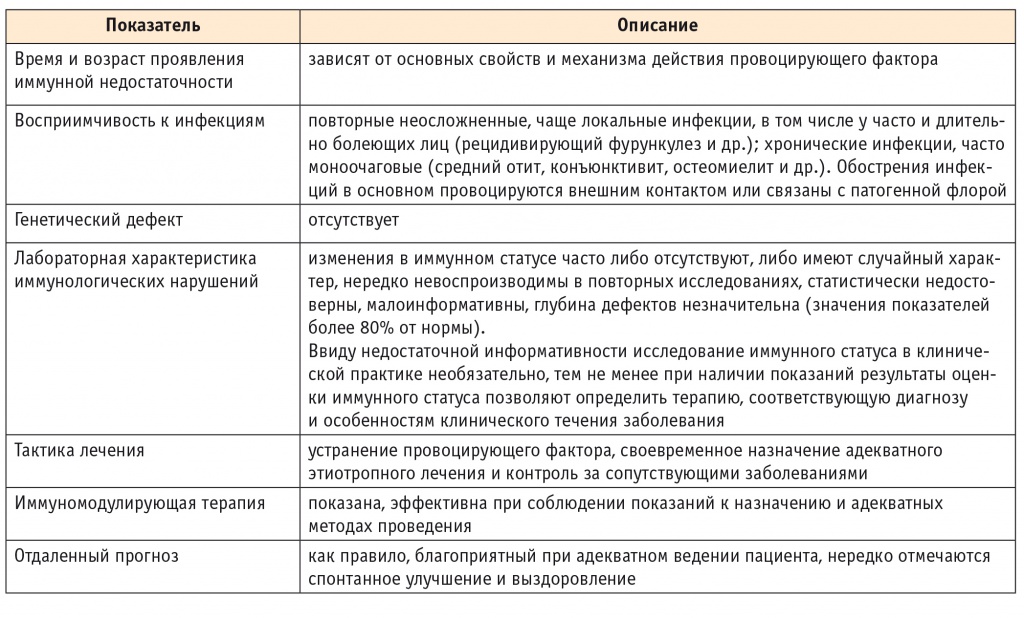
Вторичная иммунная недостаточность — понятие клиническое. При отсутствии основного признака — повышенной инфекционной заболеваемости, подтвержденной медицинской документацией и результатами клинико-лабораторных исследований, — диагноз сомнителен! И, наоборот, наличие клинических признаков вторичной иммунной недостаточности, даже при отсутствии изменений в иммунном статусе, требует включения в комплексную терапию иммуномодулятора.
Для установления диагноза вторичной иммунной недостаточности необязательно проведение дорогостоящего исследования иммунного статуса. Его можно заменить недорогими, доступными для любого медицинского учреждения и в то же время достаточно информативными методами, например исследованием гемограммы и определением уровня сывороточных Ig. При наличии клинических признаков вторичной иммунной недостаточности рекомендуется консультация иммунолога, который назначит специфические методы иммунологического исследования (например определение количественных и функциональных показателей фагоцитоза, исследование системы ИФН, отдельных субпопуляций лимфоцитов и др.), а также определит лечение.
Эффективность использования иммуномодуляторов доказана в многочисленных клинических исследованиях. Их применение позволяет добиться увеличения длительности ремиссии, снижения частоты обострений и госпитализаций, а также способствует профилактике инфекционных осложнений.
Многие иммуномодуляторы (например, Полиоксидоний, Виферон и др.) включены в медицинские стандарты по комплексному лечению рецидивирующих вирусных инфекций, хронических рецидивирующих неспецифических заболеваний легких, лор-патологии, туберкулеза, по ведению часто и длительно болеющих детей и взрослых[1, 2, 4–6, 9, 10].
Основной целью применения иммуномодуляторов в клинической практике является повышение эффективности противоинфекционной защиты у лиц с клиническими признаками сниженных функций иммунитета. В этих случаях они назначаются одновременно с этиотропными препаратами. По последним данным, раннее назначение иммуномодуляторов оправданно, их предписывают больным как с выявленными, так и с невыявленными нарушениями в иммунном статусе с первого дня применения этиотропного средства[1, 2, 4–7, 9, 10].
К наиболее перспективным и эффективным иммунотропным средствам относятся иммуномодуляторы из группы химически чистых, среди которых выделяются две подгруппы: низкомолекулярные и высокомолекулярные. К высокомолекулярным химически чистым иммуномодуляторам, полученным с помощью направленного химического синтеза, относится препарат Полиоксидоний[7, 8, 11, 12, 15].
Полиоксидоний (азоксимера бромид) является N-оксидированным производным полиэтиленпиперазина и по своему химическому строению близок к веществам природного происхождения. На примере Полиоксидония продемонстрируем роль и место иммуномодуляторов в общеклинической практике, в том числе при лор-патологии, нисколько не умаляя при этом достоинства других лекарственных средств этой группы. Выбор препарата обусловлен тем, что Полиоксидоний — идеальный иммуномодулятор, хорошо изучен как в доклинических, так и в клинических исследованиях, много лет используется в клинике и показал высокую клинико-иммунологическую эффективность и безопасность.
Полиоксидоний является не только классическим иммуномодулятором, но и основой для создания новых групп высокоэффективных препаратов, используемых для лечения и профилактики различных заболеваний. В частности, его применяют как иммуноадъювант в вакцинах нового поколения (противогриппозные вакцины группы Гриппол, аллерготропины и др.) или как носитель физиологически активных веществ, например гиалуронидазы в препарате Лонгидаза.
Основные фармакологические эффекты Полиоксидония — иммуномодулирующий, антиоксидантный, антитоксический, мембранопротекторный и хелатирующий. Этот препарат, в отличие от других иммуномодуляторов, назначают как в острой фазе, так и в фазе ремиссии различных заболеваний. В многочисленных клинических исследованиях показана эффективность Полиоксидония при включении его в комплексную терапию хронических неспецифических заболеваний легких, лор-органов, аллергических заболеваний и туберкулеза, а также в комплексное лечение детей и взрослых, часто и длительно болеющих респираторными заболеваниями[7, 8, 11–15].
Установлена не только клиническая, но и профилактическая эффективность Полиоксидония у часто и длительно болеющих лиц. В исследованиях, проведенных А. А. Михайленко и соавт. и М. В. Скачковым, показано, что профилактическое введение Полиоксидония статистически значимо снижает заболеваемость ОРВИ и гриппом у часто и длительно болеющих детей и взрослых[12, 16]. Полиоксидоний применяют и в комплексном лечении гнойно-воспалительных заболеваний околоносовых пазух, среднего уха, носоглотки. Выявлена его высокая эффективность у детей при обострении хронического аденоидита, гиперплазии глоточной миндалины, в случаях сочетания хронического аденоидита и хронического тонзиллита на фоне гриппа[1, 2, 6, 7].
Достоинством препарата является и возможность введения различными способами в зависимости от тяжести и локализации инфекционно-воспалительного очага. Например, при сепсисе и других гнойно-воспалительных заболеваниях оптимален парентеральный способ введения Полиоксидония, при урогенитальных инфекциях — ректальный, при хронической носоглоточной инфекции — интраназальный.
Необходимо учитывать, что в развитии любого местного клинического проявления со стороны слизистой оболочки носа принимают участие все интегральные системы организма (иммунная, нервная, эндокринная и др.). Слизистая оболочка носа — это пограничная зона, которая подвергается воздействию самых разнообразных факторов внешней среды. Местный иммунитет лор-органов — барьерная функция слизистой оболочки, включающая две линии защиты: механизм иммунного исключения, или охраны, который обеспечивается мукоцилиарным клиренсом, и механизм иммунной элиминации, или устранения, обеспечивающийся иммунным ответом слизистого и подслизистого слоев[4].
В настоящее время существует несколько типов иммуномодуляторов местного действия:
- препараты на основе компонентов клеточной стенки бактерий;
- бактериальные лизаты: лизаты бактерий Candida albi cans, Corynebacterium pseudodiphtheriticum, Enterococcus faecalis, E. faecium, Fusobacterium nucleatum subsp. nucleatum, Klebsiella pneumoniae subsp. pneumoniae, Lactobacillus acidophilus, L. fermentum, L. helveticus, L. delbruecki subsp. lactis, Streptococcus pyogenes группы A, S. sanguis, Staphylococcus aureus subsp. aureus (ИРС 19, Имудон и др.);
- препараты на основе нуклеиновых кислот (натрия нуклеинат, деринат и др.);
- ИФН (Виферон);
- полимерные (Полиоксидоний).
При проведении монотерапии Полиоксидонием (интраназальное введение) у детей с хронической носоглоточной инфекцией отличный и хороший клинический эффект отмечен в 85% случаев. Уже через сутки интраназального введения Полиоксидония уменьшалась интенсивность головной боли и симптомов интоксикации. На 4–5-е сутки введения Полиоксидония статистически значимо улучшалось носовое дыхание, а через месяц уменьшалась гипертрофия глоточной миндалины, чего практически не бывает при использовании стандартного лечения[13].
Как показали исследования, клинико-иммунологическая эффективность местного использования Полиоксидония (при интраназальном, сублингвальном, ректальном введении) сопоставима с таковой при парентеральном введении препарата[1, 3, 5–12, 14, 15, 18].
Местные иммуномодуляторы целесообразнее применять у детей и у пациентов пожилого и старческого возраста.
ЗАКЛЮЧЕНИЕ
Следует отметить, что иммуномодулирующая терапия, назначенная по показаниям и по адекватным схемам, является очень эффективным лечебно-профилактическим методом, позволяющим не только добиться контроля за симптомами заболевания, но и значительно сократить частоту и длительность обострений, увеличить длительность ремиссии и снизить потребность в антибактериальной терапии.
Иммуномодуляторы применяются не вместо, а вместе с этиотропной терапией. Они не должны назначаться здоровым лицам, и их не следует подбирать только на основании тестов in vitro. Прежде чем поставить диагноз вторичной иммунной недостаточности, необходимо тщательно собрать анамнез жизни и болезни, провести анализ предшествующей терапии и объективно оценить клинико-лабораторные показатели. Если подтверждено наличие вторичной иммунной недостаточности, врачу следует выбрать схему и продолжительность иммунотропной терапии, а также схему контроля иммунологических маркеров, позволяющих оценить эффективность лечения.
В тех учреждениях, где имеется возможность консультации аллерголога-иммунолога, предпочтительно направить больного к специалисту, который назначит адекватную иммунотропную терапию и оценит ее эффективность.







