В МКБ-10 последствия ЧМТ определяется как постконтузионный, или посткоммоционный синдром (ПКС) (шифр F07.2). ПКС проявляется головной болью, быстрой утомляемостью, нарушением сна, раздражительностью, тревогой, депрессией или аффективной лабильностью, изменением поведения, периодическим головокружением, вегетативной дисфункцией, признаками астено-невротического синдрома, повышенной чувствительностью к свету и звукам [5, 6]. По мнению некоторых исследователей, частое возникновение относительно устойчивых посттравматических нарушений в отдаленном периоде ЛЗЧМТ можно объяснить тем, что гемоликвородинамические, морфологические, метаболические и иммунные изменения, происходящие в структурах головного мозга, иногда продолжаются и после окончания острого периода [7, 8]. То есть под внешним клиническим выздоровлением после перенесенной ЛЗЧМТ вследствие высокой пластичности и компенсаторной способности головного мозга нередко кроются функциональная слабость и лабильность нервной системы (а порой и значительные структурные изменения и дефекты головного мозга), которые могут клинически проявляться при возникновении неблагоприятных условий [7].
Гестация, являясь периодом, когда происходит напряжение всех без исключения систем организма, выступает своеобразным тестом на адаптационную способность последнего. Для благоприятного течения беременности необходимо консолидированное функционирование всех систем организма, нарушение в любой из которых приводит к реципроктным изменениям в других системах, что снижает эффективность эволюционно приобретенной системы защиты материнского организма и вызывает расстройства его функционирования.
Сложность диагностики ПКС на фоне беременности объясняется следующим: во-первых, в случае дезадаптации ЦНС на фоне ПКС во время беременности развивается симптомокомлекс, присущий болезням различных органов и систем, а не только патогномоничный осложнениям беременности, однако этот симптомокомплекс заранее врачи не связывают с заболеваниями ЦНС и не считают ведущим этиологическим фактором; во-вторых, патологический процесс, возникающий в головном мозге при ПКС, является эволюционно выработанной тканевой реакцией, которая проявляется деструкцией мембран, аутолитическими процесами и вызывает окислительный стресс [9].
При беременности на фоне ПКС наблюдаются функциональная недостаточность и истощение скомпрометированных механизмов регуляции сосудистого тонуса, особенно симпато-адреналовой системы, поэтому заболевание приобретает прогредиентное течение и имеет основные проявления в сосудистой системе, что выражается спазмом или расширением сосудов и проявляется переходящей АГ или гипотонией, синусовой тахикардией или брадикардией, нарушением терморегуляции, церебральным, кардиальным или периферическим ангиоспазмом.
В субъективном статусе беременных с ПКС доминируют цефалгии, проявления астении, сенсорные феномены, вестибулярные расстройства, которые также имеют связь с сосудистыми нарушениями. Но часто без внимания акушеров-гинекологов остается тот факт, что аналогичный вазоспазм происходит и в сосудах, которые отвечают за функционирование фетоплацентарного комплекса. К факторам, способствующим ухудшению неврологического статуса при прогрессирующем или реммитирующем течения неврологических синдромов у беременных с последствиями ЧМТ, относятся психоэмоциональное перенапряжение, угроза прерывания беременности, угроза преждевременных родов, преэклампсия, патологические роды, осложнения в послеродовом периоде [2, 7]. Таким образом, беременность и ПКС отягощают друг друга.
Цель исследования: изучение функционального состояния нервной системы беременных с ПКС после ЛЗЧМТ и влияния его на акушерскую ситуацию.
МАТЕРИАЛЫ И МЕТОДЫ
Работа выполнялась в течение 2010–2017 гг. в Луганском городском перинатальном центре на базе кафедры акушерства и гинекологии ГУ ЛНР «Луганский государственный медицинский университет им. Святителя Луки» (заведующий кафедрой — д. м. н., проф. В. В. Симрок). В исследование включены 119 женщин. Основную группу (ОГ, n = 67) составили беременные с последствиями ЛЗЧМТ, которые наблюдались с момента постановки на учет в женской консультации, группу сравнения (ГС, n = 32) — небеременные женщины с ПКС после ЛЗЧМТ, которые наблюдались у невропатолога. Группы были конгруэнтны по возрасту, социальным показателям, экстрагенитальной патологии, акушерскому и гинекологическому анамнезу. Полученные ЧМТ у участниц ОГ и ГС: сотрясение головного мозга — 58 (86,57%) и 27 (84,38%), ушиб головного мозга легкой степени — 9 (13,43%) и 5 (15,62%) соответственно.
В группу контроля (ГК, n = 20) вошли соматически здоровые беременные, которые по возрасту, социальным показателям, экстрагенитальной патологии (кроме ПКС), акушерскому и гинекологическому анамнезу были сопоставимы с беременными ОГ.
Выраженность субъективных симптомов, когнитивных и психовегетативных нарушений оценивали с помощью модифицированной шкалы посткоммоционных симптомов M. R. Lovell и соавт. (МШПКС). Она предусматривает оценку выраженности 20 самых частых симптомов в баллах — от 0 до 6. Нейропсихологический статус у беременных с ПКС определяли в 12 и в 23 недели гестации.
Анализ и статистическую обработку цифрового материала проводили с использованием стандартных компьютерных программ. Все полученные данные анализировали с помощью программ Microsoft Excel, SPSS for Windows. В клинических группах составляли вариационные ряды, при обработке которых определяли следующие показатели: среднее арифметическое, середнее квадратическое отклонение, погрешность средней арифметической. Для вариационных рядов осуществляли также проверку нормальности распределения и равенств генеральных дисперсий по Фишеру. Оценку вероятности производили по методу Стьюдента. Статистически значимыми считали различия при р < 0,05, при котором доверительная вероятность равна 95,5%.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Анамнестические данные заболевания и жизни, объективное исследование, нейропсихологическое тестирование и неврологическое обследование беременных с последствиями ЛЗЧМТ позволили выявить как субъективную, так и объективную неврологическую симптоматику. Данные МШПКС приведены в таблице 1.
Таблица 1
Выраженность посткоммоционного синдрома по модифицированной шкале посткоммоционных симптомов у обследованных женщин, баллы
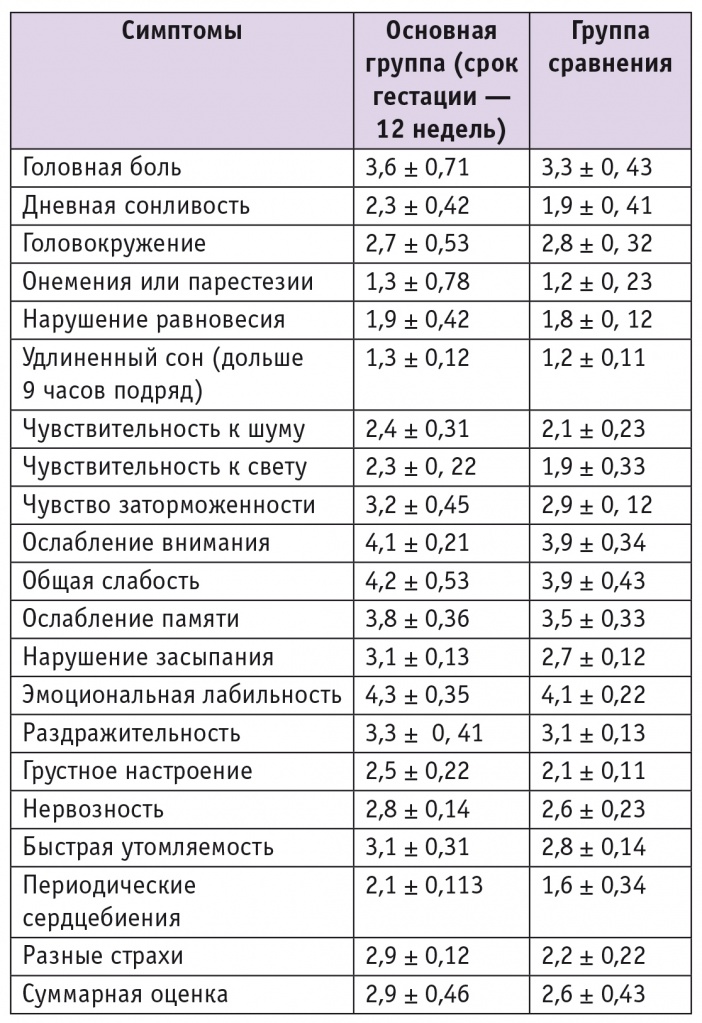
Статистически значимая разница в частоте симптомов ПКС у женщин ОГ в 12 недель текущей беременности и участниц ГС не установлена.
Наблюдая за женщинами с ПКС в течение беременности, мы обратили внимание на ухудшение неврологического статуса участниц ОГ с 23 недель беременности (головная боль беспокоила чаще, приобретая бóльшую интенсивность; чаще отмечали нарушения сна, раздражительность, нервозность, периодические сердцебиения, стали более выраженными общая слабость и эмоциональная лабильность).
С помощью МШПКС в исследованных группах в гестационном сроке 23 недели получены данные, представленные в таблице 2.
Таблица 2
Выраженность посткоммоционного синдрома по модифицированной шкале посткоммоционных симптомов у обследованных женщин в динамике, баллы
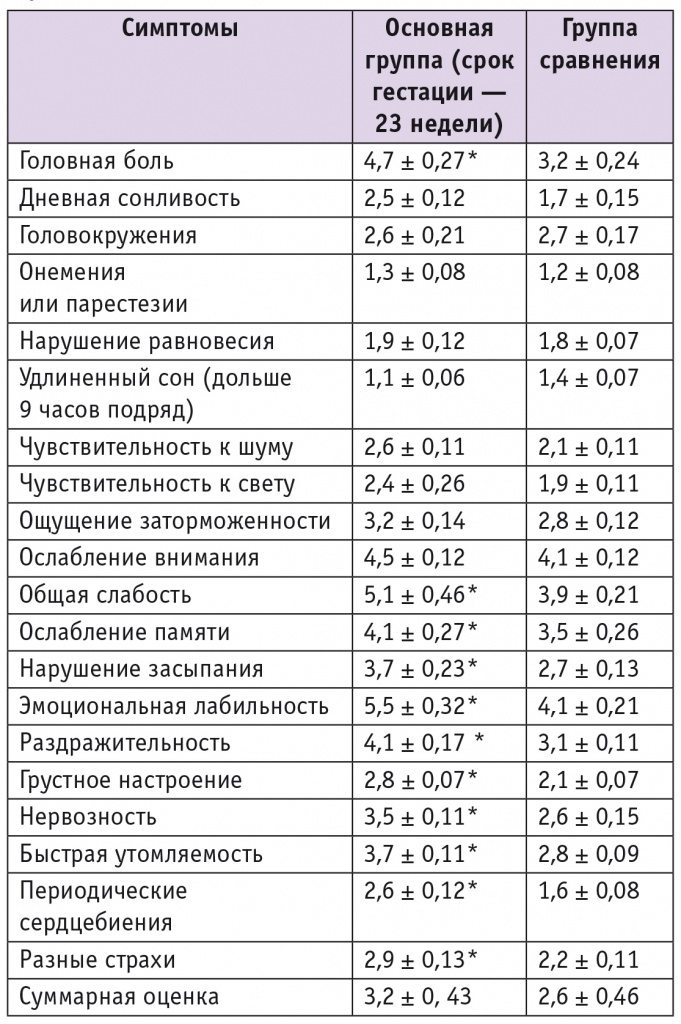
* Отличие от группы сравнения статистически значимо (р < 0,05).
Имела место разница в выраженности симптомов у беременных с ПКС в 23 недели и у небеременных женщин с ПКС, чего не наблюдалось в 12 недель (см. табл. 1).
С учетом субъективной и объективной неврологической симптоматики нами выделены несколько ведущих синдромов. У каждой больной отмечались два и более синдрома одновременно, поэтому ведущим считали тот синдром, клинические проявления которого, как субъективные, так и объективные, были наиболее выражены. Например: при наличии у больной астенического, инсомничного, цефалгического синдромов больше всего ее беспокоила головная боль, а по результатам нейропсихологического тестирования цефалгический синдром по степени выраженности превалировал над другими — ведущим синдромом считался цефалгический.
У обследованных женщин по распространенности доминировали над остальными неврологическими синдромами ПКС следующие (в ОГ и ГС соответственно): синдром вегетативной дисфункции (32,72% и 34,38%), цефалгический (21,84% и 25,00%), когнитивных нарушений (19,54% и 18,75%) и астенический (12,54% и 15,63%), вестибулярный (2,37% и 6,25%). Данные синдромы встречались в различных комбинациях друг с другом и с другими синдромами. Полученные нами результаты совпадают с данными литературы [9, 10].
Анализируя ход текущей беременности и родов у беременных ОГ, мы отметили, что фетоплацентарная дисфункция развивалась в 3,6 раза чаще, задержка внутриутробного развития плода — в 4,6 раза чаще, гипертензивные расстройства во время беременности — в 2,8 раз чаще по сравнению с участницами ГК. Преждевременные роды у беременных ОГ по сравнению с женщинами ГК имели место в 2,8 раза чаще; кесарево сечение им производили в 2,5 раза чаще, что связано с преждевременным родоразрешением в связи с прогрессированием гипертензивных расстройств, ухудшением неврологического статуса.
ЗАКЛЮЧЕНИЕ
Количество женщин репродуктивного возраста с посткоммоционным синдромом (ПКС) высоко и имеет тенденцию к увеличению, а соответственно растет и частота беременности и родов на этом преморбидном фоне. Отсутствует объективная оценка тяжести последствий легкой закрытой черепно-мозговой травмы (ЛЗЧМТ), и нарушения, которые могут привести к патологическому течению беременности, остаются без внимания акушеров-гинекологов. Внешне такие больные на врачей производят впечатление «невротиков» или даже симулянтов.
Беременность и ПКС отягощают друг друга, что требует дополнительного изучения общих звеньев патогенеза акушерских и неврологических осложнений для решения вопросов профилактической, лечебной и акушерской тактики по отношению к беременным с неврологическими расстройствами после перенесенной ЧМТ. ЛЗЧМТ приводит к нарушению нормального функционирования ряда нейрональных структур (нейроэндокринной, иммунной, сосудистого тонуса). Неустойчивая нервная организация при ПКС во время беременности может приобретать прогредиентное течение с нарастанием выраженности неврологической симптоматики и развитием сосудистой патологии, осложнений беременности и родов.
Дальнейшие исследования должны быть посвящены изучению состояния церебральной гемодинамики у беременных с последствиями ЧМТ и влияния его на акушерскую ситуацию.







