Повреждения стенок глазниц в силу своей распространенности, длительности и высокой стоимости лечения и реабилитации представляют актуальную медицинскую и социальную проблему [5, 7, 12].
Основное место в хирургическом лечении пациентов с дефектами и деформациями стенок глазниц занимают реконструктивные (костнопластические) операции. Реконструктивные мероприятия включают в себя остеотомию, репозицию и фиксацию костных фрагментов в правильном анатомическом положении, целью которых являются воссоздание формы и размеров глазницы, репозиция ее содержимого, восстановление нормального объема движений глазного яблока [13]. Известно, что репозиция костных отломков позже 14 дней после получения травмы затруднена из-за образования фиброзных спаек и лизиса краев дефектов костей, в результате чего становится невозможным четкое анатомическое сопоставление фрагментов. В связи с этим представляется важным проведение одномоментного и исчерпывающего оперативного вмешательства в первые 3 суток, 3-9 суток, до 14 суток [1, 4, 10, 16]. Период, начинающийся по истечении 14 суток и длящийся до 4 месяцев, считается отсроченным, более 4 месяцев — поздним. В эти периоды увеличиваются риски получения неудовлетворительных эстетических и функциональных результатов [2, 3, 6].
Наиболее часто встречающимся и функционально значимым результатом повреждения стенок глазниц со следующей за ним дислокацией глазных яблок является диплопия. Идеальный исход реконструкции стенок орбит — полное устранение двоения, однако одно только отсутствие/наличие данного симптома не может служить достаточным критерием для оценки качества лечения в ранние сроки после операции, поскольку стабилизация послеоперационного результата наступает не ранее чем через 30 суток после операции. К этому времени повторное оперативное вмешательство значительно затрудняется из-за сформировавшихся рубцов. Таким образом, следует обозначить необходимость одномоментного и исчерпывающего оперативного вмешательства с как можно более полным учетом таких вариабельных и разнонаправленных факторов, как отек, атрофия и рубцовые изменения мягких тканей. Оптимальным представляется восстановление стенок глазниц с максимально возможным приближением к нормальной анатомической форме и размерам [11].
На основании этого можно определить требования к имплантатам: достаточная прочность для закрытия дефекта заданного размера; толщина, соответствующая степени планируемого восстановления; адекватная первичная и отсроченная фиксация; рентгеноконтрастность, позволяющая визуализировать имплантат как на фоне мягких тканей, так и на фоне костей. Данные характеристики, в свою очередь, позволяют сформулировать требования к объему предоперационных диагностических мероприятий для выбора оптимального имплантата.
Цель исследования: оценить возможности мультиспиральной компьютерной томографии (МСКТ) при проведении диагностики, выработке тактики хирургической коррекции травм и посттравматических деформаций стенок глазниц.
МАТЕРИАЛЫ И МЕТОДЫ
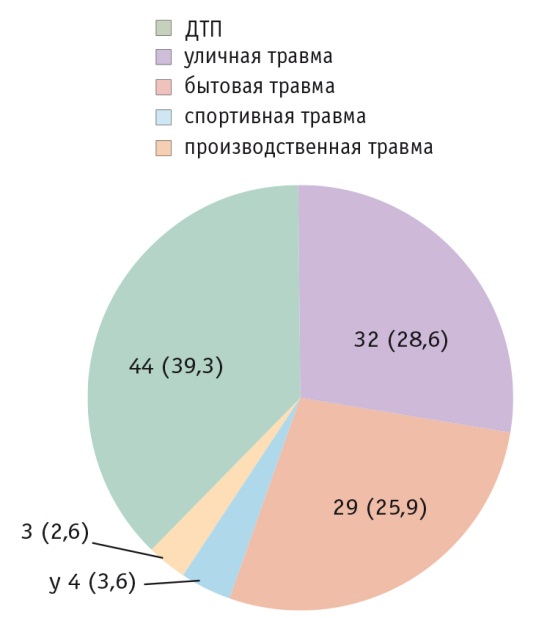
В основу работы положены данные МСКТ-обследования 112 пациентов с травмами и посттравматическими деформациями стенок орбит, находившихся на стационарном лечении в клинике «Центр стоматологии и челюстно-лицевой хирургии» ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России. Причины повреждений средней зоны лица (СЗЛ) приведены на рисунке 1. Подавляющее большинство — 86 (76,8%) пациентов — госпитализировалось в стадии формировавшихся и сформированных деформаций, т. е. с давностью травмы, превышавшей один месяц. При этом в сроки 1-3 месяцев (стадия формирующихся деформаций) были госпитализированы 46 из 112 (41,1%) обследованных. У 102 (91,1%) участников исследования посттравматические изменения СЗЛ затрагивали одну и более стенок глазниц, одна стенка орбиты была повреждена в 55 из 112 (49,1%) наблюдений. Изолированный дефект и деформация нижней стенки глазницы выявлены в 6 из 102 (5,9%) случаев повреждения стенок глазниц. Нарушения подвижности глазного яблока на стороне повреждения обнаружены у 37 (36,3%) пациентов с повреждениями стенок глазниц. Наиболее часто встречалось ограничение подвижности глазного яблока вверх — у 27 (26,5%) больных.
Рис. 1. Распределение пациентов по этиологии травмы, n (%)
Пациентам с повреждениями, дефектами и деформациями стенок глазниц (n = 106) проводили реконструктивные операции, в качестве пластического материала использовали: аутотрансплантаты (АТ) из теменной кости — в 31 наблюдении (29,2%); АТ из стенок верхнечелюстной пазухи — у 7 (6,6%) пациентов; АТ из нижней челюсти — у 4 (3,8%); имплантаты Medpor — у 16 (15,1%); пластины Martin — у 9 (8,5%); силиконовые трансплантаты — у 2 (1,9%); политетрафторэтилен — у 4 (3,8%); другие реконструктивные титановые пластины — у 4 (3,8%); наливной баллон — у 16 (15,1%) пациентов; комбинированные варианты — в 13 наблюдениях (12,3%).
Диагностические и контрольные исследования выполняли на мультиспиральном компьютерном томографе Philips Brilliance 64 (Philips, США) в спиральном режиме сканирования при следующих технических параметрах: толщина среза — 0,9 мм; напряжение — 120 кВ; мАс/срез — 100; коллимация среза — 64 × 0,625 мм; инкремент — 0,45 мм; питч — 0,641; матрица — 512; разрешение реконструкции: высокое. Лучевая нагрузка составила 0,6-0,8 мЗв. Позиционирование осуществляли по лазерным меткам в положении пациента лежа на спине с размещением головы на стандартном подголовнике. Анатомическую область сканирования определяли по топограмме (surview) — захват всего черепа. Срезы были параллельны твердому нёбу.
В процессе изучения результатов МСКТ-исследований анализировали базовые аксиальные изображения, а также мультипланарные (MPR) и трехмерные реконструкции (3D). Проводили измерения расстояний, углов, значений рентгеновской плотности с выбором адекватных уровней и ширины окна, яркости, контрастности и резкости для получения максимума диагностической информации.
По данным МСКТ, выполненной в предоперационном периоде, определяли локализацию и протяженность линий перелома, степень смещения костных отломков, наличие инородных тел, состояние верхнечелюстных синусов (наличие гематомы, пролабирование параорбитальной клетчатки). Визуализировали и рассчитывали размеры костных дефектов стенок глазниц, планировали зоны выполнения остеотомии, оценивали положение глазных яблок (энофтальм, гипофтальм), состояние параорбитальной клетчатки и глазодвигательных мышц, состояние и ход зрительного нерва.
На основании данных МСКТ всем пациентам до и после хирургического лечения определяли линейные размеры глазницы и величину смещения глазного яблока на стороне повреждения в передне-заднем (энофтальм) и верхне-нижнем (гипофтальм) направлениях.
Измерения выполняли на рабочей станции аппарата МСКТ.
РЕЗУЛЬТАТЫ
В процессе исследования использовали модифицированную методику измерения линейных размеров глазницы, разработанную совместно Д. В. Давыдовым, Д. А. Лежневым, В. М. Михайлюковым и Д. И. Костенко. Методика позволяет определить степень повреждения и восстановления костной анатомии глазницы на всем ее протяжении, оценить дистопию глазного яблока на стороне повреждения, установить величину его смещения в передне-заднем (энофтальм) и верхне-нижнем (гипофтальм) направлениях.
Все измерения проводили в нескольких плоскостях при помощи построения воспроизводимых MPR. Использовали косоаксиальную (MPR-A), кососагиттальную (MPR-S), фронтальную (MPR-C), кософронтальную (MPR-C1) плоскости, построенные по следующим правилам:
MPR-A — параллельно треугольнику, образованному нижними точками скуловых отростков лобных костей (processus zygomaticus) и ямкой гипофиза (fossa hypophysialis) на дне турецкого седла (sella turcica);
MPR-S — параллельно линии, проложенной под углом, равным четверти угла задней вершины треугольника, образованного нижними точками скуловых отростков лобных костей (processus zygomaticus) и ямкой гипофиза (fossa hypophysialis) на дне турецкого седла (sella turcica), перпендикулярно MPR-A;
MPR-C — перпендикулярно MPR-A и биссектрисе угла задней вершины треугольника, образованного нижними точками скуловых отростков лобных костей (processus zygomaticus) и ямкой гипофиза (fossa hypophysialis) на дне турецкого седла (sella turcica);
кософронтальная плоскость (MPR-C1) — перпендикулярно MPR-A и MPR-S.
Данные плоскости позволили повторяемо и максимально операторнезависимо проводить измерения размеров глазницы и определять положение глазного яблока в условиях нарушенной целостности скелета СЗЛ и посттравматических деформаций.
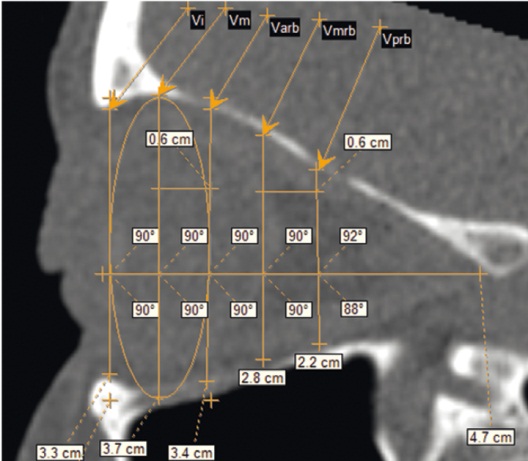
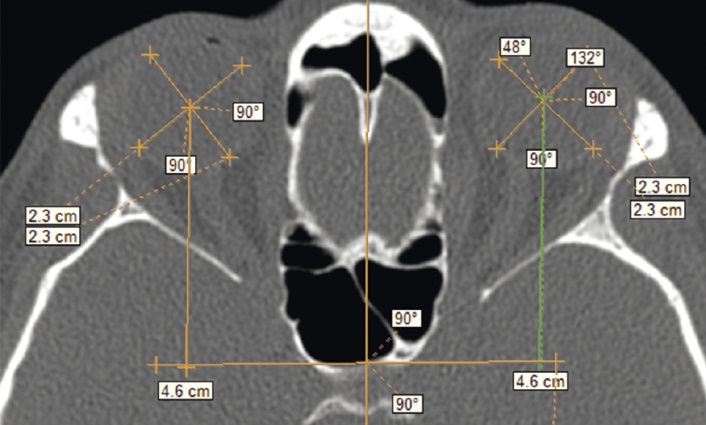
Вертикальные размеры глазницы определяли на MPR-S, измеряя следующие параметры (рис. 2):
1) вертикальный размер входа в глазницу (Vi) — расстояние от верхнеглазничного до нижнеглазничного края глазницы — по максимальному размеру апертуры, который визуализировался в рамках плоскости MPR-S;
2) максимальный продольный размер глазницы (Pr) — глубину глазницы — от линии Vi до нижнего края переднего отверстия canalis opticus перпендикулярно к линии Vi;
3) максимальный вертикальный размер глазницы (Vm) — от верхней до нижней стенки глазницы в зоне максимального значения перпендикулярно Pr в рамках плоскости MPR-S;
4) передне-ретробульбарный вертикальный размер глазницы (Varb) — на уровне задней дуги эллипса, большой осью которого являлась линия Vm, а малой полуосью расстояние от Vi до Vm, перпендикулярно Pr;
5) средне-ретробульбарный вертикальный размер глазницы (Vmrb) — на расстоянии Vm — Varb от Varb перпендикулярно Pr;
6) задне-ретробульбарный вертикальный размер глазницы (Vprb) — на расстоянии Vm — Varb от Vmrb перпендикулярно Pr.
Рис. 2. Компьютерная томограмма, кососагиттальная плоскость. Вертикальные размеры глазницы. Фото авторов
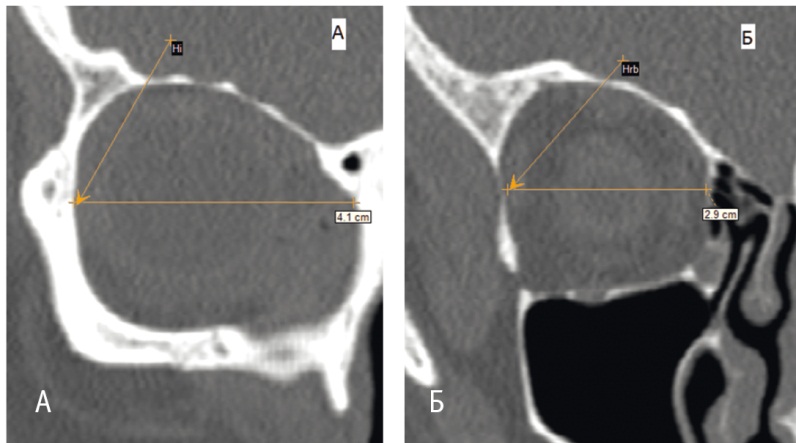
Горизонтальные (латеро-медиальные) размеры измеряли на MPR-С1:
Рис. 3. Компьютерные томограммы, кософронтальная плоскость. Горизонтальные размеры глазницы. Фото авторов.
Примечание. А — горизонтальный размер входа в глазницу (Hi); Б — горизонтальный размер глазницы (Hrb)
Измерения вертикальных и горизонтальных размеров глазницы выполняли как на стороне повреждения, так и на здоровой стороне с целью определения степени повреждения.
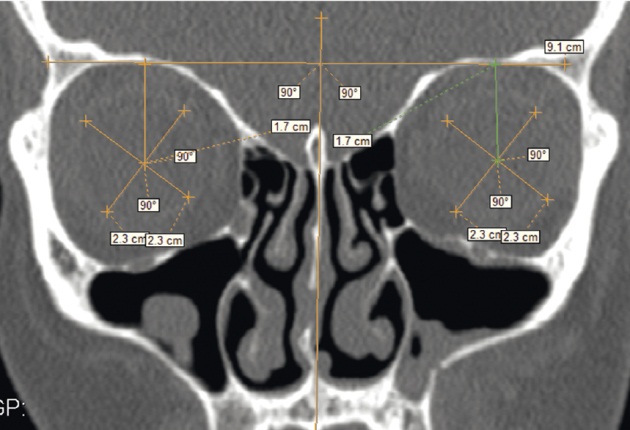
Оценку дистопии глазного яблока в верхне-нижнем направлении производили на MPR-C путем построения взаимно перпендикулярных диаметральных линий глаза и измерения расстояния от точки пересечения этих линий до линии, проходящей по поверхности верхней стенки неповрежденной глазницы перпендикулярно оси симметрии. По разнице измерений поврежденной и неповрежденной глазниц определяли размер смещения глазного яблока в верхне-нижнем направлении на стороне повреждения в миллиметрах (степень гипофтальма) (рис. 4).
Рис. 4. Компьютерная томограмма, фронтальная плоскость. Оценка дистопии глазного яблока в верхне-нижнем направлении (гипофтальм). Фото авторов
Дистопию глазного яблока в передне-заднем направлении оценивали на MPR-A путем построения взаимно перпендикулярных диаметральных линий глаза и измерения расстояния от точки пересечения этих линий до линии, находящейся во фронтальной плоскости, перпендикулярной срединной линии (биссектрисе угла задней вершины треугольника, образованного нижними точками скуловых отростков лобных костей (processus zygomaticus) и ямкой гипофиза (fossa hypophysialis)) и проходящей через ямку гипофиза (рис. 5).
Рис. 5. Компьютерная томограмма, косоаксиальная плоскость. Оценка дистопии глазного яблока в передне-заднем направлении (энофтальм). Фото авторов
МСКТ во всех клинических наблюдениях позволила установить причины нарушения подвижности глазного яблока на стороне повреждения (ущемление глазодвигательных мышц в линии перелома; рубцовый процесс или атрофия ретробульбарной, параорбитальной клетчатки, глазодвигательных мышц; выраженное смещение стенок глазницы, ограничивавшее возможность свободного движения глазного яблока), определить степень смещения стенок, размеры дефектов и выбрать оптимальный трансплантационный материал.
Результаты проведенных вмешательств оценивали на МСКТ с выполнением измерений, аналогичных измерениям диагностического этапа. Для нивелирования индивидуальных отклонений были вычислены средние значения степени коррекции деформаций стенок глазниц по сравнению со здоровыми глазницами. Они свидетельствовали о соответствии прогноза коррекции стенок орбит, который был сделан на основании измерений, проведенных по данным МСКТ с учетом толщины и адаптируемости имплантатов, требуемой коррекции. Средняя гиперкоррекция не превышала минимальной толщины использованных имплантатов, что следует считать полностью удовлетворительным результатом ввиду применения для опоры имплантатов глазничных поверхностей костных стенок орбит (табл.).
Таблица
Линейные размеры поврежденной и неповрежденной орбит, степень коррекции деформаций, мм
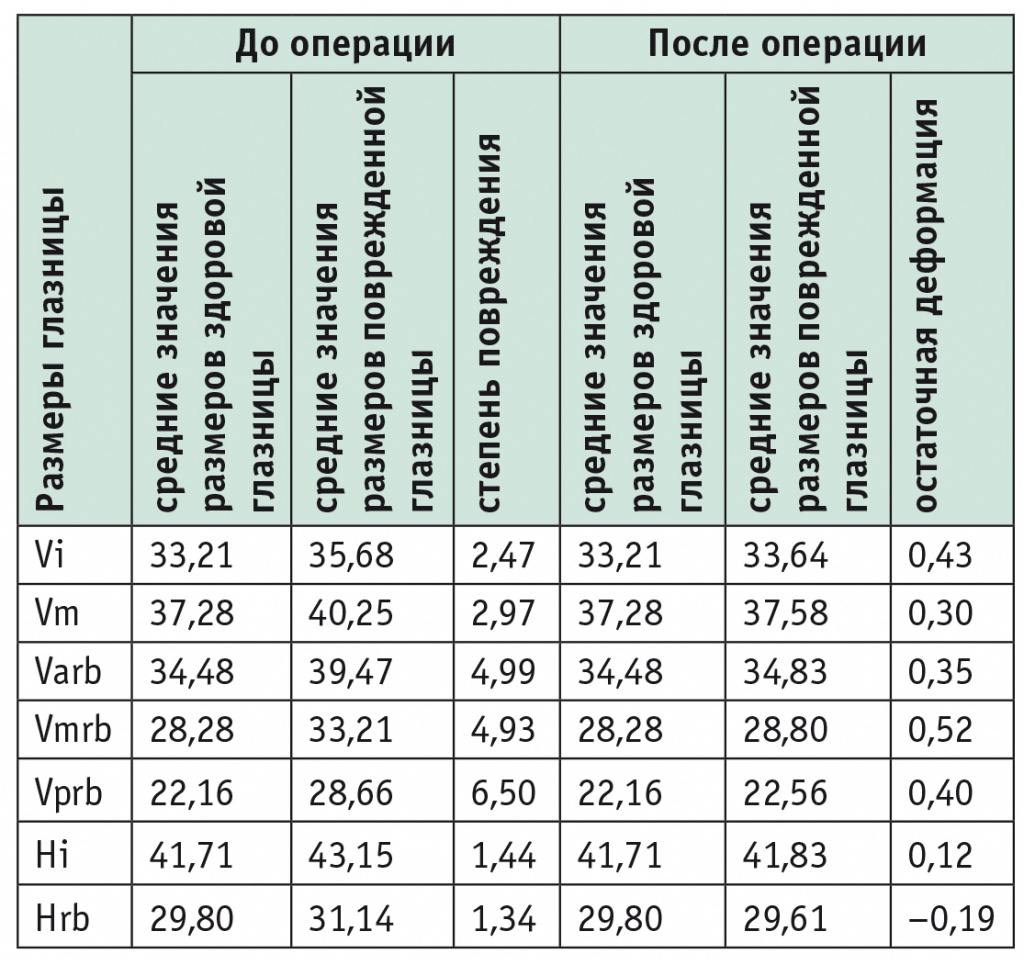
Примечание. Vi — вертикальный размер входа в глазницу; Vm — максимальный вертикальный размер глазницы; Varb — вертикальный размер глазницы (передне-ретробульбарный); Vmrb — вертикальный размер глазницы (средне-ретробульбарный); Vprb — вертикальный размер глазницы (задне-ретробульбарный); Hi — горизонтальный размер входа в глазницу; Hrb — горизонтальный размер глазницы.
Многочисленные публикации подтверждают высокую информативность МСКТ на этапе диагностики травм и посттравматических деформаций стенок орбит [9, 14, 15, 17]. Измерительные возможности метода позволяют производить предоперационное планирование и выбор имплантационного материала, однако он используется не в полной мере и со значительной погрешностью измерений, из-за чего изменения могут оцениваться только полуколичественно [8]. Предложенная нами методика дает возможность проводить измерения повторяемо и с достаточной точностью для адекватного выбора имплантата и тактики хирургического лечения.
ЗАКЛЮЧЕНИЕ
Обследование пациентов с травмами и посттравматическими деформациями стенок орбит должно включать в себя компьютерную томографию. Мультиспиральная компьютерная томография позволяет оценивать выраженность деформаций стенок глазниц, и ее результаты являются определяющими при выборе оптимального метода их устранения.







