В Толедо (Испания) 24‒26 июня прошлого года состоялась очередная, 47-я, встреча Европейского клуба панкреатологов, на которой было представлено более 300 устных и постерных докладов [1].
Прежде всего остановимся на лекции проф. J. Mayerle (Германия). В начале лекции было дано определение хронического панкреатита (ХП).
ХП — прогрессирующее воспалительное заболевание поджелудочной железы (ПЖ), которое характеризуется необратимыми структурными изменениями, приводящими к экзокринной и/или эндокринной недостаточности. Структурные изменения включают неравномерный фиброз, диффузную или очаговую деструкцию, утрату ацинарных клеток и островков, воспалительную инфильтрацию и изменения протоков. Осложнения ХП — формирование псевдокист, стенозирование протоков, обструкция общего желчного протока, мальнутриция, хроническая абдоминальная боль. Заболевание является доказанным фактором риска рака ПЖ. ХП снижает качество жизни пациентов.
Это определение ХП не очень далеко ушло от старого определения, которое было дано 20 лет назад: «ХП — загадочное заболевание с неясным патогенезом, непредсказуемым клиническим течением и непонятным лечением» [17].
В настоящее время частота ХП составляет 1,6-23,0 на 100 000 населения, распространенность — 27,4 на 100 000 населения, смертность — 12,8-19,8% за 10 лет.
Важно определение этиологии ХП, так как ее следует учитывать при назначении лечения. Кроме того, каждому этиологическому варианту ХП присущи те или иные сопутствующие заболевания (например, алкогольному ХП нередко сопутствует алкогольное поражение печени). Этиология важна и для планирования наблюдения за больным, поскольку она ассоциируется с различным риском рака ПЖ (например, этот риск резко повышен при наследственном ХП). В последние годы отмечаются тенденции к росту частоты наследственного и аутоиммунного панкреатитов и к снижению частоты алкогольного и идиопатического панкреатитов, а также ХП на фоне аномалий ПЖ. Эти тенденции, вероятно, объясняются современными возможностями диагностики и лечения.
При метаболическом ХП может проводиться этиотропное лечение. Так, гиперлипидемический панкреатит развивается при дефиците аполипопротеина СІІ, липопротеинлипазы. Такой панкреатит встречается очень редко и возникает при уровне триглицеридов в сыворотке крови, превышающем 1000 мг/дл. Если лечение будет приводить к снижению показателя ниже 500 мг/дл, то симптомы заболевания исчезнут. Частота ХП при гиперпаратиреозе ― не более 1,5-7,0%. При этом повышен уровень кальция в сыворотке крови, что увеличивает риск панкреатита. Своевременная паратиреоидэктомия способствует исчезновению симптомов панкреатита.
Частота прогрессирования от острого панкреатита до ХП зависит от этиологии острого панкреатита: при алкогольном панкреатите она составляет 48,2%, при идиопатическом панкреатите (ненаследственном) — 47%, при панкреатите, связанном с другими причинами, — 4,8%.
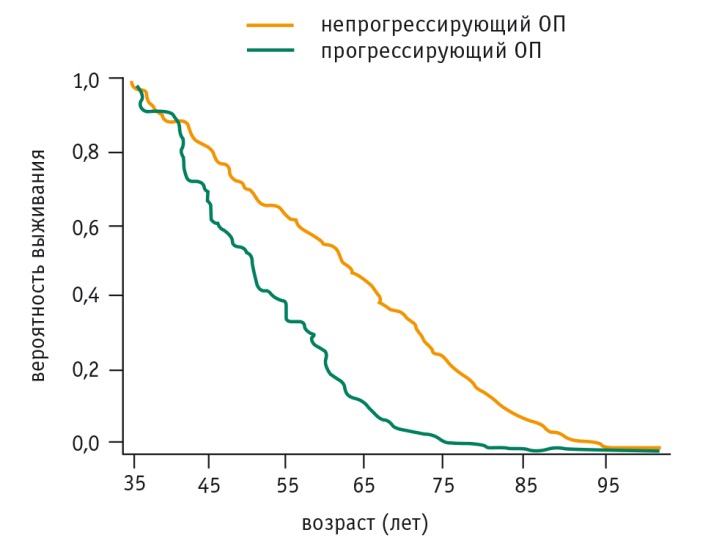
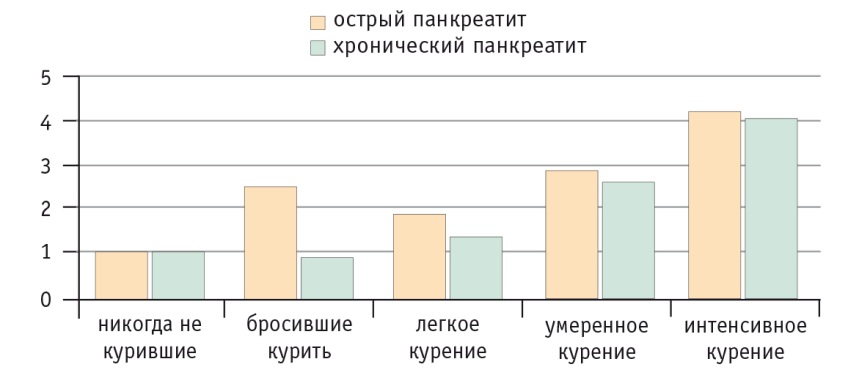
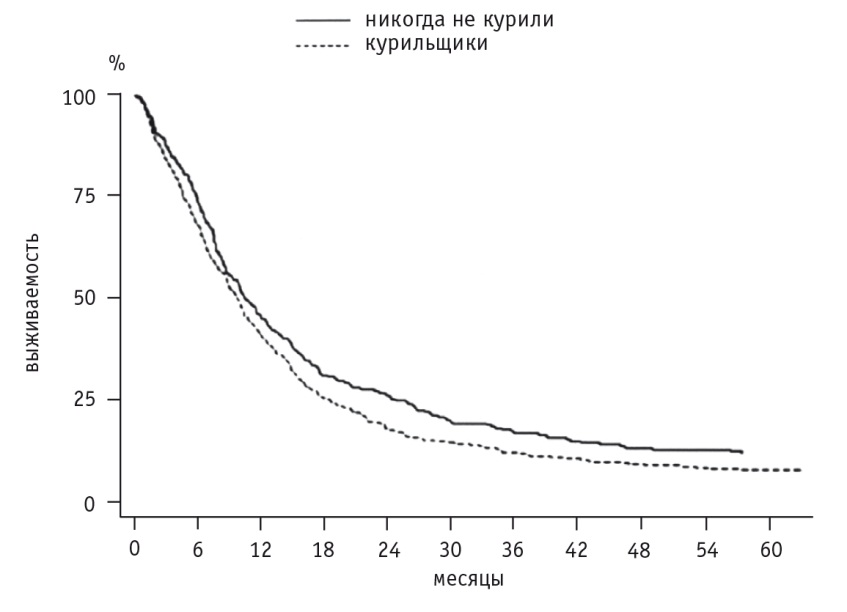
Курение — значимый фактор риска перехода острого панкреатита в ХП. Оно повышает риск ХП на 25%, снижает продукцию бикарбонатов и α1-антитрипсина. Вероятность выживания больных после перенесенного острого панкреатита значительно зависит от того, перейдет ли он в ХП (рис. 1).
Рис. 1. Вероятность выживания больных острым панкреатитом (ОП) [13]
Риск развития ХП после острого панкреатита и риск кальцификации ПЖ уменьшаются при отказе от алкоголя. В отношении кальцификации ПЖ разница между пьющими и непьющими увеличивается по мере увеличения длительности ХП (рис. 2). При прекращении приема алкоголя у больных ХП продукция бикарбонатов, липазы и химотрипсина существенно выше, чем у пациентов, злоупотребляющих алкоголем (рис. 3). Однако и курение имеет большое значение для дальнейшего течения патологии ПЖ (рис. 4, 5).
Рис. 2. Снижение риска кальцификации поджелудочной железы при отказе от алкоголя по мере увеличения длительности хронического панкреатита [18]
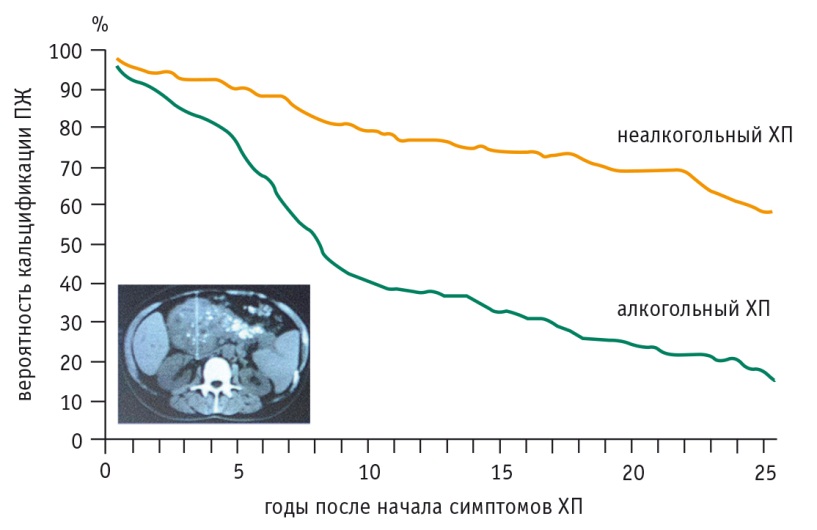
Рис. 3. Продукция бикарбонатов и ферментов поджелудочной железы у больных хроническим панкреатитом, продолжающих и прекративших прием алкоголя [9].
* P < 0,01
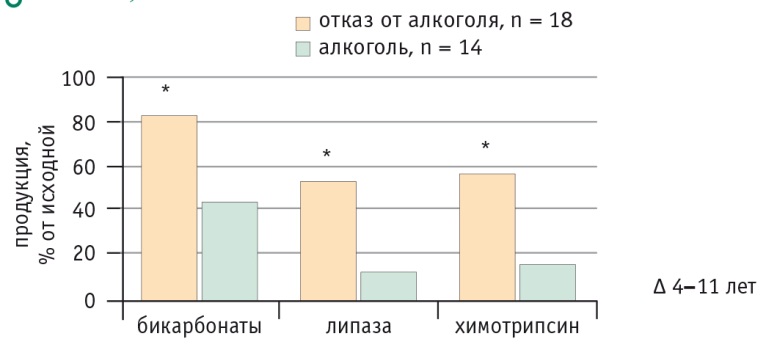
Рис. 4. Риск кальцификации поджелудочной железы у больных хроническим панкреатитом в зависимости от курения [5]
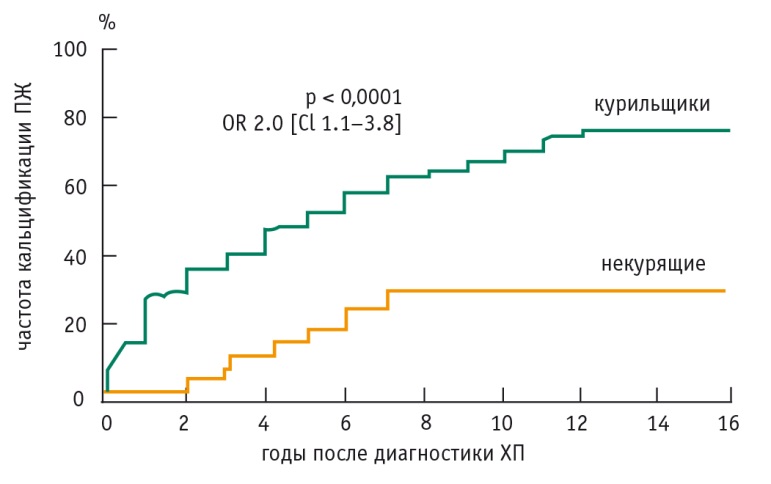
Рис. 5. Относительный риск острого и хронического панкреатита в зависимости от курения [6]
Аутоиммунный панкреатит — панкреатит, который клинически характеризуется частым развитием обструктивной желтухи, гистологически — лимфоплазматической инфильтрацией и муароформным фиброзом, терапевтически — быстрым и выраженным ответом на кортикостероиды.
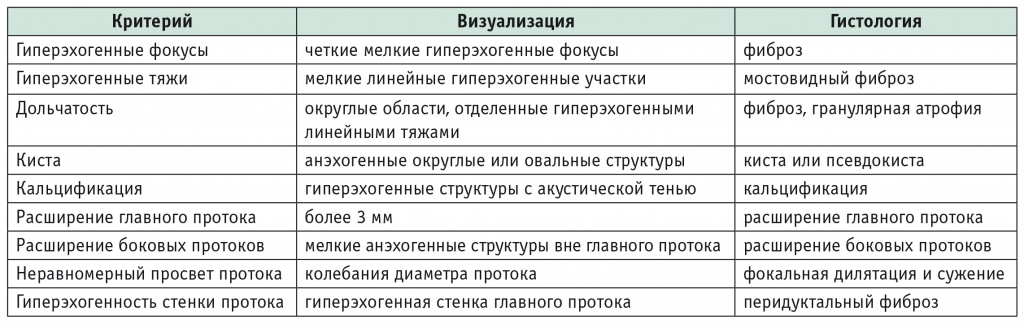
В диагностике ХП по-прежнему оценивают активность панкреатических ферментов крови. Однако если раньше подъем амилазы считали краеугольным камнем диагностики панкреатита, то в настоящее время решено, что этот показатель не годится для ранней диагностики ХП, так как его специфичность — 90-95%, чувствительность менее 10%. Показатели трипсиногена, белка панкреатических камней, прокарбоксипептидазы В не оправдали ожиданий в диагностике ХП. Более информативны методы визуализации, особенно эндосонография (табл. 1). Эндосонографические изменения ПЖ коррелируют с соответствующими морфологическими изменениями. Эндосонография дает возможность проведения эндосоноэластографии с количественной оценкой. Еще более прогрессивной является эндосоноэластография с контрастированием, результаты которой позволяют провести дифференциальную диагностику между воспалительными и опухолевыми заболеваниями ПЖ.
Таблица 1
Эндосонографические критерии диагностики хронического панкреатита [7]
Из методов визуализации в последние годы повысилось диагностическое значение магнитно-резонансной холангиопанкреатографии с введением секретина. По объему заполнения двенадцатиперстной кишки (объему поступившего в нее секрета ПЖ) можно судить о внешнесекреторной функции ПЖ. Чувствительность метода при легкой внешнесекреторной недостаточности ПЖ (ВНПЖ) достигает 92%, специфичность — 75%.
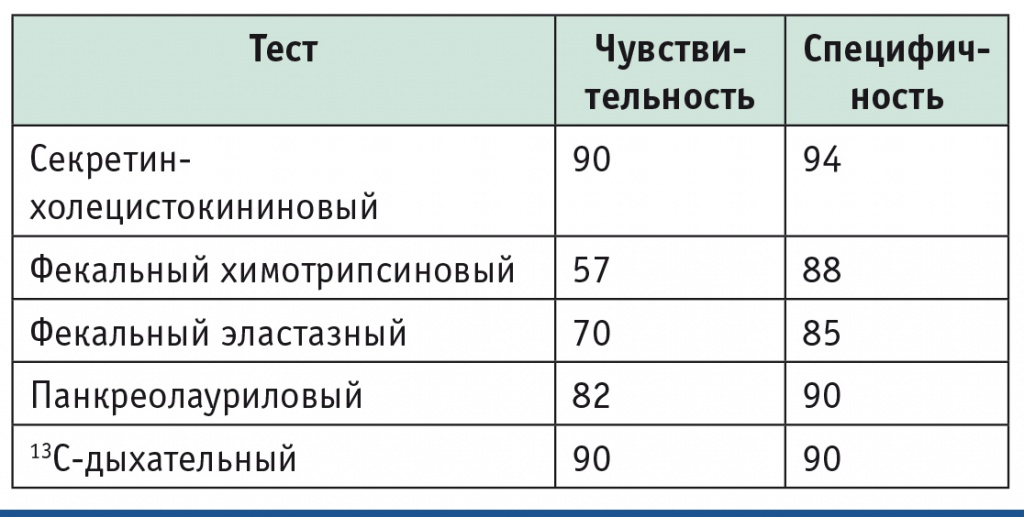
Проф. J. Mayerle вновь подчеркнула, что в диагностике ВНПЖ не следует опираться на данные копроскопии, так как стеаторея появляется только в поздних стадиях ХП, когда объем функционирующей паренхимы ПЖ не превышает 10% от исходного. Информативность применяющихся в настоящее время функциональных тестов представлена в таблице 2.
Таблица 2
Диагностическая информативность функциональных тестов, %
Были названы преимущества фекального эластазного теста: неинвазивный беззондовый метод; эластаза 1 — панкреатоспецифический фермент; минимальные изменения активности эластазы 1 при кишечном транзите; стабильность фермента; простое измерение в техническом отношении; перед проведением исследования нет необходимости в отмене ферментных препаратов; невысокая стоимость. В лекции был выделен ряд механизмов развития абдоминальной боли при ХП, которые следует учитывать при выборе лечебной тактики [14]:
-
местные причины: воспалительный очаг, псевдокиста и др.;
-
обструкция протоков;
-
экстрапанкреатические осложнения (пептическая язва и др.);
-
воспаление (провоспалительные цитокины);
-
внутритканевая гипертензия;
-
осложнения хирургического или эндоскопического вмешательства;
-
лекарственно-индуцированная дисфункция кишечника (вследствие введения наркотических анальгетиков);
-
повышенная продукция холецистокинина;
-
дефицит гастроинтестинальных гормонов, нарушения кишечной перистальтики, синдром избыточного бактериального роста (СИБР);
-
периферическая сенситизация, психосоматика, нейропатия;<
-
другие механизмы: изменения со стороны энтеральной нервной системы, повышение симпатического тонуса, мезентериальная ишемия, сопутствующая патология, опиоидиндуцированная гипералгезия.
Кроме того, проф. J. Mayerle осветила некоторые теоретические вопросы, касающиеся развития и прогрессирования фиброза ПЖ при ХП, возможных направлений торможения фиброза.
Лекция проф. Сarlo La Vecchia (Италия) посвящалась курению и алкоголю как этиологическим и патогенетическим факторам развития патологии ПЖ. В отношении острого панкреатита были подчеркнуты следующие позиции [11]:
-
этанол способствует увеличению концентрации пищеварительных и лизосомальных ферментов в ацинарных клетках, дестабилизирует органеллы, содержащие эти ферменты;
-
курение приводит к инфильтрации ПЖ лимфоцитами и плазматическими клетками, к оксидативному стрессу, увеличению продукции ИЛ-6;
-
в метаанализе пяти исследований показано, что риск развития острого панкреатита у курильщиков — 1,74, у бывших курильщиков — 1,32;по результатам метаанализа риск ХП у курильщиков — 2,8, у бывших курильщиков — 1,4;
-
риск развития ХП прямо пропорционален дозе этанола (рис. 6);при отказе от алкоголя внешнесекреторная функция ПЖ улучшается (см. рис. 3);
-
риск кальцификации ПЖ значительно уменьшается при отказе от курения (см. рис. 4);
-
в исследовании PanC4 показано, что риск рака ПЖ у курильщиков — 2,20, у злостных курильщиков (больше 35 сигарет в день) — 3,39, у бывших курильщиков — 1,17 (рис. 7) [16];
-
в исследовании PanScan не выявлено связи между приемом алкоголя и развитием рака ПЖ, но при употреблении более 60 г этанола в день риск возрастал до 1,38, а у мужчин, употреблявших крепкие алкогольные напитки, — до 2,23 [3].
Рис. 6. Зависимость между дневной дозой этанола и риском развития хронического панкреатита [4]
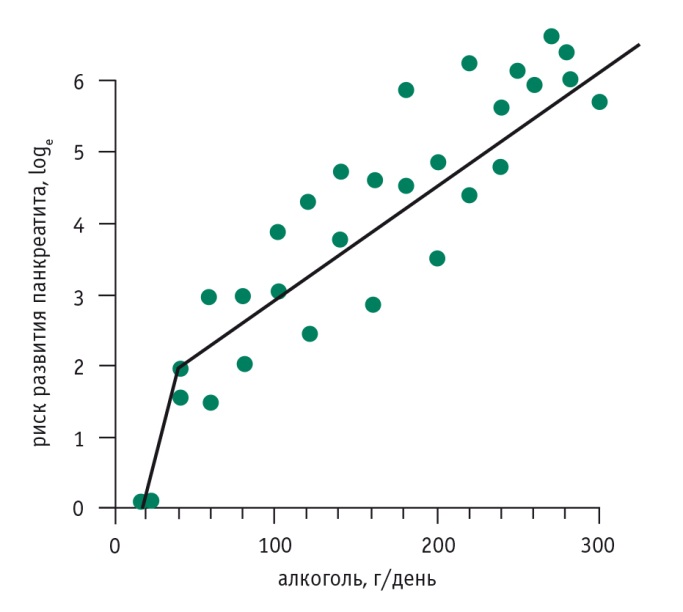
Рис. 7. Выживаемость при раке поджелудочной железы в зависимости от курения [16]
В сообщениях о диагностике заболеваний ПЖ обратила на себя внимание информация J. Carvallo (Испания) об ошибочном диагнозе злокачественного заболевания ПЖ до хирургического вмешательства. После операции в 22% случаев диагноз аденокарциномы ПЖ не был подтвержден гистологически, а в редких случаях выявлялась нормальная ткань ПЖ. При гистологическом исследовании «злокачественных» кистозных образований в 47,0% случаев была выявлена серозная цистаденома, в 25,0% — внутрипротоковая муцинозная неоплазия, в 14,7% — муцинозная цистаденома, в 12,5% — солидная псевдопапиллярная неоплазма.
F. Bolado и соавт. (Испания) показали, что эндосонография значительно информативнее в установлении этиологии идиопатического панкреатита по сравнению с магнитно-резонансной холангиопанкреатографией с введением секретина. Так, при обследовании 34 больных с помощью эндосонографии в 15 случаях выявлен холелитиаз, в 2 — холедохолитиаз, в 3 — pancreas divisum, в 3 — внутрипротоковая муцинозная неоплазия, в 5 — ХП. При обследовании тех же пациентов с помощью магнитно-резонансной холангиопанкреатографии с введением секретина: 1 случай холедохолитиаза, 4 — pancreas divisum, 3 — внутрипротоковой муцинозной неоплазии, 2 — ХП.
De Jesus и соавт. (Испания) обратили внимание на необходимость скрининга рака ПЖ у больных с впервые выявленным или декомпенсированным сахарным диабетом. Так, при проведении эндосонографии 15 таким пациентам в 13% случаев была выявлена аденокарцинома ПЖ, в 7% — нейроэндокринная опухоль ПЖ.
B. Napoleon и соавт. (Франция) продемонстрировали клинические наблюдения, подтверждающие информативность конфокальной лазерной эндомикроскопии в выявлении внутрипротоковой муцинозной неоплазии.
E. Martinez-Moneo и соавт. (Испания) сообщили о диагностическом и прогностическом значении соотношения нейтрофилы/лимфоциты при аденокарциноме ПЖ. Результаты исследования подкупают простотой метода, но все же предлагаемый коэффициент может иметь только ориентировочное, «скрининговое», значение.
С. Meyer и соавт. (Германия) представили результаты исследования по лечению гипертриглицеридемического панкреатита препаратом алипоген, созданным с помощью генной инженерии. Дефицит липопротеинлипазы — редкая причина панкреатита (его частота — 1-2 случая на 1 000 000); причина — мутация гена липопротеинлипазы (chr8p22). Дефицит липопротеинлипазы приводит к значительному повышению уровня триглицеридов крови из-за нарушения липолиза хиломикронов и липопротеидов очень низкой плотности. В капиллярах образуются агрегаты хиломикронов, что и приводит к затруднению кровотока в ПЖ, ее отеку и развитию панкреатической атаки.
Клиника такого панкреатита: плазма, визуально сходная с молоком, ксантомы, рецидивирующий панкреатит.
Терапевтические возможности в настоящее время — строжайшая диета (только 15% калорий из жиров).
Алипоген вводится внутримышечно. При поступлении его в мышечную клетку односпиральная ДНК липопротеинлипазы внедряется в ядро, формируется двуспиральная ДНК фермента, и он транспортируется к эндотелию, где участвует в липолизе хиломикронов и липопротеидов очень низкой плотности. Результатом лечения является снижение частоты эпизодов панкреатита на 48% (авторы обследовали 27 больных). Побочные эффекты алипогена: мышечная боль, уплотнение и гипертермия в местах инъекций.
Лекция проф. V. Singh (США) на тему «Поджелудочная железа и жир» была посвящена особенностям течения панкреатитов у пациентов с избытком периферического и/или висцерального жира. Лектор акцентировал внимание на роли адипокинов (резистина, висфатина, адипонектина, лептина и др.) в патогенезе острого панкреатита и ХП. Показано, что объем интрапанкреатического жира коррелирует с ИМТ и при избытке такого жира повышен риск панкреонекроза. При увеличении объема перипанкреатической жировой ткани увеличивается риск полиорганной недостаточности. Кроме того, оба варианта повышают риск рака ПЖ. Были приведены результаты экспериментальных и клинических исследований, подтверждающие эти положения. К сожалению, доказательные исследования по лечению стеатоза ПЖ, стеатопанкреатита до настоящего времени не проводились, а применение статинов (розувастатина) даже приводило к ухудшению течения этой патологии.
Анализу современных подходов к диагностике и лечению ВНПЖ посвящалась программная лекция проф. E. Dominguez-Munoz (Испания). Прежде всего были названы основные причины первичной и вторичной ВНПЖ. Первичная ВНПЖ в большинстве случаев бывает связана с острым панкреатитом, ХП, муковисцидозом, сахарным диабетом, панкреатэктомией или резекцией ПЖ. Вторичная ВНПЖ может быть вызвана гастрэктомией, дуоденэктомией, болезнью Крона, целиакией, состояниями, сопровождающимися закислением дуоденального просвета (СИБР и др.). Внутрисекреторная недостаточность ПЖ (сахарный диабет) диагностируется и лечится различными врачами: терапевтами, эндокринологами, врачами общей практики и т. д. ВНПЖ, по мнению проф. E. Dominguez-Munoz, никогда не диагностируется и не лечится врачами общей практики — только гастроэнтерологами и (редко) хирургами. Симптомы ВНПЖ, обусловленные трофологической недостаточностью (гипопротеинемия, гиповитаминозы, остеопороз и др.), известны значительно меньшему кругу врачей, что приводит к поздней диагностике ВНПЖ.
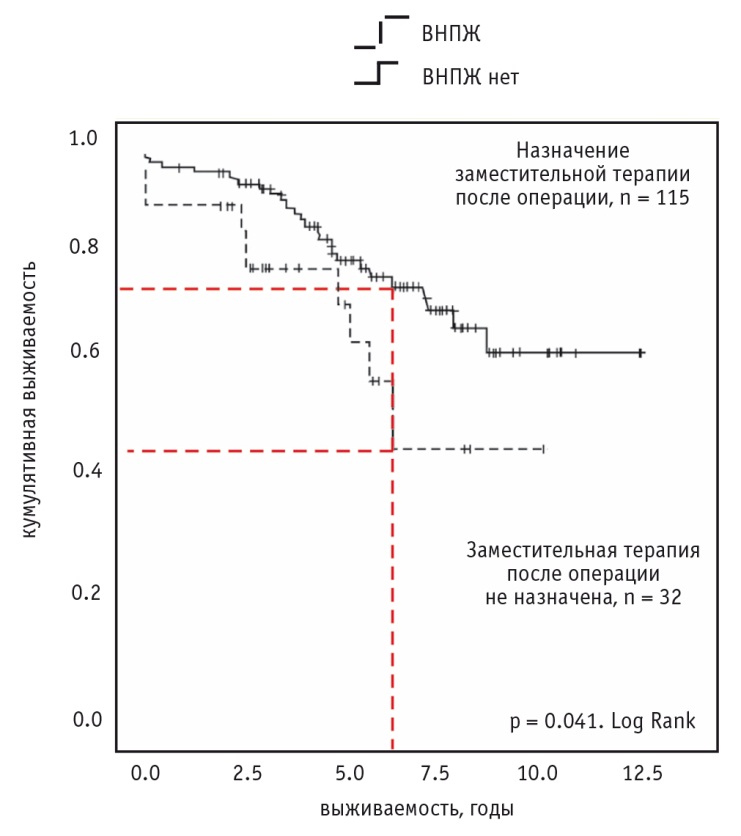
В то же время связанные с мальнутрицией низкие уровни в крови незаменимых аминокислот, жирных кислот, микронутриентов, жирорастворимых витаминов приводят к осложнениям с высокими показателями заболеваемости и смертности. Последствием мальнутриции является, например, остеопороз, что приводит к патологическим переломам. В ретроспективном одноцентровом наблюдательном исследовании, в которое вошли 147 больных, оперированных по поводу ХП (выполнены резекции ПЖ, панкреатэктомия), показано, что продолжительность жизни пациентов после хирургического вмешательства достоверно больше при условии назначения адекватной заместительной терапии (минимикросферический препарат в дозе 50 000 Ед. FIP на основной прием пищи и 25 000 Ед. FIP при перекусе) по сравнению с продолжительностью жизни больных, которые после операции не получали ферментных препаратов. Причем через 6 лет после хирургического вмешательства кумулятивная выживаемость больных, получавших ферментные препараты, была почти вдвое выше, чем выживаемость пациентов, не принимавших заместительную терапию (рис. 8) [10].
Рис. 8. Продолжительность жизни больных хроническим панкреатитом после оперативных вмешательств в зависимости от назначения заместительной ферментной терапии [10]
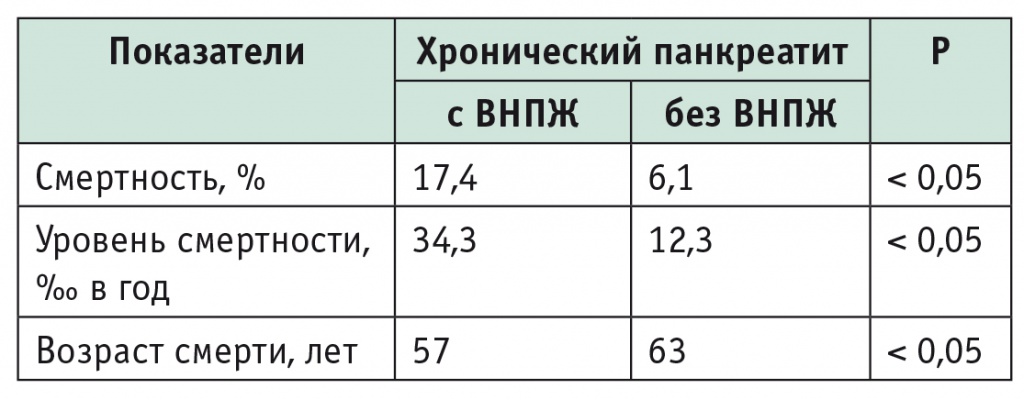
Показательные результаты получены в исследовании N. Vallejo-Senra и соавт. (2015) [12]. Авторы наблюдали 480 больных ХП в течение 5 лет. За этот период умер 41 пациент (8,5%), что составило 17,2‰ в год. В общей популяции смертность оказалась достоверно ниже — 4,29‰ в год (p < 0,05). При анализе показателей смертности в зависимости от наличия ВНПЖ оказалось, что все они при ХП с ВНПЖ существенно хуже, чем при ХП без ВНПЖ (табл. 3). Авторы показали, что дефицит нутриентов ассоциируется с повышенным риском рака, инфекций и сердечно-сосудистых заболеваний. Причинами смерти больных ХП были: рак различной локализации — 39%, инфекции — 24%, сердечно-сосудистые заболевания — 10%, цирроз печени — 10%, другие факторы — 17% [12].
Таблица 3
Показатели смертности больных хроническим панкреатитом в зависимости от наличия внешнесекреторной недостаточности поджелудочной железы (ВНПЖ) [12]
Для оценки нутритивного статуса можно применять антропометрические данные (массу тела, ИМТ, соотношение различных тканей организма) и нутритивные показатели (уровень в крови жирорастворимых витаминов, белков, липидов, макро- и микроэлементов). Для оценки соотношения различных тканей тела используют метод двойной энергетической рентгеновской абсорбциометрии.
Для диагностики ВНПЖ применяют следующие лабораторные показатели:
-
жирорастворимые витамины — витамины А, D, E (дефицит витамина К и водорастворимых витаминов не отражает наличие ВНПЖ);
-
белки плазмы: общий белок, альбумины, преальбумин, ретинолсвязывающий белок;
-
макро- и микроэлементы: магний, цинк (снижен у больных после панкреатодуоденэктомии, но не при ХП).
C. M. Sikkens и соавт. (2013) обследовали 40 пациентов с ХП, у 28 из которых по данным фекального эластазного теста была диагностирована ВНПЖ. Показано, что у больных с ВНПЖ содержание в крови жирорастворимых витаминов достоверно снижено (рис. 9) [19].
Рис. 9. Частота гиповитаминозов при хроническом панкреатите в зависимости от наличия внешнесекреторной недостаточности поджелудочной железы и назначения ферментных препаратов (ФП) [19]
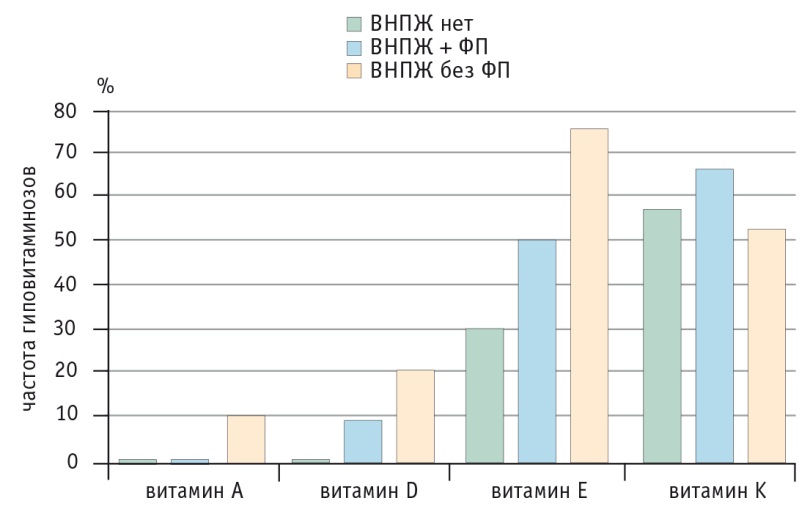
Зависимость гиповитаминозов при ХП от наличия ВНПЖ подтверждена и другими исследованиями (рис. 10) [8].
Рис. 10. Частота гиповитаминозов А и Е при хроническом панкреатите в зависимости от наличия внешнесекреторной недостаточности поджелудочной железы [8].
* P < 0,05 при сравнении с контролем
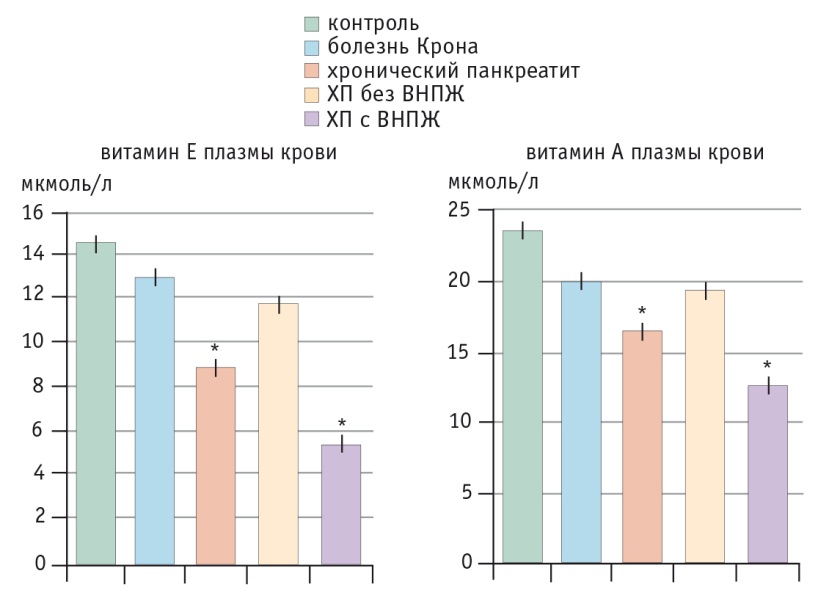
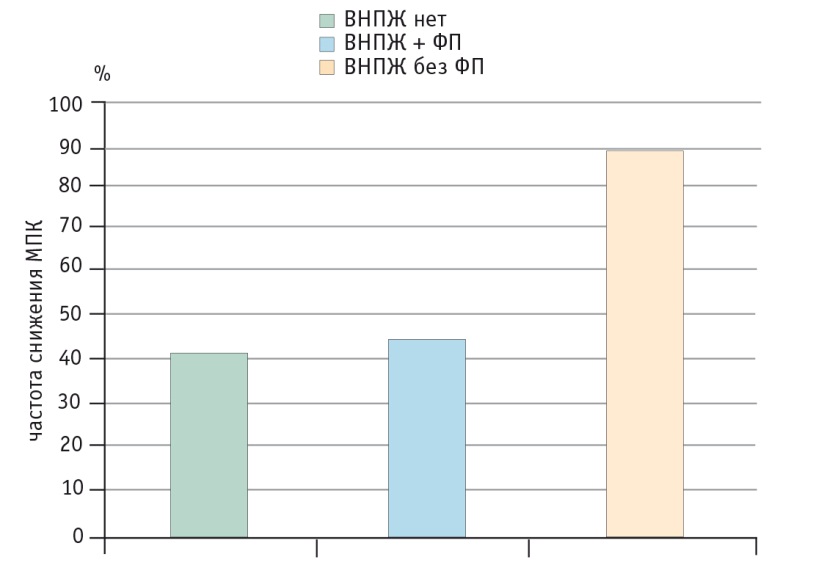
В упоминавшемся выше исследовании C. M. Sikkens и соавт. (2013) показано также, что у больных ХП с ВНПЖ при отсутствии адекватной заместительной терапии панкреатином достоверно снижается минеральная плотность костей (рис. 11) [19].
Рис. 11. Минеральная плотность костей (МПК) у больных хроническим панкреатитом с наличием и отсутствием внешнесекреторной недостаточности поджелудочной железы и в зависимости от назначения ферментных препаратов (ФП) [19]
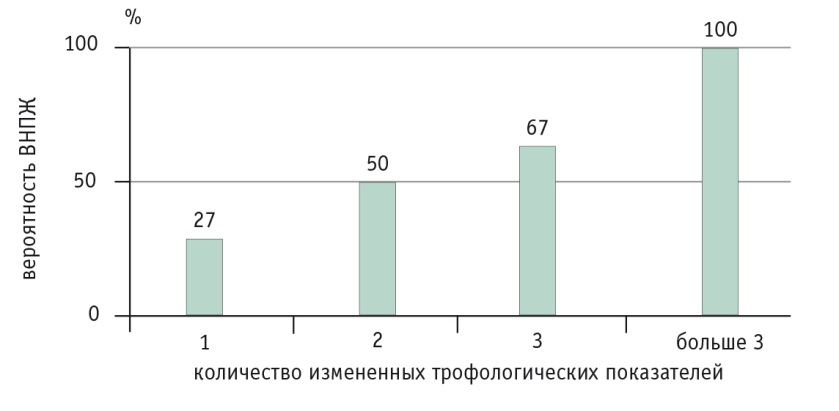
В исследовании B. Lindkvist и соавт. (2012) продемонстрировано достоверное снижение уровня белков плазмы крови при ХП с ВНПЖ (рис. 12) [15]. Показано, что при ВНПЖ достоверно снижены гемоглобин, альбумин, преальбумин, ретинолсвязывающий белок, магний. Кроме того, при ВНПЖ зарегистрировано существенное повышение гликозилированного гемоглобина. Чем больше измененных трофологических показателей, тем выше вероятность ВНПЖ (рис. 13).
Рис. 12. Частота снижения уровня белков плазмы крови при хроническом панкреатите [15]
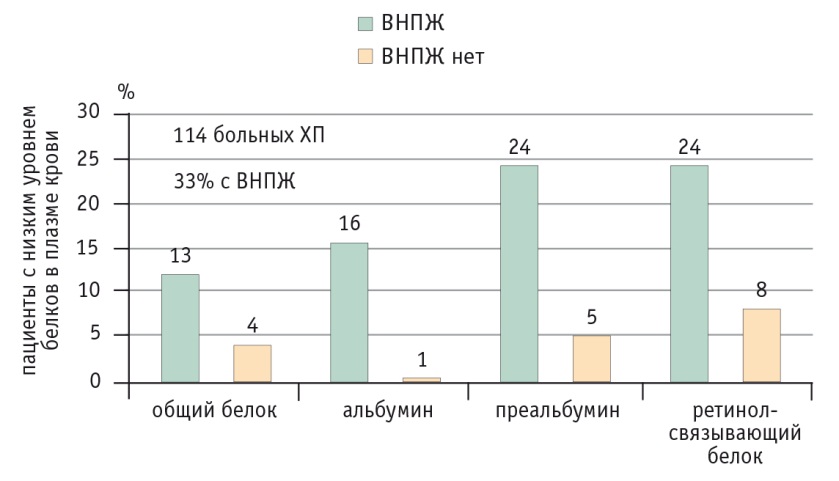
Рис. 13. Связь между вероятностью внешнесекреторной недостаточности поджелудочной железы и количеством измененных показателей нутритивного статуса [15]
Нутритивные параметры необходимо использовать и для диагностики, и для контроля эффективности заместительной терапии. Например, достоверная позитивная динамика массы тела и нутритивных показателей была продемонстрирована в высокодоказательном исследовании H. Ramesh и соавт. (2013), в котором пациентам с ВНПЖ назначали в течение 51 недели минимикросферический ферментный препарат) в дозе 80 000 Ед. FIP на основной прием пищи и 40 000 Ед. FIP на промежуточный прием пищи [2].
Perez Aisa A. и соавт. (Испания) изучили частоту вторичной ВНПЖ у 61 больного, перенесшего гастрэктомию или резекцию желудка. Пациентам проводили триглицеридный и водородный дыхательные тесты, оценивали нутритивный статус. ВНПЖ диагностирована в 38% случаев, СИБР — в 68,9% случаев. У пациентов были достоверно снижены ИМТ и уровень витамина D в крови.
F. P. Roldan и соавт. (Испания) показали, что интенсивность боли у пациентов с фибромиалгией и генерализованной костно-мышечной болью коррелирует со степенью снижения панкреатической секреции по результатам триглицеридного дыхательного теста и с уменьшением содержания витамина D в плазме крови. Авторы предположили, что генерализованная мышечная боль и фибромиалгия являются проявлениями ВНПЖ.
Проф. S. L. Haas и соавт. (Швеция) обследовали 1105 пациентов с различными гастроэнтерологическими жалобами. При проведении фекального эластазного теста оказалось, что содержание эластазы 1 ниже 200 мкг/г имеет место в 18,4%, а ниже 100 мкг/г — в 8,3% случаев. Причем частота ВНПЖ увеличивалась с возрастом обследованных. Так, у пациентов моложе 30 лет сниженные показатели фекальной эластазы 1 определялись в 8,3% случаев, а в возрасте 80 лет и старше — в 25,0% случаев.
M.-L. Valenciano и соавт. (Испания) обследовали пациентов с ХП, которые до этого исследования не наблюдались у врача. Оказалось, что в 54% случаев у них снижены показатели фекального эластазного теста, причем в 45,9% случаев эти показатели ниже 100 мкг/г. То есть почти у половины больных ХП, которые не наблюдаются у врача, имеется выраженная ВНПЖ и они не получают адекватного лечения. У больных ХП без наблюдения врача достоверно снижено качество жизни, особенно показатель общего здоровья.
A. Peixoto и соавт. (Испания) показали, что при ХП тяжесть структурных изменений ПЖ по данным КТ с использованием Кембриджской классификации не соответствует частоте ВНПЖ по результатам триглицеридного дыхательного теста. Так, тяжелые структурные изменения ПЖ были найдены у 10% больных, а ВНПЖ — у 79% пациентов. Авторы отметили, что результаты дыхательного теста коррелировали с уровнем фекальной эластазы 1.
Ю. Шеховцова и соавт. (Украина) сообщили о высокой частоте ВНПЖ у больных сахарным диабетом 2 типа — 90% (по результатам фекального эластазного теста). Авторы обнаружили положительную корреляционную связь между уровнем фекальной эластазы 1 и ИМТ.
G. Capurso и соавт. (Италия) доложили о результатах метаанализа 8 исследований (1579 пациентов) частоты СИБР при ХП, показавшего, что СИБР имеет место не менее чем у 20% больных ХП. Авторы делают вывод о необходимости диагностики СИБР при ХП, так как возникающее при этом закисление дуоденального просвета снижает эффективность заместительной ферментной терапии и усугубляет клинические симптомы.
G. Oracz и соавт. (Польша) выясняли этиологию ХП у детей. В трети случаев причиной заболевания оказались генетические мутации, реже — аномалии ПЖ, заболевания желчных путей, гиперлипидемия, травма, иммунные нарушения, другие факторы (глистные инвазии, воздействие лекарств и др.); почти в пятой части случаев поставлен диагноз идиопатического панкреатита. Среди генетических мутаций преобладали мутации PRSS1, SPINK 1, CFTR — как изолированные, так и их сочетания.
S. Fernandes (Испания) сравнил тяжесть острого панкреатита у больных с билиарной патологией, перенесших и не перенесших холецистэктомию. Использовались различные системы оценки тяжести панкреатита, в том числе обновленная классификация «Атланта». Автор пришел к выводу, что хотя холецистэктомия не гарантирует излечения от панкреатита, его тяжесть у перенесших вмешательство достоверно ниже, чем у пациентов без холецистэктомии (с учетом летальности, частоты госпитализации, необходимости дополнительных инвазивных вмешательств, длительности пребывания в стационаре, в том числе в отделении интенсивной терапии).
Примечательно исследование D. R. Morice (Великобритания) об эмпирической антибиотикотерапии при инфицированном панкреонекрозе (ретроспективный анализ). Чаще всего из ткани ПЖ высевали грамотрицательные кишечные бактерии, особенно Enterococcus faecalis, чувствительные к гентамицину, ципрофлоксацину, ванкомицину, тазоцину, тейкопланину. Следовательно, при выборе препарата для эмпирической антибактериальной терапии при панкреонекрозе следует выбирать эти средства.
С. Лярский и соавт. (Беларусь) поделились своим большим опытом выполнения лапароскопических вмешательств при ХП. Были представлены результаты цистогастростомии, цистодуоденостомии, цистоеюностомии, панкреатоеюностомии.
A. Pap и соавт. (Венгрия) сообщили об опыте терапии в течение 2-3 дней нитроглицерином и/или теофиллином при необходимости отсрочить лечебную эндоскопическую ретроградную холангиопанкреатографию у больных билиарным панкреатитом без холангита, но с билиарной обструкцией. По данным авторов, такое лечение приводит к спонтанному выходу желчных конкрементов в половине случаев.
L. Archibugi и соавт. (Италия) представили предварительные данные о возможности профилактики аденокарциномы ПЖ с помощью длительного приема Аспирина и статинов.
Интересными были клинические наблюдения дуоденальной дистрофии (Л. В. Винокурова и соавт., Россия), миксофибросаркомы ПЖ (T. Marjal, Венгрия).
P. Hurnik и соавт. представили клиническое наблюдение сочетания аденокарциномы ПЖ с наличием лямблий в ткани органа. Авторы задали вопрос: «Первичная карцинома ПЖ или реактивная атипия при лямблиозе?» Это не первый случай такого сочетания, а ответа на вопрос еще нет.
P. Gomez-Rubio и соавт. доложили результаты многоцентрового исследования типа случай-контроль, касавшегося возможного значения бронхиальной астмы и ингаляционных аллергенов в снижении риска аденокарциномы ПЖ. В исследование вошли 1297 больных, группа контроля включала 1024 практически здоровых добровольца. Выявлена достоверная отрицательная корреляция между риском рака ПЖ и аллергическими заболеваниями. Механизмы этой зависимости остаются неясными и требуют дальнейших исследований.
В рамках встречи Европейского клуба панкреатологов состоялось заседание группы европейских экспертов по созданию унифицированных рекомендаций по диагностике и лечению ХП (HaPanEU). Президент Украинского клуба панкреатологов проф. Н. Б. Губергриц приняла участие в работе этой группы (подгруппа по диагностике и лечению ВНПЖ). Кроме того, проф. Н. Б. Губергриц была избрана в Совет Европейского клуба панкреатологов (первый и единственный член Совета из постсоветских стран).
Встреча Европейского клуба панкреатологов, как всегда, прошла интересно и дала возможность получить новую информацию и пообщаться с коллегами.







