В последние годы пристальное внимание клиницистов привлекает проблема коморбидности. Одним из наименее изученных состояний, изменяющим течение многих нозологических форм, является жировое повреждение печени, широко сейчас распространенное. За последние несколько десятков лет частота встречаемости неалкогольной жировой болезни печени (НАЖБП) удвоилась, в то время как уровень заболеваемости другими хроническими болезнями печени остался прежним или снизился [1]. До 2007 г. не было подтвержденных данных о распространенности этого заболевания в российской популяции. Проведенное в 2007 г. крупномасштабное (в 228 центрах России) клинико-эпидемиологическое исследование DIREG 1 показало, что НАЖБП в Российской Федерации встречается у 27% амбулаторных пациентов, обращающихся к терапевтам поликлиник [2, 3]. Анализ региональных особенностей распространенности НАЖБП установил значительные различия между регионами России. Так, самой низкой она оказалась в южных регионах европейской части России (19,6%), самой высокой — в Сибири (31,6%) [4, 5].
В настоящее время накоплено достаточное количество данных, свидетельствующих о связи НАЖБП с заболеваниями сердечно-сосудистой системы, ожирением, гипертонической болезнью, сахарным диабетом, хронической болезнью почек, колоректальным раком, метаболическими заболеваниями, недостаточностью витамина D [6]. Известно также, что данная патология связана с ростом затрат на здравоохранение и увеличением использования его ресурсов [7].
Вышеизложенное обосновывает необходимость мониторинга распространенности НАЖБП в популяции в целом и среди населения различных регионов с целью экономического и социального прогнозирования. В указанном аспекте необычайно интересны результаты второго эпидемиологического исследования — DIREG 2 (результаты опубликованы в 2015 г.), согласно которым доля пациентов с НАЖБП в среднем по России увеличилась с 27% до 37,3% [2, 8]. Вместе с тем особое внимание данное исследование привлекает тем, что в него включали пациентов с подозрением на диагноз НАЖБП — имеющих ожирение, сахарный диабет 2 типа (СД2), дислипидемию, метаболический синдром, артериальную гипертензию (АГ), отклонения от нормы уровня холестерина [2]. Следовательно, анализ результатов исследования в группе с подозрением на НАЖБП должен ответить на вопрос о значимости указанных клинических признаков при скрининговой диагностике НАЖБП и, соответственно, при ускоренном отборе пациентов для углубленного обследования. Знание существенных факторов риска (ФР) НАЖБП призвано повысить качество ее диагностики в реальной клинической практике и помочь сформировать группы пациентов для обоснованных медикаментозных вмешательств.
Цель исследования: оценка распространенности НАЖБП среди пациентов амбулаторной практики, имеющих клинические признаки, подозрительные в отношении жирового поражения печени неалкогольной этиологии; определение наиболее значимых ФР НАЖБП.
МАТЕРИАЛЫ И МЕТОДЫ
Работа проведена на базах лечебных учреждений амбулаторно-поликлинического звена г. Краснодара за период с 9 сентября 2013 г. по 30 июня 2014 г. Исследователями стали 55 квалифицированных специалистов (терапевтов и гастроэнтерологов).
В рамках исследования была предусмотрена оценка распространенности НАЖБП в различных возрастных подгруппах с ранжированием значимости ФР по их частоте в общей популяции, у пациентов c НАЖБП в целом и в каждой возрастной подгруппе. Анализировалось соотношение количества случаев нецирротических стадий заболевания — неалкогольного стеатоза (НАС) и неалкогольного стеатогепатита (НАСГ) — и цирроза печени, а также соотношение НАС и НАСГ среди пациентов с НАЖБП.
DIREG 2 классифицировано как эпидемиологическое наблюдательное одномоментное многоцентровое исследование [8]. Данные DIREG 2 о распространенности НАЖБП у амбулаторных пациентов в Российской Федерации сравнивались с результатами, полученными в рамках этого исследования в г. Краснодаре.
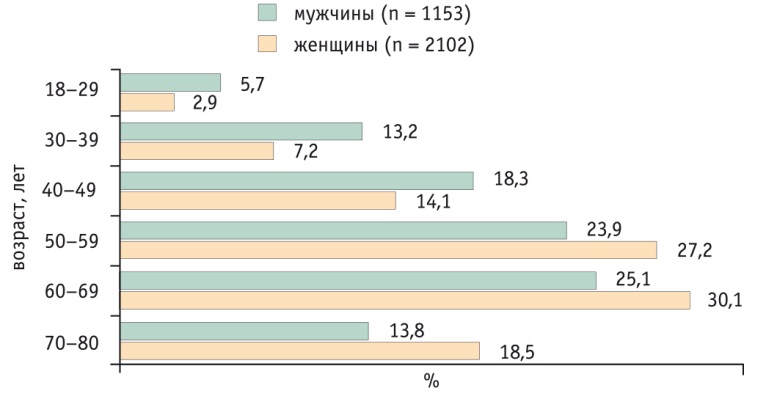
Нами обследовано 3255 пациентов с подозрением на НАЖБП. В половозрастной структуре пациентов с подозрением на НАЖБП преобладали женщины (n = 2102), большинство из них (30,1%) были в возрасте 60–69 лет. Среди мужчин (n = 1153) также преобладали лица этого возраста (25,1%) (рис. 1).
Рис. 1. Распределение пациентов по полу и возрасту
В соответствии с протоколом исследования DIREG 2 обрабатываемые данные регистрировались по результатам двух рутинных визитов к специалистам в течение одного месяца [8]. При первом визите врач получал исходную информацию о пациенте. При подозрении на НАЖБП или обнаружении сведений, подтверждающих диагноз, пациента направляли на второй визит (включался в исследование). Целью второго посещения специалиста являлся сбор дополнительной информации об исследуемом, необходимой для постановки окончательного диагноза.
Все специалисты, участвовавшие в данной работе, следовали определенному последовательному алгоритму, четкое выполнение которого позволяло минимизировать возможность постановки неточного диагноза.
На первом визите врачи тщательно собирали анамнез настоящего заболевания и жизни пациента. Полученные данные позволяли исключить из исследования лиц с алкогольной болезнью печени (или приемом алкоголя в среднесуточной дозе ≥ 40 мг для мужчин и ≥ 20 мг для женщин); вирусным или аутоиммунным гепатитом, токсическим поражением печени и наследственными заболеваниями печени в анамнезе, циррозом печени (телеангиоэктазиями, иктеричностью склер, пальмарной эритемой, «порхающим» тремором, гепатомегалией или спленомегалией).
Исследовали активность АЛТ, АСТ, гамма-глутамилтрансферазы (ГГТ), протромбиновое время, уровни глюкозы, холестерина, триглицеридов, количество тромбоцитов. Врачи-специалисты, анализируя первичную медицинскую документацию, обращали внимание на наличие гепато- и спленомегалии, признаков расширения воротной и селезеночной вен, патологических изменений в структуре паренхимы печени по данным УЗИ, гистологических признаков НАЖБП, выявленных при чрескожной биопсии печени, изменений исследуемых при эластографии признаков или исследуемых лабораторных показателей.
Когда контингент лиц с подозрением на НАЖБП был сформирован, у каждого из них при включении в исследование были произведены:
- повторная оценка показателей биохимического анализа крови через один месяц (предполагаемый срок проведения анализа с учетом правил амбулаторной практики) при отклонениях от нормы, найденных специалистом в документах;
- определение уровней билирубина, альбумина, γ-глобулина, сывороточного железа, активности щелочной фосфатазы (ЩФ); протромбинового времени;
- детализация информации о режиме приема алкоголя в случае его изменения.
Наличие у пациента не менее двух печеночных стигм (телеангиоэктазий, иктеричности склер, пальмарной эритемы, «хлопающего» тремора, гепатомегалии или спленомегалии), а также обнаружение, по данным УЗИ, увеличения диаметра воротной вены более 12 мм или неоднородной структуры печени служили сигналом для отнесения пациента к группе с подозрением на цирроз печени (n = 23).
В тех случаях, когда диагноз цирроза печени был исключен, но по результатам двух лабораторных исследований, проведенных с интервалом в один месяц, отмечалось превышение допустимых границ активности печеночных ферментов (АЛТ/АСТ и/или ГГТ) в ≥ 1,5 раза и по данным УЗИ имели место признаки стеатоза, пациентам устанавливался диагноз НАСГ (n = 1280).
Когда врачам не удавалось выявить по результатам двух последовательных биохимических анализов крови повышение уровней трансаминаз или других патогномоничных показателей, но обнаруживались ультрасонографические признаки стеатоза, больные включались в группу НАС (n = 390).
Пациенты с НАСГ и НАС составляли группу с неалкогольной формой нецирротической жировой болезни печени (НАНЦЖБП).
При обнаружении в результатах биохимических анализов крови уменьшения отношения ЩФ/АЛТ менее 3 и превышения в 1,5 раза допустимого уровня γ-глобулина пациенты с подтвержденными диагнозами классифицировались как группа c подозрением на аутоиммунный гепатит и направлялись для верификации диагноза к гепатологу. После консультации больные предоставляли заключение направившим их специалистам (врачам общей практики, терапевтам, гастроэнтерологам).
Консультация и заключение гепатолога также требовались в случаях обнаружения у лиц с диагнозами НАС, НАСГ и цирроза печени (с циррозом) повышения уровня сывороточного железа и патологической пигментации, так как именно эти признаки позволяли заподозрить гемохроматоз (болезнь Вильсона — Коновалова). Ввиду того что в рутинной практике отсутствуют специфические тесты, позволяющие произвести точную диагностику болезни Вильсона — Коновалова, исследователи ограничивались лишь фактом постановки диагноза.
Для уточнения диагноза и назначения адекватной терапии вне рамок данного исследования пациентам с подозрением на гепатоцеллюлярную карциному (ГЦК) назначались дополнительные диагностические процедуры: КТ и чрескожная биопсия печени.
Согласно протоколу исследования DIREG 2, все статистические методы носили описательный характер. Статистическая значимость исследования составляла 5% (р = 0,05). Выбор статистического критерия оценки зависел от вида распределения данных и выполнения условия равенства дисперсий. Анализ нормально распределенных величин проводили с помощью параметрических методов (дисперсионного анализа, t-критерия Стьюдента), в остальных случаях использовали непараметрические методы (критерий Вилкоксона — Манна — Уитни). Сравнительный анализ качественных переменных проводили с помощью критерия χ2 и точного двустороннего критерия Фишера. Для описания количественных признаков представлены средние значения и стандартные ошибки среднего, стандартные отклонения, медиана, 25%-й и 75%-й квартили. Статистический анализ проведен в стандартном пакете статистических программ SAS 9.3 (SAS Institute Inc., США).
РЕЗУЛЬТАТЫ
По результатам УЗИ чаще выявлялись неоднородная структура печени (74,0%), неоднородная структура поджелудочной железы (51,8%) и увеличение размеров печени (45,0%). Сравнивая результаты УЗИ больных г. Краснодара с общероссийскими данными, следует отметить статистически значимо более высокую долю НАС — 54,0% против 38,6% в общероссийской популяции (р < 0,001). В структуре коморбидной патологии доля АГ составила 56,9%, гиперхолестеринемии — 52,5%, ожирения — 50,3%, гипертриглицеридемии — 29,1%, метаболического синдрома — 25,7%.
В большинстве случаев (94,6%) при физикальном обследовании врачам не удавалось найти печеночные стигмы, а при перкуссии и пальпации лишь у 4,7% больных были определены гепатомегалия или спленомегалия.
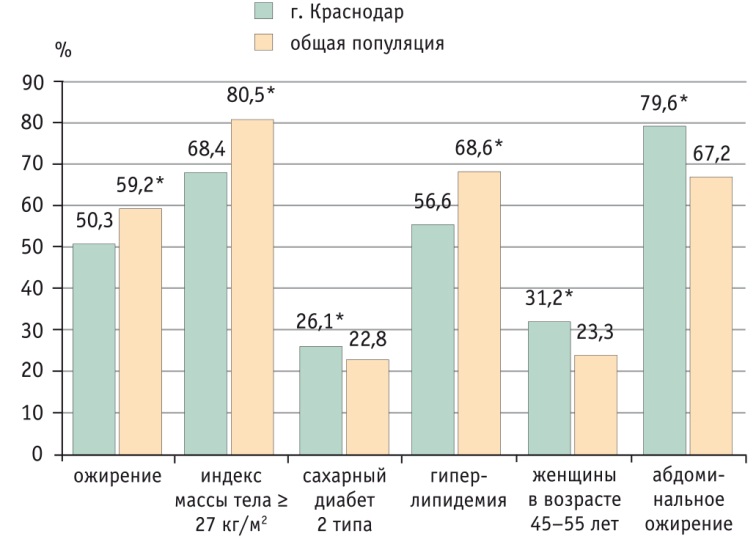
ФР НАЖБП в популяции г. Краснодара зарегистрированы у 90,6% пациентов, что также отражает основную идею исследования — включение пациентов с подозрением на наличие НАЖБП (наличие ФР, выявленных в исследовании DIREG 1). Распространенность абдоминального ожирения, диагностированного по объему талии и в соответствии с рекомендациями International Diabetes Federation (2005) (79,6%), и СД2 (26,1%) в нашем исследовании была статистически значимо выше общероссийских результатов (p < 0,0001). При этом ИМТ ≥ 27 кг/м2, гиперлипидемия и ожирение встречались соответственно у 68,4%, 56,6% и 50,3% пациентов. Полученные данные согласуются с результатами субисследования DIREG 1, показавшими значимо менее выраженные признаки ожирения и дислипидемии в Южном федеральном округе по сравнению с общероссийскими данными [4, 9, 10] (рис. 2).
Рис. 2. Распространенность факторов риска неалкогольной жировой болезни печени в г. Краснодаре в сравнении с общероссийской популяцией, %.
* P < 0,05
Как среди мужчин, так и среди женщин ведущим ФР развития НАЖБП являлся ИМТ ≥ 27 кг/м2. Среди ФР лидирующие позиции у лиц обоего пола также занимали АГ, гипертриглицеридемия, СД2 и метаболический синдром (табл.).
Таблица
Отношения шансов для факторов риска неалкогольной жировой болезни печени у обследованных пациентов
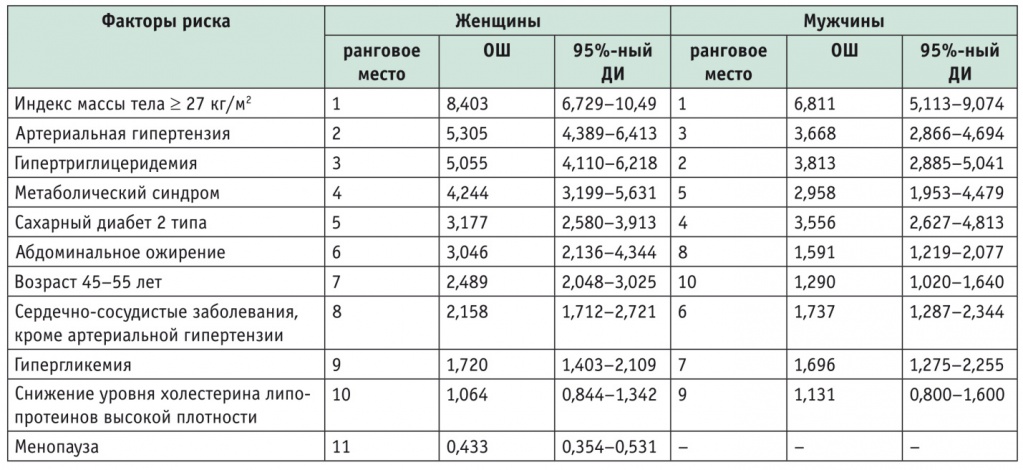
Примечание. ДИ — доверительный интервал; ОШ — отношение шансов.
Наиболее часто встречавшимися ФР при нецирротических формах НАЖБП у женщин были абдоминальное ожирение, ИМТ ≥ 27 кг/м2, менопауза, АГ и метаболический синдром, а у мужчин — ИМТ ≥ 27 кг/м2, АГ, абдоминальное ожирение, гипертриглицеридемия и метаболический синдром. Снижение уровней ЛПВП наблюдалось у 54,8% женщин и у 31,5% мужчин с нецирротическими формами НАЖБП. При выявленной общей распространенности НАЖБП (среди лиц с подозрением на НАЖБП) 51,78% (95%-й ДИ: 50,1–53,5%) соотношение цирротических и нецирротических форм неалкогольных заболеваний печени в изучаемой скринированной популяции составило 1 : 72,6 (1,38% и 98,62% соответственно), а соотношение НАСГ и НАС — 1 : 3,27 (23,4% и 76,6% соответственно). Основная тенденция распространенности НАНЦЖБП у женщин 40 лет и старше заключалась в прогрессивном увеличении с возрастом от 42,8% в 40 лет до 77,9% у пациенток 70–79 лет. НАСГ чаще диагностировали у женщин в возрасте 40–49 лет (12,8%). Распространенность НАНЦЖБП у мужчин с подозрением на НАЖБП была максимальной в возрасте 50–59 лет (54,5%). У мужчин в возрасте 60–69 лет выявлена самая высокая распространенность НАС (38,7%), а у мужчин в возрасте 50–59 лет — НАСГ (17,9%).
Анализ антропометрических данных показал, что и у мужчин, и у женщин с нецирротическими формами НАЖБП отмечаются значимо более высокие показатели массы тела, ИМТ и объема талии по сравнению с пациентами, не имеющими данной патологии. Возраст женщин с НАЖБП был также значимо выше (p < 0,001).
Среди пациентов медицинских учреждений г. Краснодара с нецирротическими формами НАЖБП зарегистрированы статистически значимо более высокие уровни триглицеридов и глюкозы по сравнению с лицами, не имеющими НАЖБП. Существенно более низкий уровень холестерина ЛПВП отмечен у женщин с НАЖБП. Кроме того, мужчины и женщины с нецирротическими формами НАЖБП имели значимо более высокие значения АСТ, АЛТ и ГГТ по сравнению с пациентами без НАЖБП.
ОБСУЖДЕНИЕ
Анализ распространенности НАЖБП в г. Краснодаре позволил доказать, что выявленные в исследовании DIREG 1 признаки, ассоциированные с большей частотой развития НАЖБП, актуальны и в настоящее время и позволяют диагностировать жировое поражение печени с большей вероятностью по сравнению с общероссийской популяцией амбулаторных пациентов. Распространенность НАЖБП в изучаемой нами популяции составила 51,78%, существенно выросла по сравнению с 2007 г. и превысила общероссийский показатель более чем на 14% [8, 9]. Полученные данные позволяют подтвердить актуальность таких ФР НАЖБП, как абдоминальное ожирение, АГ, СД2, дислипидемия, метаболический синдром; при их наличии требуется более углубленное обследование пациентов с целью исключения НАЖБП.
В настоящее время накоплено достаточное количество научной информации о связи НАЖБП и ГЦК. Известно, что у 30–40% больных НАСГ заболевание в ходе своего развития трансформируется в фиброз и цирроз, 25% из этой группы умирают в течение 10 лет и у 5% развивается терминальная стадия заболевания печени, в том числе ГЦК. Зачастую единственный метод лечения больных с ГЦК и циррозом в терминальной стадии — трансплантация печени. В США цирроз, ассоциированный с НАСГ, является третьей по частоте причиной трансплантации печени после гепатита C и алкогольного цирроза печени [11]. При известной эффективности трансплантации печени есть экспериментальные данные о развитии стеатоза у реципиента в пересаженной печени [12]. Несмотря на то что посттрансплантационный стеатоз прогрессирует достаточно вяло и редко приводит к фиброзу, он ассоциирован с сердечно-сосудистыми заболеваниями и может играть ключевую роль в определении риска развития заболевания и летального исхода.
Вышеприведенные факты подтверждают необходимость ранней диагностики и подбора адекватной терапии у пациентов с НАЖБП с целью замедления прогрессирования или достижения ремиссии заболевания.
ЗАКЛЮЧЕНИЕ
Результаты проведенного нами исследования свидетельствуют о высокой распространенности неалкогольной жировой болезни печени (НАЖБП) в г. Краснодаре и о возможности повышения эффективности ее выявления при особом внимании к факторам риска (ФР) НАЖБП у обследуемых больных. Использование доказавших свою актуальность ФР НАЖБП позволит увеличить эффективность скрининговых обследований, сэкономить человеческие и материальные ресурсы здравоохранения, индивидуализировать назначение гепатопротективной терапии.







