Неалкогольная жировая болезнь печени (НАЖБП) в настоящее время относится к самым частым заболеваниям печени. Причиной этого является эпидемия ожирения. По данным ВОЗ, распространенность ожирения увеличилась в мире с 1980 г. в 2 раза. Общее количество пациентов с ожирением в мире — более 600 млн человек. Глобальная распространенность СД за тот же период выросла с 4,7% до 8,5% в 2014 г. [1]. Это привело к тому, что НАЖБП встречается у 25% жителей планеты [2].
В последние годы доказано, что НАЖБП может характеризоваться неблагоприятным течением. В США неалкогольный стеатогепатит (НАСГ) вышел на третье место среди причин цирроза печени [3] и на второе место среди причин трансплантации печени [4]. В связи с этим принципам ведения пациентов с НАЖБП уделяется огромное внимание. Цель обзора — анализ не только существующих методов лечения, но и ближайших перспектив фармакотерапии данной патологии.
НАЖБП определяется в настоящее время как заболевание, при котором происходит накопление жира в печени (более 5% от массы гепатоцитов) при отсутствии вторичных причин этого явления. Выделяют три основных фенотипа заболевания: стеатоз, НАСГ, цирроз печени [5]. Важным аспектом диагностики НАЖБП является ограничение употребления алкоголя до 20-30 г этанола в сутки [6]. Следует учитывать, что «золотого стандарта» неинвазивной диагностики НАЖБП нет [1], то есть она по-прежнему остается диагнозом исключения. Для определения этой патологии у пациента необходимо провести дифференциальную диагностику с алкогольной болезнью печени, гепатитом С, болезнью Вильсона — Коновалова, гемохроматозом, аутоиммунными заболеваниями печени, лекарственным гепатитом [7].
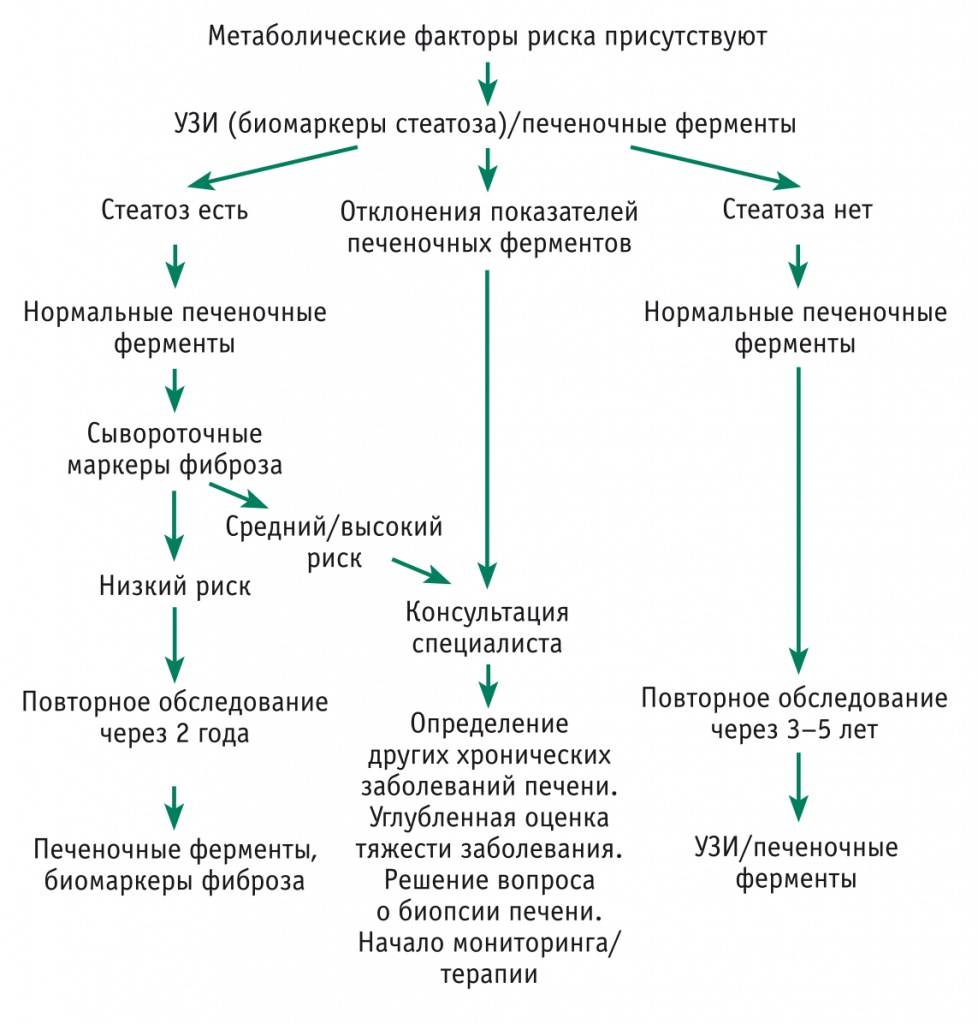
Скрининг целесообразно проводить среди пациентов с факторами риска, к которым относят наличие метаболического синдрома, ожирения, СД 2 типа и/или ненормальных печеночных проб в анализе крови [8]. В трех современных международных гайдлайнах по НАЖБП постулируется, что для диагностики патологии следует использовать комплексную оценку результатов биохимического анализа крови и данных, полученных с помощью лучевых методов визуализации печени (ведущими из них являются транзиентная эластография и магнитно-резонансная спектроскопия), а также, при необходимости, биопсии печени [6, 9, 10]. Алгоритм диагностики НАЖБП адекватно представлен в европейском гайдлайне по этой патологии (рис. 1) [6].
Рис. 1. Алгоритм диагностики неалкогольной жировой болезни печени [6]
К показаниям для медикаментозного лечения НАЖБП в настоящее время принято относить НАСГ, сочетание с фиброзом печени и/или наличием нескольких компонентов метаболического синдрома [7, 8]. Современные европейские [6], американские [9], азиатские [10] и российские [11] гайдлайны содержат рекомендации по модификации образа жизни, повышению физической активности и снижению веса у пациентов с НАЖБП в качестве терапии первой линии. Рекомендации включают снижение калорийности диеты (уменьшение в день на 500-1000 ккал в сравнении с привычным режимом), увеличение доли продуктов, содержащих ω3-полиненасыщенные жирные кислоты (ПНЖК) (морепродукты), снижение доли рафинированных углеводов, систематические физические упражнения средней интенсивности и в целом повышение физической активности, снижение веса в случае его избыточности на 7-10% от исходных величин.
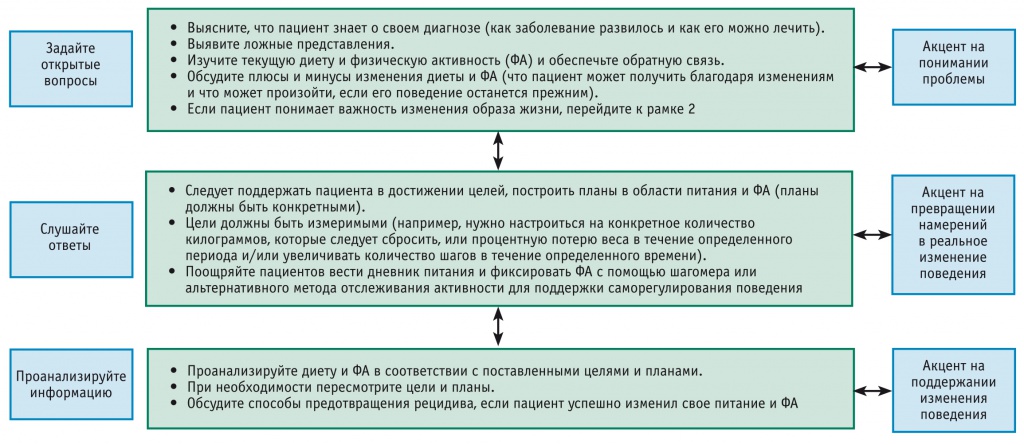
M. Romero-Gomez и соавт. справедливо отмечают, что изменение образа жизни и уменьшение веса представляют собой трудную задачу [12]. Неоднократно устанавливалось, что снижение веса в результате изменений диеты максимально в течение 6 месяцев, после чего нередко происходит его восстановление [13]. В связи с этим важно не только решать частные задачи по изменению диеты, повышению физической активности и снижению веса, но в целом менять поведенческие стереотипы пациента. На рисунке 2 показано направление необходимых изменений в поведении больного с НАЖБП. Целесообразно не только декларировать намерения, но и разрабатывать конкретные планы модификации образа жизни и контролировать характер изменений. Врач и пациент должны понимать, что подобная работа должна быть постоянной.
Рис. 2. Рекомендации по модификации поведенческих стереотипов у пациентов с неалкогольной жировой болезнью печени (адаптировано по [12])
Большое внимание сейчас уделяется новым методам лечения НАЖБП. В третьей фазе клинических исследований в настоящее время находится ряд препаратов. Обетихолевая кислота (ОХК) представляет собой полусинтетический дериват хенодезоксихолевой кислоты и является агонистом фарнезоидных рецепторов. ОХК принимает участие в регуляции содержания глюкозы в печени и липидного метаболизма, изменяет эндогенную продукцию желчных кислот, лимитируя ферменты, преобразующие холестерин в желчные кислоты. В плацебо-контролируемом трайле FLINT 283 пациента с морфологически подтвержденным диагнозом НАСГ без цирроза были рандоминизированы на 2 равные группы, одна из которых получала ОХК в дозе 25 мг в день, вторая — плацебо в течение 70 недель. В конце исследования положительная морфологическая динамика отмечена у 45% получавших ОХК и только у 21% пациентов в группе плацебо (р = 0,0002). У 23% принимавших ОХК регистрировали зуд и неблагоприятные изменения липидного профиля в крови [14].
В другом плацебо-контролируемом исследовании, которое в настоящее время не завершено, 2000 пациентов с морфологически подтвержденным НАСГ и фиброзом в стадии 1-3 по METAVIR были рандоминизированы на 3 равные группы: получавшие ОХК в дозе 25 мг в день, ОХК в дозе 10 мг в день и плацебо. В ближайшие 1-2 года ожидается получение результатов работы [15].
Элафибранор является агонистом α/δ-рецепторов, активируемых пролифератором пероксисом (PPARs), и регулирует метаболический гомеостаз, воспаление, рост и дифференциацию клеток за счет влияния на транспорт и β-оксидацию жирных кислот. В плацебо-контролируемом исследовании 276 пациентов с морфологически подтвержденным НАСГ без цирроза были рандоминизированы на 3 группы: получавшие 80 мг элафибранора в сутки, 120 мг препарата в сутки и плацебо в течение 52 недель. После введения строгих дефиниций морфологического ответа конечная точка работы была достигнута у 13% участников первой группы, у 19% во второй группе и у 12% получавших плацебо (p = 0,045 для сравнения второй группы и плацебо) [16]. В настоящее время выполняется исследование 2000 пациентов с НАСГ, рандоминизированных на группы принимающих элафибранор в дозе 120 мг в сутки и плацебо [3]. Окончательные результаты работы пока не опубликованы.
Активно изучаются ценикривирок — антагонист хемокиновых рецепторов CCR2/CCR5, играющий ключевую роль в развитии воспаления и фиброза печени, а также селонсертиб, ингибирующий киназу 1 (ASK-1), которая определяет выраженность апоптоза, оксидативного стресса и фиброза, и другие препараты [3, 7, 17].
Современные международные рекомендации указывают на целесообразность применения для лечения НАЖБП витамина Е, инсулиновых сенситайзеров, статинов (при наличии гиперлипидемии) [6, 8-10].
Авторы рекомендаций Российского общества по изучению печени и Российской гастроэнтерологической ассоциации считают возможным из препаратов с цитопротективной активностью использовать для лечения НАЖБП эссенциальные фосфолипиды, уродезоксихолевую кислоту, адеметионин, глицерризиновую кислоту и препараты, содержащие силибинин [11]. Необходимо достаточно длительно, по крайней мере в течение года, непрерывно проводить терапию патологии. Z.M. Younossi и соавт. объясняют такой подход тесной ассоциацией НАЖБП с метаболическим синдромом, который в большинстве случаев требует многолетнего лечения [18].
Очень важна профилактика гастроэнтерологических заболеваний [19]. Первичная профилактика НАЖБП заключается в предупреждении действия и недопущении развития факторов риска — ожирения, СД и метаболического синдрома.
Определенное внимание при лечении НАЖБП уделяется препаратам ПНЖК [20]. В официальном положении гайдлайна Европейской ассоциации по изучению печени, опубликованного в Journal of Hepatology в 2016 г., указывается, что препараты ПНЖК снижают содержание липидов в крови и печени и могут использоваться для лечения НАЖБП [6]. В положении 33 гайдлайна Американской ассоциации по изучению печени постулируется, что препараты ПНЖК можно применять для терапии гипертриглицеридемии у пациентов с НАЖБП [9]. В положении 7.11 Азиатско-тихоокеанских рекомендаций 2018 г. утверждается, что препараты ПНЖК уменьшают содержание жира в печени и улучшают показатели липидов в крови у пациентов с НАЖБП [10].
Действие современных препаратов ПНЖК заключается в том, что длинноцепочечные ω3-ПНЖК благотворно влияют на биологически активные метаболиты, участвующие в воспалении, и на изменение активности ядерных факторов транскрипции, участвующих в воспалительных процессах и метаболизме липидов в печени, таких как PPARs, стерол-регуляторный элемент-связывающий белок 1c (SREBP-1c) и углевод-реагирующий элемент-связывающий белок (ChREBP) [21].
Одним из наиболее изученных препаратов ПНЖК является Эссенциале форте Н. Его можно назначать как парентерально, так и перорально. Парентерально Эссенциале форте Н назначают в дозе 1-4 ампулы (5-20 мл) в сутки в течение 10-30 дней. Одновременно или после курса внутривенного введения рекомендуют начать прием препарата внутрь в дозе 6 капсул в сутки в 3 приема. Длительность лечения и кратность курсов устанавливается индивидуально, их оптимальная минимальная продолжительность составляет 3 месяца.
ЗАКЛЮЧЕНИЕ
В связи с высокой распространенностью неалкогольной жировой болезни печени (НАЖБП) сейчас активно разрабатываются новые методы диагностики и лечения этого заболевания. Нелекарственными методами лечения НАЖБП являются низкокалорийная диета с достаточным количеством полиненасыщенных жиров и дозированные физические нагрузки с целью снижения веса. Среди лекарственных препаратов ведущие позиции занимают инсулиновые сенситайзеры, антиоксиданты (витамин Е) и препараты полиненасыщенных жирных кислот (Эссенциале форте Н).







