Ахалазия кардии — заболевание группы нервномышечных болезней пищевода, характеризующееся отсутствием или нарушением перистальтики пищевода и недостаточным расслаблением нижнего пищеводного сфинктера или его отсутствием в ответ на акт глотания. Длительное течение данного заболевания ведет к выраженным хроническим нарушениям сократительной способности пищевода и неизбежному прогрессированию клинической картины.
Основной симптом ахалазии кардии — дисфагия, которая чаще носит парадоксальный характер, т. е. имеет место лучшее прохождение плотной пищи по сравнению с жидкостями. Загрудинные тупые боли отмечают 17–95% пациентов. У большинства больных наблюдается потеря веса, у 40% — бронхопульмональные симптомы, в том числе кашель (37%), охриплость голоса (21%), одышка (15%), боль в горле (12%). Интересно отметить, что изжога, основной симптом гастроэзофагеальной рефлюксной болезни, встречается у 27–42% больных данной группы[1–3].
Традиционно основными вариантами лечения ахалазии кардии являются хирургический и эндоскопический. Хирургическое лечение представлено лапароскопической кардиомиотомией (операция Геллера), дополняемой формированием фундопликационной манжеты с целью обеспечения антирефлюксного механизма. При необратимых изменениях пищевода выполняется его субтотальная резекция (операция McKeown). До недавнего времени возможности гибкой эндоскопии были ограничены баллонной пневмокардиодилатацией и инъекционным местным введением ботулотоксина. Ближайшие результаты хирургического и эндоскопического лечения, по данным большого числа исследований, сопоставимы[4–6]. Однако отсутствие необходимости повторных вмешательств и лучшие отдаленные клинические результаты указывают на бо́льшую эффективность лапароскопической кардиомиотомии (ЛКМ).
В 2008 г. появились первые публикации о выполнении пероральной эндоскопической миотомии (ПОЭМ), являющейся эндоскопическим аналогом лапароскопического вмешательства[7]. Потенциально предполагалось, что ПОЭМ объединяет преимущества эндоскопических методов (вмешательство без разрезов на коже, уменьшение болевого синдрома в послеоперационном периоде и кровопотери) и полноценной хирургической миотомии с перспективой лучших результатов в отдаленном послеоперационном периоде[3, 7–10].
Естественно, в процессе накопления опыта и распространения ПОЭМ возник вопрос, насколько результаты новой процедуры сопоставимы по эффективности с традиционным хирургическим лечением. В связи с этим цель нашего исследования — сравнение эффективности ЛКМ и ПОЭМ.
МАТЕРИАЛЫ И МЕТОДЫ
В основу работы положен анализ результатов лечения 145 больных с различными нервномышечными заболеваниями пищевода. В данном исследовании были оценены результаты хирургического и эндоскопического лечения пациентов с ахалазией кардии, оперированных на базе Московского клинического научного центра им. А. С. Логинова в период с 2014 по декабрь 2017 г.
В исследование включали пациентов 18–80 лет с диагнозом ахалазии кардии II, III стадии по Б. В. Петровскому I–III типа[4, 11, 12].
К критериям исключения относились ранее выполненные оперативные вмешательства по поводу ахалазии кардии, кроме баллонной пневмокардиодилатации; I, IV стадии ахалазии по классификации Б. В. Петровского, диффузный эзофагоспазм и другие редкие нарушения моторики пищевода.
Специальная рандомизация пациентов не проводилась. Основополагающим фактором выбора метода операции было предпочтение пациента, основанное на полноценном информировании о предполагаемых преимуществах и недостатках каждого метода.
С учетом критериев научного исследования в итоговый анализ вошли результаты лечения 126 пациентов с ахалазией кардии. Они были разделены на две группы в зависимости от вида выполненного оперативного вмешательства. Основную группу составили 80 пациентов в возрасте 47,8 ± 16,1 года, которым была выполнена ПОЭМ, контрольную — 46 больных в возрасте 47,9 ± 14,1 года, которым произвели ЛКМ. Характеристика групп представлена в таблице 1.
Таблица 1
Сводные данные о пациентах, n (%)
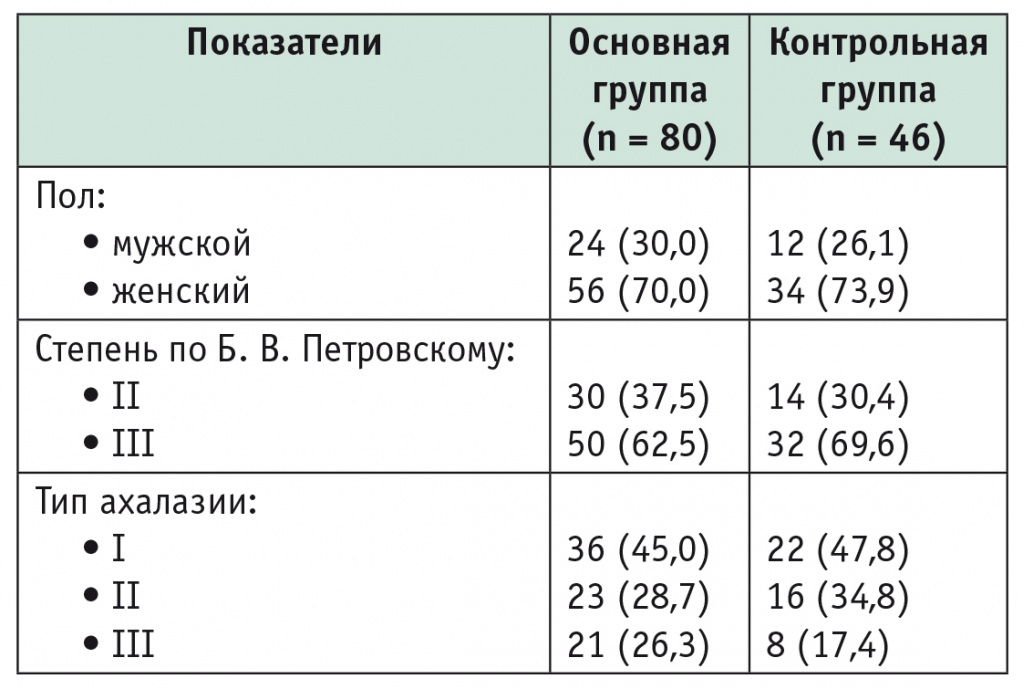
Группы не имели существенных различий как по возрасту пациентов, так и по типу и степени выраженности ахалазии. Все больные обследовались по единому протоколу, который включал клиническую оценку степени выраженности дисфагии по шкале Eсkardt, а также специализированное инструментальное обследование в объеме ЭГДС, рентгенологического исследования и манометрии пищевода.
На интраоперационном этапе оценивались длительность оперативного вмешательства, протяженность миотомии, частота возникновения критических инцидентов и осложнений; в послеоперационном периоде — продолжительность пребывания в стационаре и частота развития послеоперационных осложнений. Через 3 и 12 месяцев после операции определяли ее функциональные результаты.
Методика операции. ПОЭМ выполняли при помощи операционного эндоскопа с прозрачным дистальным колпачком и с использованием СО2инсуффляции. Методика операции незначительно различалась в зависимости от типа ахалазии[1]. При ахалазии кардии I и II типа по Чикагской классификации первоначальную подслизистую инъекцию осуществляли на 10 см проксимальнее уровня кардии. После выполнения продольного разреза слизистой до 15 мм формировали тоннель в подслизистом пространстве нижней трети пищевода, кардии и продолжали его на 2–3 см в кардиальном отделе желудка. После ревизии тоннеля и определения герметичности слизистой на 2–3 см дистальнее сформированного разреза слизистой выполняли миотомию до дистального конца тоннеля в желудке.
При ахалазии кардии III типа протяженность миотомии определяли на основании данных предоперационного обследования и визуальной оценки уровня патологических сокращений мышц. Первичный разрез слизистой начинали на расстоянии 2–3 см выше уровня проксимального спазмированного участка.
ЛКМ выполнялась по стандартной методике с использованием антирефлюксного пособия по Toupe или Dor. После установки троакаров выделяли проксимальный отдел желудка и абдоминальный отдел пищевода. На первом этапе осуществлялась передняя продольная серомиотомия на протяжении 7–8 см пищевода с переходом на переднюю стенку желудка на 2 см. После эндоскопического контроля адекватности миотомии и исключения повреждений слизистой оболочки производилась неполная задняя или передняя фундопликация.
РЕЗУЛЬТАТЫ
Среднее время оперативного вмешательства при ПОЭМ составило 106,8 (51–187) мин, при ЛКМ — 146,6 (90–255) мин (р < 0,05).
В обеих группах интраоперационных осложнений не было. Возникавшие во время ПОЭМ карбоксимедиастинум и карбоксиперитонеум считали не осложнениями, а специфическими особенностями оперативного вмешательства, обусловленными взаимоотношением органов в области операции и инсуффляцией СО2 на фоне преднамеренного нарушения целостности стенки пищевода. При этом в группе ПОЭМ зафиксированы 5 (6,3%) случаев карбоксиперитонеума, потребовавшего декомпрессии, которая выполнялась с использованием установки иглы Вереша в параумбиликальной области. Сравнение результатов ПОЭМ и ЛКМ представлено в таблице 2.
Таблица 2
Результаты пероральной эндоскопической миотомии и лапароскопической кардиомиотомии
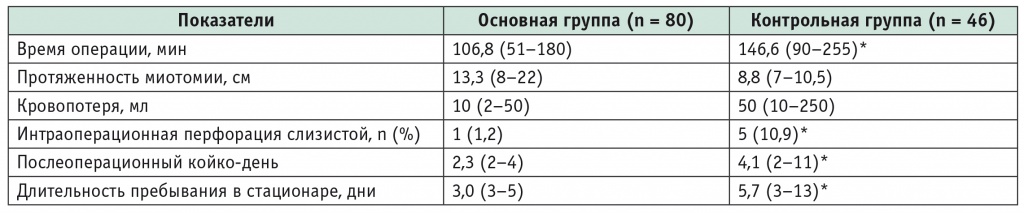
* Отличие от основной группы статистически значимо (р < 0,05).
Летальных исходов и осложнений, повлиявших на течение послеоперационного периода, в обеих группах не было.
Продолжительность госпитализации пациентов, оперированных эндоскопически, была значимо меньше, чем больных, оперированных лапароскопическим доступом: 3,0 койкодня против 5,7 (р < 0,05).
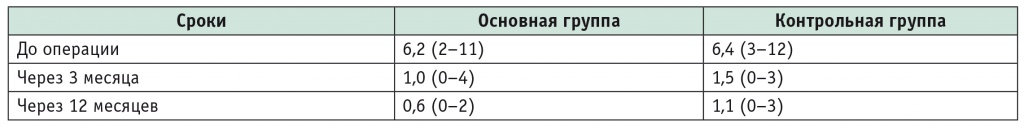
Контрольные исследования через 3 месяца выполнены 64 (80%) пациентов основной группы и 36 (78%) пациентам группы сравнения, через 12 месяцев — 54 (67%) участникам основной группы и 25 (54%) группы контроля. При оценке функциональных результатов в обеих группах через 3 и 12 месяцев после операции отмечалось существенное снижение выраженности дисфагии по шкале Eсkardt (табл. 3). Уменьшение выраженности дисфагии по шкале Eсkardt в послеоперационном периоде на 3 балла и более свидетельствует об эффективности выполненного вмешательства. Статистически значимого различия в результатах вмешательства между группами больных, оперированных лапароскопическим и эндоскопическим доступом, не получено.
Таблица 3 Показатели степени выраженности дисфагии по шкале Eсkardt, баллы
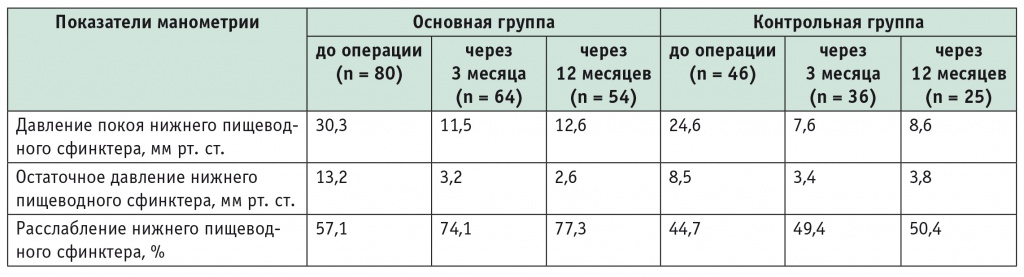
По данным манометрии, в обеих группах имели место нормализация или улучшение показателей (табл. 4). Так, давление покоя нижнего пищеводного сфинктера в группе ПОЭМ с 30,3 мм рт. ст. уменьшилось до 11,5 мм рт. ст. через 3 месяца и до 12,6 мм рт. ст. через 12 месяцев, а в группе ЛКМ — с 24,6 мм рт. ст. до 7,6 мм рт. ст. через 3 месяца и до 8,6 мм рт. ст. через 12 месяцев. Показатели остаточного давления также снизились до нормальных значений в обеих группах.
Таблица 4
Данные манометрии пациентов до и после операции
Наличие гастроэзофагеального рефлюкса в послеоперационном периоде является ключевым аспектом и наиболее спорным вопросом при сравнении ПОЭМ и лапароскопических вмешательств. В группе ПОЭМ через 3 месяца эндоскопически позитивный рефлюкс-эзофагит был выявлен у 5 пациентов (I степени по Savary — Miller — у 3, II степени — у 2 человек). Однако клинические проявления рефлюкса имели место лишь у 3 больных. В группе ЛКМ клинически выраженный гастроэзофагеальный рефлюкс наблюдался у 2 пациентов, а эндоскопически позитивный рефлюкс-эзофагит I степени по Savary — Miller — у 3. Все пациенты были консультированы гастроэнтерологом с последующим назначением терапии ингибиторами протонной помпы в стандартных дозировках с положительным эффектом во всех наблюдениях, что проявлялось исчезновением клинической симптоматики и нормализацией эндоскопической картины.
ОБСУЖДЕНИЕ
Ахалазия кардии является нервно-мышечным заболеванием, этиология которого точно не установлена. Нарушения моторики развиваются постепенно и на момент первичного обращения больного за медицинской помощью зачастую уже не поддаются консервативной терапии. У многих пациентов между начальными проявлениями заболевания и постановкой диагноза проходит много времени, в результате чего требуется радикальное хирургическое лечение. В связи с этим необходимо определить максимально эффективное и малотравматичное вмешательство с хорошими отделенными результатами.
На сегодняшний день ЛКМ — наиболее эффективный вид оперативного вмешательства с хорошими доказанными результатами при длительном наблюдении. ПОЭМ подразумевает тот же объем оперативного вмешательства при меньшей хирургической травме. Обобщенные международные результаты выполнения ПОЭМ демонстрируют высокую эффективность этого вмешательства и низкий процент развития осложнений[3, 7, 13, 14]. Данные манометрии и рентгенологического исследования пищевода показывают значительное улучшение показателей давления нижнего пищеводного сфинктера и эвакуаторной функции пищевода.
Частота возникновения гастроэзофагаельного рефлюкса после ПОЭМ, по различным данным, варьирует от 5% до 46%. Исследования родоначальника методики Н. Inoue и соавт. и другие многоцентровые исследования свидетельствуют об отсутствии симптоматического желудочно-пищеводного рефлюкса в отдаленном послеоперационном периоде, что позволяет считать гастроэзофагеальный рефлюкс незначительным негативным последствием ПОЭМ[2, 15]. Напротив, согласно одному из европейских многоцентровых исследований[11], клинические проявления гастроэзофагеальной рефлюксной болезни в виде эзофагита встречались в 46% наблюдений. Однако необходимо отметить, что во всех случаях данный вид рефлюксной болезни зачастую не сопровождался клиническими проявлениями либо хорошо поддавался консервативной терапии ингибиторами протонной помпы. В связи с этим на фоне основных преимуществ мини-инвазивной методики незначительные нежелательные последствия полностью нивелировались, и при отсутствии противопоказаний к ее выполнению ПОЭМ являлась операцией выбора.
ЗАКЛЮЧЕНИЕ
Благодаря развитию эндоскопии и внедрению новых мини-инвазивных методик лечение многих заболеваний ЖКТ стало менее травматичным без значимого снижения эффективности. Внедрение пероральной эндоскопической миотомии (ПОЭМ) может заменить традиционное лапароскопическое вмешательство при лечении ахалазии кардии.
Хорошие ближайшие послеоперационные результаты ПОЭМ предполагают перспективность развития и широкое внедрение данной методики, однако требуется более длительная оценка отдаленных результатов для полноценного определения места данного вида оперативного вмешательства в лечении нервно-мышечных заболеваний пищевода.







