Лекарственный гепатит (ЛГ) определяется как повреждение печени, вызванное различными медикаментами, травами или другими ксенобиотиками (при исключении иных специфических причин), что проявляется в нарушении функции печени, сопровождающемся изменением результатов печеночных тестов[13]. ЛГ — одно из самых распространенных острых повреждений печени в США, занимающее около 13% в структуре этой патологии[3]. Принято считать, что заболеваемость ЛГ составляет 1 случай на 10–100 тыс. пролеченных пациентов[5]. Вместе с тем частота встречаемости ЛГ может быть значительно более высокой в связи со стертостью его клинической симптоматики и трудностями диагностики[7].
ЭТИОЛОГИЯ И ФАКТОРЫ РИСКА
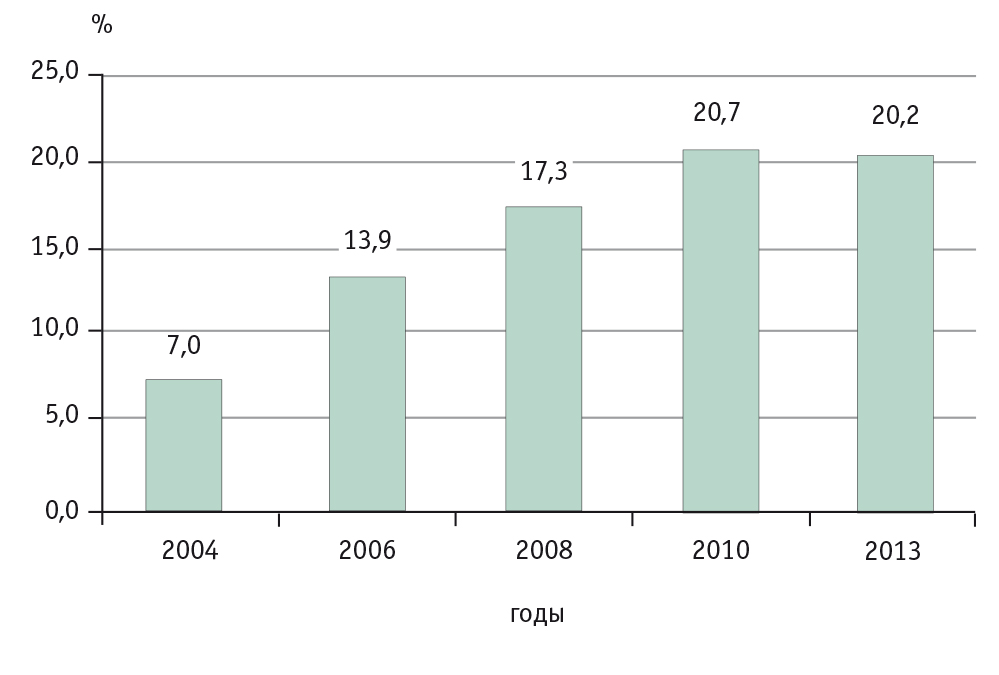
Чаще всего причинами ЛГ являются антибиотики и средства лечения заболеваний нервной системы[8]. В этиологической структуре ЛГ в США по мере убывания ведущие позиции занимают амоксициллин, флуклоксациллин, противотуберкулезные препараты, статины, диклофенак, нитрофураны, НПВП, фторхинолоны[14]. Один из мэтров американской гепатологии J. Hoofnagle в устном докладе на конференции Американской ассоциации изучения болезней печени в ноябре 2014 г. в Бостоне обратил внимание на увеличение доли трав и пищевых добавок в этиологии ЛГ, которая в последние годы превысила 20% (рис. 1). На Неделе заболеваний органов пищеварения (Digestive Disease Week), проходившей в мае 2015 г. в Вашингтоне, Y. Zhu доложил о том, что в Китае применение трав стало причиной ЛГ у 29,2% пациентов.
Рис. 1. Доля трав и пищевых добавок в этиологии лекарственного гепатита в США, % (из доклада J. Hoofnagle, представленного на конференции Американской ассоциации изучения болезней печени, Бостон, 2014)
В американском гайдлайне по ЛГ, опубликованном в 2014 г., факторы риска разделены на три группы: связанные с организмом пациента, внешние факторы и факторы, ассоциированные с лекарствами. К первой группе отнесены увеличение возраста, женский пол, беременность, ожирение, сахарный диабет, сопутствующие заболевания. Во вторую группу включены курение табака, употребление алкоголя, сопутствующая инфекция. К третьей группе факторов отнесены увеличение суточной дозы препарата, лекарственные взаимодействия, полипрагмазия[6].
КЛИНИЧЕСКАЯ СИМПТОМАТИКА И ДИАГНОЗ
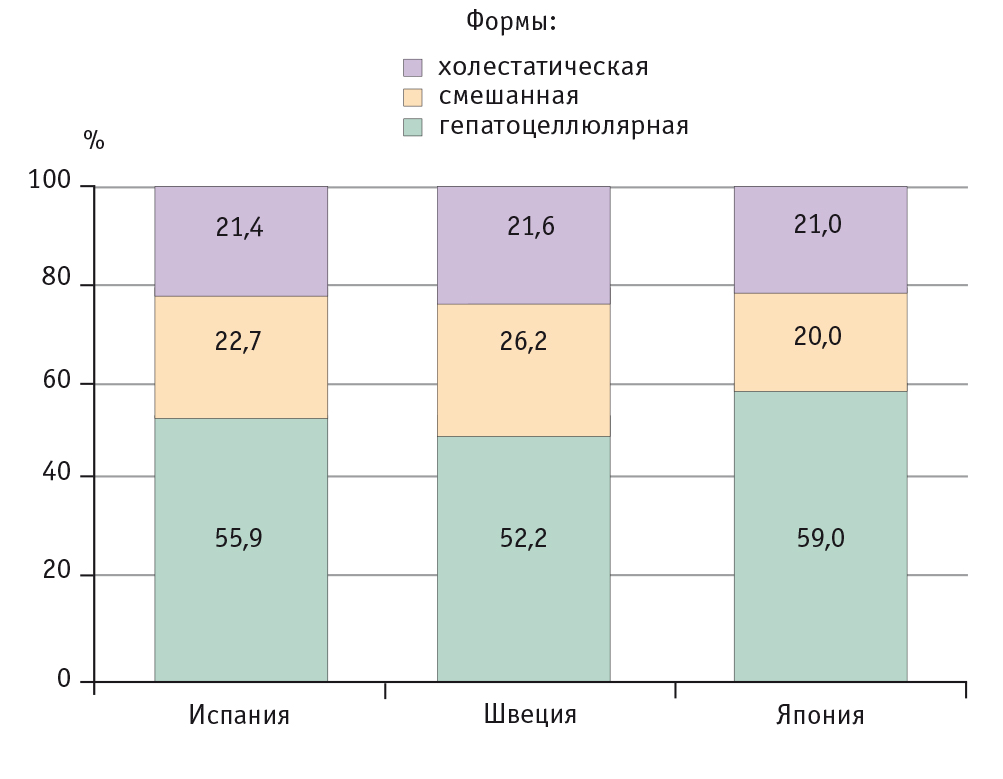
Клинические проявления ЛГ могут быть весьма разнообразными и включают широкий спектр клинических вариантов: от малосимптомных форм, манифестирующих преимущественно изменением печеночных проб, до острой печеночной недостаточности. Симптомы ЛГ обычно возникают через 5–90 дней после начала приема медикаментов. К наиболее частым проявлениям относят лихорадку, кожную сыпь, артралгию, эозинофилию и клинические признаки заболевания печени[12]. Принято выделять три основных клинических формы ЛГ: гепатоцеллюлярную (АЛТ/ЩФ ≥ 5), смешанную (2 < АЛТ/ЩФ < 5) и холестатическую (АЛТ/ЩФ ≤ 2). В различных регионах мира, как правило, преобладает гепатоцеллюлярная форма (рис. 2)[7].
Рис. 2. Частота встречаемости клинических форм лекарственного гепатита в различных странах мира[7], %
ЛГ является диагнозом исключения. На первом этапе необходимо тщательно собрать анамнез для выяснения, какие медикаменты, лекарственные травы, пищевые добавки в последние 3–4 месяца принимал пациент, и установить возможную взаимосвязь между назначением лекарственных средств и появлением заболевания печени. На втором этапе целесообразно определить клиническую форму ЛГ (гепатоцеллюлярная, холестатическая, смешанная).
В качестве биохимических тестов первой линии для диагностики гепатоцеллюлярной формы применяются: определение серологических маркеров вирусных, паразитарных, аутоиммунных гепатитов; исключение злоупотребления алкоголем, нарушений липидного и углеводного обменов; уточнение выраженности фиброза. Инструментальная диагностика предусматривает проведение УЗИ брюшной полости и эластометрии печени.
Биохимические тесты второй линии направлены на диагностику болезней накопления (болезнь Вильсона — Коновалова, гемохроматоз), менее распространенных вирусов (вирус гепатита Е, цитомегаловирус, вирус Эпштейна — Барр). При необходимости выполняются биопсия и морфологическое исследование печени.
Диагностика холестатической формы ЛГ начинается с УЗИ брюшной полости для определения ширины холедоха, нахождения возможных конкрементов и новообразований. При сомнениях в наличии механической желтухи применяются МРТ, магнитно-резонансная холангиопанкреатография, эндоУЗИ. Серологические тесты включают диагностику первичного билиарного цирроза и определение маркеров аутоиммунных проявлений, возможны биопсия и морфологическое исследование печени.
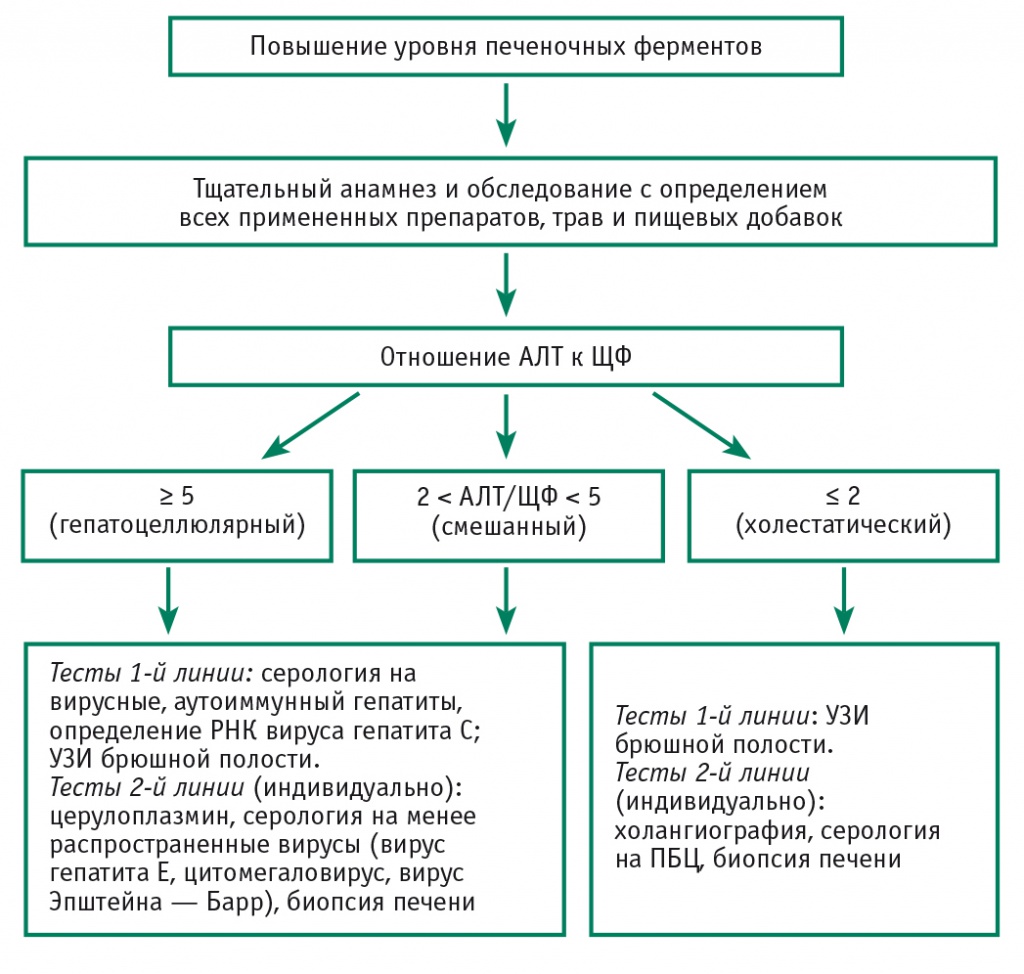
Наиболее адекватно подобный подход изложен в американском гайдлайне (рис. 3)[6]. В качестве дополнения к нему следует рассматривать рекомендации японских ученых диагностировать печеночно-клеточную форму ЛГ в случае однократного повышения АЛТ больше 8 норм, или при повышении АЛТ больше 3 норм и увеличении уровня билирубина больше 2 норм, или при повышении АЛТ больше 5 норм в течение 2 недель. Холестатическую форму ЛГ рекомендуется диагностировать при наличии желтухи и увеличении содержания билирубина в сыворотке крови больше 3 норм[12].
Рис. 3. Алгоритм диагностики лекарственного гепатита[6].
Примечание. АЛТ — аланинаминотрансфераза, ПБЦ — первичный билиарный цирроз, РНК — рибонуклеиновая кислота, УЗИ — ультразвуковое исследование, ЩФ — щелочная фосфотаза
Большинство пациентов с симптоматическим острым ЛГ полностью выздоравливают после прекращения приема лекарственного препарата, вызвавшего заболевание. Хронизация наблюдается у 15–20% лиц с острым ЛГ. Граница между острым и хроническим ЛГ определяется сроком в 6 месяцев от начала заболевания[6]. Около 10% больных острым ЛГ умирают или нуждаются в трансплантации печени[4]. У пациентов с острым ЛГ, прогрессирующим в острую печеночную недостаточность с развитием коагулопатии и энцефалопатии, прогноз обычно плохой[9].
ЛЕЧЕНИЕ ЛЕКАРСТВЕННОГО ГЕПАТИТА
Лечение ЛГ является сложной задачей. Первый шаг — это отмена препарата, предположительно вызвавшего заболевание[11]. Следует учитывать, что универсального антидота при ЛГ не существует[6]. Для лечения ЛГ могут применяться N-ацетилцистеин (преимущественно при ЛГ, вызванном парацетамолом), силимарин, антиоксиданты, адеметионин, урсодезоксихолевая кислота[7]. Российские авторы согласны с подобным подходом к терапии ЛГ[1]. Адеметионин был изучен в отечественном исследовании у 105 больных раком толстой кишки. В группе, получавшей адеметионин в дозе 1200 мг/сут (60 человек), ЛГ после 12 курсов химиотерапии диагностировали у 33%, а у лиц, не принимавших этот препарат, — в 70% случаев (р = 0,002)[2].
Урсодезоксихолевая кислота (в дозах 10–20 мг/кг/сут) может быть полезна пациентам с холестатической формой ЛГ[10]. В американском гайдлайне указано на возможность применения антигистаминных препаратов для лечения зуда у больных ЛГ и кортикостероидных гормонов в случаях выраженного ЛГ, сопровождающегося холестазом и кожными проявлениями[6]. Настойчиво высказывается точка зрения, что нужны новые клинические исследования для изучения эффективности различных методов терапии ЛГ[12].
ЗАКЛЮЧЕНИЕ
Проблема лекарственного гепатита (ЛГ) привлекает сейчас всеобщее внимание в связи с ростом частоты и недостаточной разработанностью методов диагностики и лечения этой патологии. Ведущими причинами развития ЛГ являются прием антибиотиков, противотуберкулезных препаратов и использование противовоспалительных средств. К основным факторам риска его возникновения относят увеличение возраста, употребление алкоголя, полипрагмазию и ожирение.
ЛГ является диагнозом исключения. Методы лечения этого заболевания нуждаются в дальнейшем развитии и в значительной степени заключаются в отмене препарата, вызвавшего явление гепатотоксичности, и назначении средств с цитопротективной активностью.







