Ортостатическая артериальная гипотензия (ОАГ) особенно опасна у пациентов старших возрастных групп, так как она часто приводит к обморокам, падениям и, как следствие, к травмам и переломам. Это состояние не является самостоятельным заболеванием, но в гериатрии ОАГ относится к наиболее распространенным гериатрическим синдромам.
Гериатрический синдром — многофакторное возраст-ассоциированное клиническое состояние, ухудшающее качество жизни, повышающее риск неблагоприятных исходов и функциональных нарушений. В отличие от традиционного клинического синдрома, гериатрический синдром не является проявлением патологии одного органа или системы организма, а отражает комплекс изменений в нескольких системах. Возникновение одного гериатрического синдрома повышает риск развития других таких синдромов [1]. Известно, что гериатрические синдромы не только снижают качество жизни пожилых людей, но и повышают риск формирования зависимости от помощи окружающих, риск госпитализаций и смерти [2, 3].
Характерные симптомы ОАГ включают головокружение, пресинкопе и синкопе в ответ на резкое изменение положения тела в пространстве. Однако симптоматика может отсутствовать или быть неспецифической, например, ОАГ может проявляться общей слабостью, усталостью, тошнотой, когнитивным торможением, слабостью в ногах («ноги сами подгибаются») или головной болью. Может возникать нечеткость (расплывчатость) зрения, по-видимому вследствие ишемии сетчатки или затылочной доли. Возможны боли в области шеи (в типичных случаях субокципитальные, задние шейные, плечевые), что, вероятнее всего, является следствием ишемии трапециевидной мышцы и мышц шеи [4].
Под ОАГ следует понимать устойчивое снижение САД по меньшей мере на 20 мм рт. ст. и (или) ДАД по меньшей мере на 10 мм рт. ст. в течение 3 минут пребывания в положении стоя или лежа на столе-вертикализаторе под углом 60° (так называемый тест с пассивным изменением уровня головы) [5, 6]. Необходимо отметить, что у пациентов с артериальной гипертензией (АГ) для констатации ОАГ корректнее использовать пороговое значение снижения САД на 30 мм рт. ст. У обследуемого субъекта важно также регистрировать ЧСС — это позволяет выявить возможный нейрогенный характер ОАГ (разновидность ОАГ, которая обусловлена поражением центрального или периферического отдела нервной системы с нарушением вегетативной регуляции и при которой отсутствует компенсаторное увеличение ЧСС в ответ на перемену положения тела).
ОАГ неблагоприятно влияет на прогноз выживаемости. Так, низкое АД признано предиктором повышения смертности в ходе 5-летнего проспективного исследования, проведенного в Швеции [7]. Не только перманентное снижение АД, но и ОАГ рассматривается как фактор риска развития когнитивных нарушений и прогрессирования старческой астении.
Целью настоящего исследования явилось изучение влияния ортостатической артериальной гипотензии у пациентов пожилого и старческого возраста с показателями функционального статуса, а также с другими гериатрическими синдромами.
МАТЕРИАЛЫ И МЕТОДЫ
Одномоментное (поперечное) исследование проведено среди пациентов в возрасте 65 лет и старше, обратившихся в поликлиники, вне зависимости от повода обращения. Все больные находились на амбулаторном обследовании в Российском геронтологическом научно-клиническом центре, а также на базе четырех амбулаторно-поликлинических учреждений трех административных округов г. Москвы в 2017–2018 гг.
От всех участников были получены информированные согласия, протокол исследования одобрен локальным этическим комитетом.
В исследование включили 251 пациента, прошедшего комплексную гериатрическую оценку (КГО), возраст этих больных составил 74,9 ± 6,1 года (от 65 до 93 лет).
Критерии включения в исследование: возраст 65 лет и старше; добровольное информированное согласие.
Критерии исключения: наличие острых или обострение хронических заболеваний на момент проведения исследования; деменция тяжелой степени; тяжелые нейродегенеративные заболевания, сопровождавшиеся нейрогенной гипотензией (болезнь Паркинсона, мультисистемная атрофия и др.); онкологические заболевания на терминальной стадии; тяжелые сенсорные нарушения (глухота и слепота), препятствовавшие проведению КГО.
КГО включала в себя оценку по следующим пунктам:
1) анамнестические данные: наличие хронических неинфекционных заболеваний (АГ, ишемическая болезнь сердца (ИБС), хроническая сердечная недостаточность (ХСН), перенесенные инфаркт миокарда (ИМ) и инсульт, хроническая обструктивная болезнь легких (ХОБЛ), заболевания суставов, сахарный диабет (СД), онкологические заболевания); падения в течение последнего года; остеопоротические переломы; инвалидность; уровень образования; семейное положение;
2) состояние питания по шкале MNA (англ. Mini Nutritional Assessment): менее 17 баллов — мальнутриция; 17–23,5 балла — риск развития мальнутриции; более 23,5 балла — нет мальнутриции;
3) качество жизни по визуальной аналоговой шкале EQ-VAS. Обследуемый делал отметку на том уровне шкалы, который отражал его состояние на момент заполнения анкеты: 0 означал самое низкое, а 100 — самое высокое качество жизни.
4) функциональная активность в повседневной жизни. Базовую активность определяли по индексу Бартел, инструментальную активность — по шкале IADL (англ. Instrumental Activities of Daily Livin);
5) мобильность. Для оценки показателя проводили тест «Встань и иди» и рассчитывали скорость ходьбы на расстоянии 6 метров. Пациента просили максимально быстро пройти расстояние, равное 10 метрам (первые и последние 2 метра использовались для разгона и торможения). Скорость ходьбы устанавливали по формуле: 6 метров / время в секундах, за которое пациент прошел 6 метров;
6) кистевая мышечная сила. С помощью медицинского кистевого динамометра «ДМЭР-120» (Россия) проводили по 2 измерения на каждой руке и фиксировали лучший результат;
7) когнитивные функции по данным теста MMSE (англ. Mini-Mental State Examination): менее 24 баллов — деменция; 24–27 баллов — преддементные когнитивные расстройства; 28–30 баллов — нет когнитивных расстройств.
При проведении активной ортостатической пробы компрессионная манжета оставалась на плече пациента до конца исследования. АД измеряли после 7 минут покоя в положении лежа, затем больной садился, и с 1-й и 3-й минуты вновь измеряли АД — в вертикальном положении обследуемого. Согласно консенсусу Американского общества по изучению вегетативной нервной системы и Американской академии неврологии критерием наличия ОАГ считали снижение САД в ортостатической пробе на 20 мм рт. ст. и более и (или) ДАД на 10 мм рт. ст. и более при компенсаторном увеличении ЧСС [6]. С учетом результатов была выделена группа больных пожилого и старческого возраста с положительной ортостатической пробой.
Статистическая обработка данных выполнена с использованием программы Statistica version 10 (StatSoft, США). Для количественных переменных результаты представляли как M ± SD, где M — среднее значение, SD — стандартное отклонение; для порядковых — как Ме (25%; 75%), где Ме — медиана, 25% и 75% — 25-й и 75-й процентили. При межгрупповых сравнениях использовали t-критерий Стьюдента или U-тест Манна — Уитни (для количественных и порядковых переменных) и двусторонний точный тест Фишера (для бинарных переменных). Различия считали статистически значимыми при двустороннем значении р < 0,05.
РЕЗУЛЬТАТЫ
КГО прошел 251 участник исследования. Средний возраст пациентов — 74,9 ± 6,1 года, большинство составляли женщины (n = 202; 80,5%). Около половины группы (n = 119; 47,4%) были вдовами или вдовцами, а 82 пациента (32,7%) — одиноко проживающими. Высшее образование имели 137 участников (54,6%), продолжали работать 23 человека (9,2%). Инвалидность I, II и III групп была у 11 (4,34%), 50 (19,9%) и 109 (43,4%) пациентов соответственно.
Распространенность ОАГ составила 23,5% (n = 59). В работе изучалась взаимосвязь ОАГ у пациентов пожилого и старческого возраста с такими хроническими неинфекционными заболеваниями, как АГ, ИБС, ХСН, перенесенные ИМ и инсульт, СД, заболевания суставов, ХОБЛ и онкологические заболевания, а также с другими гериатрическими синдромами, включая снижение базовой и инструментальной функциональной активности, уменьшение мобильности, падения, остеопоротическе переломы, снижение нутриционного статуса, когнитивные нарушения.
Общая распространенность хронических неинфекционных заболеваний у обследованных (n = 251) представлена в таблице 1. Между группами с наличием и отсутствием ОАГ не было выявлено статистически значимой разницы в распространенности АГ, ИБС, инсульта в анамнезе, СД, заболеваний суставов, ХОБЛ, онкологических заболеваний. Однако статистически значимо чаще отмечалась взаимосвязь между ОАГ и наличием ХСН (54,2% против 35,9%; p < 0,05), а также перенесенного ИМ (25,4% против 14,1%; p < 0,05) (см. табл. 1).
Таблица 1
Хронические неинфекционные заболевания, ассоциирующиеся с ортостатической артериальной гипотензией у пациентов пожилого и старческого возраста
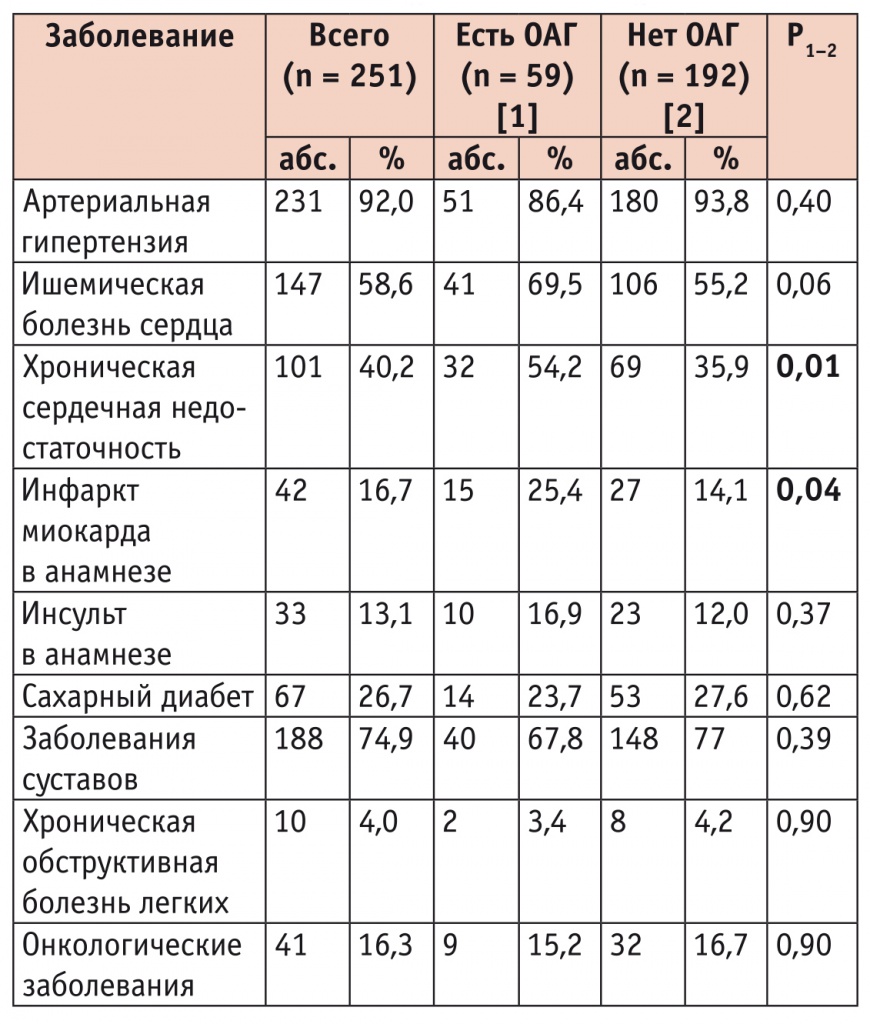
Примечание. В таблицах 1, 2 ОАГ — ортостатическая артериальная гипотензия.
Изучение особенностей распространенности и выраженности гериатрических синдромов в зависимости от наличия или отсутствия ОАГ у пациентов пожилого и старческого возраста не выявило статистически значимых различий в отношении снижения базовой и инструментальной повседневной активности по индексу Бартел и шкале IADL, нутриционного статуса по шкале MNA, когнитивных функций по шкале MMSE. Не было обнаружено статистически значимой разницы в распространенности падений и остеопоротических переломов. Однако отмечалась взаимосвязь между ОАГ и снижением скорости ходьбы (0,94 ± 0,24 против 1,01 ± 0,23 м/сек; p < 0,05). Результаты теста «Встань и иди» также продемонстрировали более низкую мобильность пациентов с ОАГ (13,1 ± 5,2 против 11,5 ± 3,8 сек; p < 0,05) (табл. 2).
Таблица 2
Гериатрические синдромы и параметры функционального статуса, ассоциирующиеся с ортостатической артериальной гипотензией у пациентов пожилого и старческого возраста
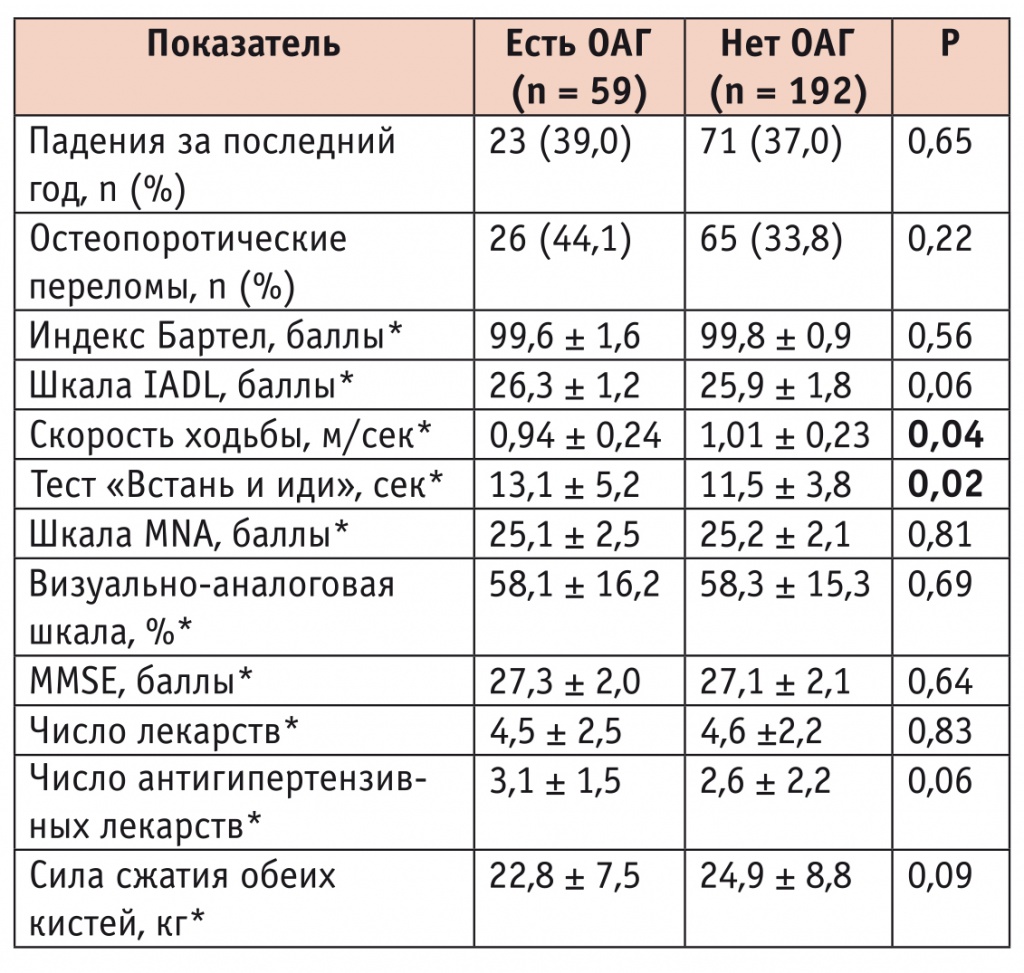
* Данные представлены в формате M ± SD, где M — среднее значение, SD — стандартное отклонение.
Примечание. IADL — Instrumental Activities of Daily Livin (Шкала инструментальной активности в повседневной жизни); MMSE — Mini-Mental State Examination (Краткая шкала оценки психического статуса); MNA — Mini Nutritional Assessment (Краткий опросник для оценки нутриционного статуса).
ОБСУЖДЕНИЕ
ОАГ является распространенным клиническим синдромом у пожилых пациентов, независимым фактором риска развития синдрома старческой астении, падений, сердечно-сосудистых осложнений и смерти. Пожилой возраст считается фактором, ассоциированным с повышением частоты ОАГ [8, 9]. В нашем исследовании распространенность ОАГ среди лиц пожилого и старческого возраста составила 23,5%, что согласуется с литературными данными. Так, по результатам исследования TILDA частота ОАГ в общей популяции составила 6,9%, тогда как среди лиц старше 80 лет это явление встречалось почти в 3 раза чаще (18,5%) [10]. Для оценки ортостатической реакции АД у пожилых пациентов рекомендуется выполнять измерение АД и ЧСС после нахождения в положении лежа не менее 7 минут и через 1 и 3 минуты после перехода в вертикальное положение.
Известно также, что ОАГ сопровождается более высокой смертностью и большей частотой сердечной сосудистых событий [10–14]. В целом результаты нашего исследования соответствуют имеющимся литературным данным и подтверждают, что наличие тяжелых соматических заболеваний, а именно ИМ в анамнезе и ХСН, ассоциировано с риском развития ОАГ.
АГ, особенно неконтролируемая, повышает частоту ОАГ. В Бостонском исследовании (722 человека в возрасте 70 лет и старше) показано, что распространенность ОАГ у пациентов с контролируемой АГ ниже, чем с неконтролируемой АГ; при неконтролируемой АГ, сочетавшейся с ОАГ, риск падений в течение последующего года увеличивался в 2,5 раза в сравнении с таковым при контролируемой АГ [8]. Пожилые пациенты с неконтролируемой АГ и ОАГ подвержены более высокому риску падений, чем пациенты, принимающие антигипертензивную терапию с достижением целевого АД. Риск падений при выявлении ОАГ увеличивается в 3 раза и ассоциируется с нарушением равновесия у пациентов с АГ [2, 5]. Неконтролируемая АГ у пациентов с ОАГ связана с ухудшением равновесия при вставании в первые несколько секунд из-за невозможности поддержать адекватную перфузию головного мозга, с увеличением риска падений, травм и даже смерти [9].
Долгое время считалось, что снижение АД при применении антигипертензивных препаратов может усугубить ОАГ и увеличить риск падений у пожилых людей, но существующие в настоящее время данные не подтверждают эту точку зрения. Анализ приема лекарственных препаратов, в том числе антигипертензивных средств, в нашем исследовании показал отсутствие статистически значимых различий между группами с ОАГ и без ОАГ, что согласуется с литературными данными [15–17].
Средняя скорость ходьбы и результаты теста «Встань и иди» при наличии и отсутствии ОАГ в нашем исследовании статистически значимо различались: 0,94 ± 0,24 против 1,01 ± 0,23 м/сек и 13,1 ± 5,2 против 11,5 ± 3,8 сек соответственно; в обоих случаях p < 0,05. Эти показатели ассоциированы с уровнем функциональной активности, мобильностью и мышечной силой. Снижение мобильности является предиктором формирования зависимости от помощи окружающих, инвалидизации, когнитивного снижения, падений, госпитализаций, повышает риск смерти [18]. Выявлена ассоциация между низкой скоростью ходьбы по данным самоотчета пациентов и низким качеством жизни, а также наличием симптомов депрессии [19]. Снижение мобильности может служить чувствительным предиктором состояния здоровья пожилых людей и важным параметром при определении объема необходимого ухода.
ЗАКЛЮЧЕНИЕ
Наличие ортостатической артериальной гипотензии, развивающейся в пожилом возрасте, и ассоциированного с ней ограничения мобильности может быть связано с многими сопутствующими заболеваниями и сопряжено с риском развития неблагоприятных исходов. Мероприятия по коррекции и профилактике прогрессирования таких состояний позволят продлить способность пациента к выполнению повседневных задач, необходимых для независимой жизни.







