Острый гематогенный остеомиелит (ОГО) является тяжелой патологией детского возраста. Несмотря на имеющуюся настороженность педиатров и детских хирургов в отношении данного заболевания, не у всех больных его удается выявить своевременно. Диагностика ОГО остается сложной и базируется на совокупности клинических и лабораторно-инструментальных данных[1, 2]. Последние бывают неинформативными, что затрудняет раннюю диагностику, увеличивает количество септикопиемических форм и приводит к хронизации процесса[3]. К лучевым методам диагностики остеомиелита относят КТ, УЗИ, рентгенологическое и радионуклидное исследования. К сожалению, эти методы не всегда имеют равнозначную диагностическую ценность на различных этапах течения ОГО, особенно на ранних сроках заболевания[4].
Так, рентгенографическое исследование на ранних сроках не позволяет выявить признаки ОГО у детей, но дает возможность увидеть изменение плотности окружающих мягких тканей[5]. На поздних сроках на рентгенограммах определяются обширные очаги деструкции, линейные и слоистые периостальные наслоения, участки склероза вокруг секвестров, зон деструкции и окружающая эти участки зона остеопороза[6].
КТ позволяет получить четкое изображение кортикального слоя, оценить состояние окружающих мягких тканей, определить наличие секвестров и периостальных наслоений, детально визуализировать остеолиз кортикального слоя и костных балок[7]. Этот метод намного чувствительнее к данным изменениям и дает возможность визуализировать менее выраженные трансформации, чем те, которые выявляются при обычной рентгенографии. КТ дает более полную информацию о степени распространения патологического процесса, позволяя, при наличии клинической картины, поставить более точный диагноз и лучше определиться с объемом оперативного лечения[8–11].
Вместе с тем крайне мало исследований с оценкой прогностической значимости, преимуществ и недостатков лучевых методов диагностики ОГО в детском возрасте, наиболее используемых в клинических условиях.
Целью данной работы являлась оценка информативности применения лучевых методов диагностики — обзорной рентгенографии и компьютерной томографии — у детей с острым гематогенным остеомиелитом.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование было выполнено на базе Краевой детской клинической больницы г. Ставрополя, в отделении гнойной хирургии и отделении лучевой диагностики, в период с 2013 по 2016 г.
Под наблюдением находились 64 ребенка с ОГО в возрасте 3–17 лет: 47 (73,4%) мальчиков и 17 (26,6%) девочек. По возрасту пациенты распределились следующим образом: от 3 до 7 лет — 20 (31,2%) детей; 8–12 лет — 30 (46,9%); 13–15 лет — 12 (18,8%); старше 15 лет — 2 ребенка (3,1%).
Дети были разделены на две группы: в первую группу вошли 15 (23,4%) пациентов, которым выполняли КТ; во вторую — 49 (76,6%) детей, которых обследовали с использованием рентгенографии пораженного сегмента конечности — стандартного метода, применяемого в стационаре в отношении ОГО.
Критерии включения в исследование: дети старше 3 лет; длительность заболевания до 10 суток; клинические проявления метадиафизарного ОГО; местная форма остеомиелита; температура тела выше 38 °С; лабораторные признаки гнойно-воспалительного процесса (лейкоцитоз > 12 × 109/л, сдвиг лейкоцитарной формулы влево, C-реактивный белок (CРБ) > 5 мг/л).
Критерии исключения: возраст младше 3 и старше 17 лет; длительность заболевания более 10 дней; атипичные формы ОГО; септикопиемические формы остеомиелита; отсутствие интоксикационного синдрома; отсутствие воспалительных изменений в общем анализе крови.
У всех детей было изолированное поражение кости: бедренной кости — у 23 (35,9%) пациентов; большеберцовой — у 22 (34,3%); малоберцовой — у 4 (6,3%); плечевой — у 4 (6,3%); кости предплечья — у 4 (6,3%); кости стопы или кисти — у 7 (10,9%) больных.
В ранние сроки заболевания (до 3 суток) был госпитализирован 21 ребенок (32,8%), в поздние сроки — 43 (67,2%).
Всем детям в экстренном порядке была выполнена остеоперфорация. Детям обеих групп проводили эмпирическую антибактериальную терапию (выбор препаратов обусловливался характером возбудителей, выявляемых в стационаре у больных ОГО). В последующем ее корригировали в зависимости от чувствительности микрофлоры, выделенной из раневого отделяемого. Назначали нестероидные противовоспалительные препараты, местное лечение.
Интраоперационно у всех детей осуществляли забор раневого отделяемого для определения патогенного возбудителя и его чувствительности к антибактериальным препаратам дисковым методом. Микробиологическое исследование проводилось в ООО «Центр клинической фармакологии и фармакотерапии» (г. Ставрополь). Перевозку выполняли на питательных средах, материал доставляли в течение 12 часов.
Интраоперационно были взяты также образцы костной ткани и фрагменты костного мозга для гистологического исследования, при котором определялись разрушение костных балок и деформация межбалочного пространства с наличием лейкоцитов.
Ежедневно оценивались локальная динамика воспалительного процесса, клинико-лабораторные данные и выраженность болевого синдрома.
Лучевые методы исследования применялись при поступлении, на 7–8-е, 21-е (только обзорная рентгенография) и 45-е сутки после операции и давали возможность отслеживать эффективность лечения, прогрессирование патологического процесса и развитие осложнений.
Обзорную рентгенографию костей в 2 проекциях осуществляли цифровым аппаратом Plantum Medical Linear MC150 (Германия), что позволяло вносить результаты исследования в локальную сеть для анализа динамики ОГО у детей. Для проведения КТ использовали аппарат Siemens Somatom Definition AS+ 128 (Германия): количество реконструируемых срезов за одно вращение в 360° — 384; высококонтрастное разрешение — 30 пл/см при 0% ПФ.
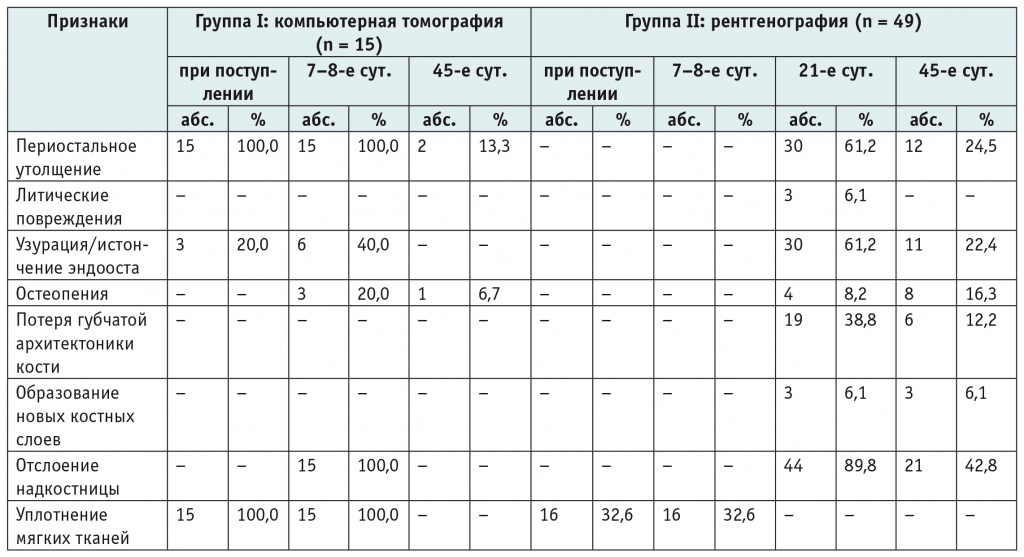
Диагностическую информативность лучевых методов оценивали по следующим параметрам: периостальное утолщение, литические повреждения, истончение эндооста, остеопения, потеря губчатой архитектоники кости, образование новых костных слоев, отслоение надкостницы и уплотнение мягких тканей. Данные гистологического исследования были приняты за эталон.
Статистическую обработку полученных результатов проводили с использованием пакета SPSS версии 21.0 для Windows. Переменные описывались абсолютными числами и относительными частотами (%). Для сравнения распределения объектов двух групп применяли непараметрический критерий хиквадрат (χ2) Пирсона. Различия считали статистически значимыми при р < 0,05. Для каждого метода исследования (рентгенография и КТ) были определены чувствительность и специфичность.
РЕЗУЛЬТАТЫ
При оценке воспалительного процесса периоссальных мягких тканей, ежедневно проводившейся в обеих группах, гнойно-геморрагическое отделяемое определялось до 2-х суток после оперативного лечения. Начиная с 3-х суток отделяемое по дренажам сменялось на гнойное, к 67-м суткам отек мягких тканей уменьшался. Болевая реакция у детей обеих групп прослеживалась до 4-х суток в покое и до 6-х суток при пальпации мягких тканей области послеоперационной раны (во время перевязок и манипуляций). С 5-х суток дети обеих групп не нуждались в обезболивании и получали только антибактериальную терапию. Отсутствие лихорадки на 2-е сутки позволяло снизить или даже полностью отменить инфузионную терапию.
К 21-м суткам у всех детей послеоперационные раны зажили вторичным натяжением. Признаков продолжающегося гнойно-воспалительного процесса не отмечалось ни клинически, ни лабораторно (нормализация показателей общего и биохимического анализов, уровня CРБ). Все дети были выписаны под наблюдение детского хирурга поликлиники по месту жительства с гипсовой лангетой и рекомендацией соблюдать охранительный режим.
Сравнивая два лучевых метода исследования, мы обнаружили, что на этапе госпитализации рентгенография показала только уплотнение мягких тканей у 16 (32,6%) пациентов. Вместе с тем при КТ уплотнение мягких тканей было выявлено у 15 (100,0%) детей (p < 0,05); кроме того, при применении этого метода периостальное утолщение определено у всех 15 пациентов (p < 0,05) и истончение эндооста — у 3 (20,0%) обследованных (табл.).
Таблица
Результаты лучевых методов исследования в группах сравнения
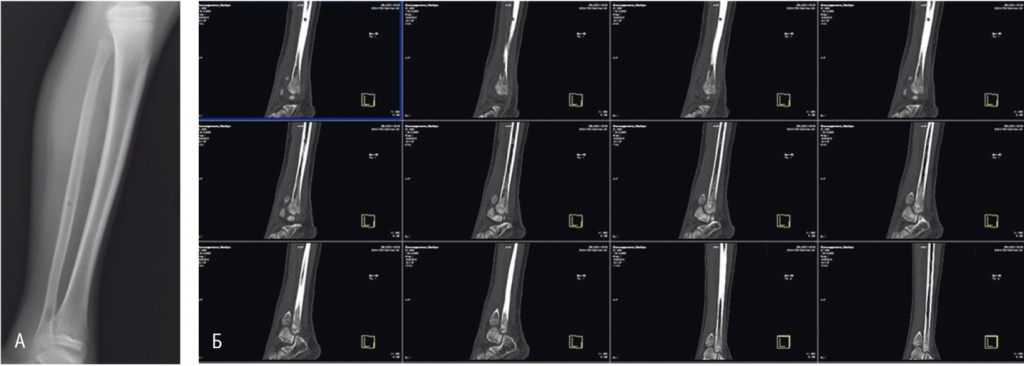
На 7–8-е сутки после оперативного лечения, при уменьшении отека мягких тканей в зонах интереса и адекватном дренировании гнойно-воспалительного очага, картина на серии КТ и мультипланарных реконструкциях становилась более ясной (рис. 1). Помимо остеоперфоративных отверстий, были отчетливо видны истончение эндооста (n = 6; 40,0%), остеопения (n = 3; 20,0%), отслоение надкостницы (n = 15; 100,0%; p < 0,05) (см. табл.). Параоссальные мягкие ткани в зонах интереса были деформированными, с послеоперационными дефектами, пониженной денситометрической плотности вследствие незначительного отека с появлением остеомиелитической полоски. Дополнительных параоссальных образований не определялось. Следует отметить, что при проведении общепринятого рентгенологического исследования вышеописанные показатели появились лишь на 21-е сутки после операции.
Рис. 1. Результаты лучевых методов исследования на 7-е сутки после оперативного лечения. Фото авторов.
А. Рентгенограмма левой голени ребенка Р., 10 лет, после операции по поводу острого гематогенного остеомиелита в средней трети малоберцовой кости. Деструктивные изменения не определяются, имеет место уплотнение мягких тканей.
Б. Компьютерная томограмма левой голени ребенка С., 12 лет, с остеоперфорационным отверстием нижней трети левой малоберцовой кости. Костная ткань средней степени денситометрической плотности. Вдоль передней поверхности левой малоберцовой кости прослеживается слабая периостальная реакция. Периоссальные мягкие ткани левой голени пониженной денситометрической плотности вследствие отека
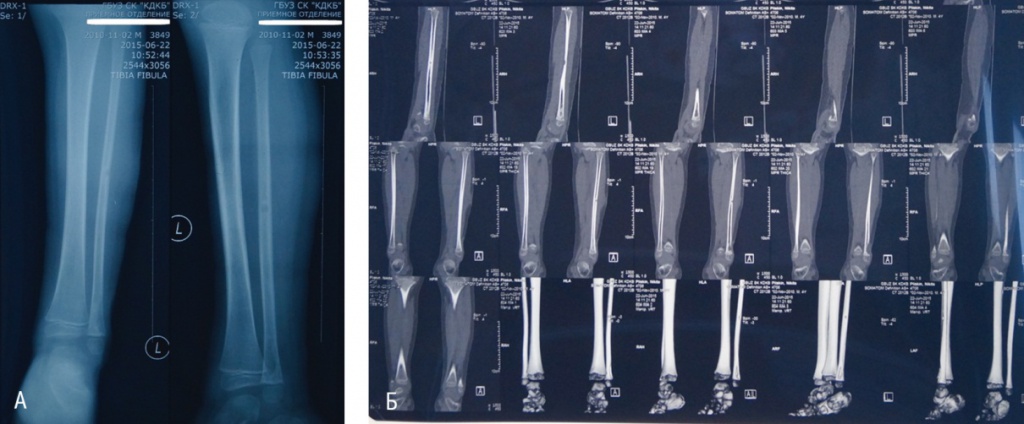
Лучевые исследования, выполненные на 45-й день после операции (рис. 2), дали возможность не только выявить осложнения ОГО, но и определить тактику лечебно-реабилитационных мероприятий (продлевать лечебно-охранительный режим и снижать осевую нагрузку на конечность у детей).
Рис. 2. Результаты лучевых методов исследования на 45-е сутки после оперативного лечения. Фото авторов.
А. Рентгенограмма левой голени ребенка П., 4 лет, после операции по поводу острого гематогенного остеомиелита в средней трети малоберцовой кости. Деструктивные изменения не определяются.
Б. Компьютерная томограмма левой голени ребенка П., 5 лет, после операции по поводу острого гематогенного остеомиелита в средней трети малоберцовой кости. Костная ткань костей голени сниженной плотности. Периостальная реакция, дополнительные образования и отек мягких тканей не прослеживаются
По результатам статистической обработки данных чувствительность метода КТ в отношении выявления признаков ОГО составила 86,6%, специфичность — 89,2%. Для модели, описывающей возможность диагностики ОГО у детей с помощью рентгенографии, чувствительность была равна 64,4%, специфичность — 67,7%.
Через 6 месяцев от начала лечения всем детям выполняли осмотр, обзорную рентгенографию по показаниям. Функция конечности была восстановлена в полном объеме у 62 из 64 (96,9%) детей. В первой группе хронизации процесса не отмечалось. У 2 из 49 (4,1%) детей, входивших во вторую группу, развилось гнойно-септическое осложнение — свищевая форма хронического остеомиелита. Летальных исходов не было.
ОБСУЖДЕНИЕ
На сегодняшний день самым доступным лучевым методом исследования является обзорная рентгенография. Она входит в стандарт обследования детей с ОГО в России[2]. Обзорная рентгенография быстро выполняется и может исключать другие заболевания (например, травматические повреждения и онкологические процессы в костной ткани)[12, 13], но она не обеспечивает раннюю диагностику остеомиелита, обладая информативностью только со 2–3-й недели заболевания[14]. Рентгенография проводится круглосуточно и в подавляющем большинстве стационаров является единственным методом лучевой диагностики ОГО.
КТ представляет собой высокоспецифичный метод визуализации для оценки локализованных симптомов, когда рутинный рентгенографический метод дает отрицательный результат, а также и для оценки осложнений (периостальной реакции, абсцессов мягких тканей и др.)[15, 16]. Положительным моментом КТ является быстрота ее проведения, применение метода не требует обездвиживания ребенка и обеспечивает возможность топической визуализации очага ОГО на ранних сроках заболевания. Построение 3D-модели позволяет врачу определиться с хирургическим доступом, тем самым делая его малоинвазивным. Наряду с множеством положительных факторов КТ имеет свои недостатки, один из которых — лучевая нагрузка[17 18]. Немаловажным отрицательным фактором является также то, что КТ не во всех лечебных учреждениях можно проводить круглосуточно.
Еще один высокоспецифичный метод лучевой диагностики ОГО на ранних сроках заболевания — остеосцинтиграфия. Для ее проведения не требуется анестезиологического пособия, и она хорошо подходит для определения локализации очага поражения костного мозга. В то же время остеосцинтиграфия имеет существенную отрицательную сторону: введение радиоизотопного вещества в растущий детский организм может иметь отсроченные последствия для органов и систем, кроме того, исследование проводится только в специализированных лечебных (онкологических) учреждениях[19, 20].
В большинстве случаев ОГО развивается у часто болеющих детей, имеющих носительство Staphylococcus aureus. Заболевание возникает после травмы и периода мнимого благополучия, который может длиться до нескольких суток. На сегодняшний день прогностические методики в отношении ОГО связаны с биохимическими показателями крови (СРБ, креатинфосфокиназа, щелочная фосфатаза, микроэлементы), при этом абсолютно не учитываются лучевые методы диагностики. Рентгенография используется только для дифференциального диагноза ОГО у детей. Крайне важен поиск методик, позволяющих в любое время суток применять лучевые методы исследования, подтверждающие наличие ОГО у ребенка.
В связи с полученными в нашем исследовании данными необходимо ввести в практику обязательное использование КТ пораженной кости не только при постановке диагноза ОГО, но и для определения тактики лечения ребенка в различные периоды заболевания.
Несмотря на определенные сложности, связанные с меньшей доступностью исследования и большей лучевой нагрузкой, КТ является более эффективным и информативным методом для диагностики и прогнозирования тяжести течения ОГО по сравнению с рентгенографией.
ЗАКЛЮЧЕНИЕ
При проведении компьютерной томографии (КТ) трубчатых костей у детей уже на 7-е сутки возможно выявить признаки острого гематогенного остеомиелита (ОГО). Это позволяет на ранних сроках обнаружить осложнения заболевания и на основе полученных данных определить тактику лечебно-реабилитационных мероприятий. Учитывая высокий уровень значимости и низкую вероятность ошибки, КТ опережает обзорную рентгенографию по эффективности диагностики ОГО в клинических условиях на всех сроках заболевания.








