Ожирение является одной из ключевых угроз общественному здоровью [44]. В отношении распространения избыточного веса и ожирения ВОЗ применяет термин «эпидемия», поскольку становится все больше стран, где доля людей с избыточным весом превышает половину населения. Осложнения ожирения, такие как сахарный диабет 2 типа (СД2), сердечно-сосудистые и онкологические заболевания, патология суставов и костно-мышечного аппарата, а также стресс и другие негативные последствия приводят к преждевременной смерти людей, большим финансовым затратам отдельных семей, системы здравоохранения и общества в целом[16].
Для борьбы с ожирением необходим междисциплинарный подход с использованием наиболее эффективных стратегий. Этому призвана способствовать благотворительная программа «Альфа-Эндо», целью которой является повышение качества медицинской помощи детям с эндокринными заболеваниями. Разработка каждого из направлений этой программы основывается на данных доказательной медицины и эффективных подходах, признанных международным сообществом специалистов. Настоящий обзор позволяет определить меры, которые важно осуществлять для сохранения здоровья детей.
Цель обзора: представить комплексный подход к профилактике ожирения в детском возрасте в системе здравоохранения.
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ ОЖИРЕНИЯ И ИЗБЫТОЧНОГО ВЕСА
В 1995 г. ВОЗ сформулировала основную причину возникновения ожирения и избыточного веса — несоответствие между калорийностью потребляемой пищи и расходуемой энергией. В МКБ-10 ожирение, обусловленное избыточным поступлением энергетических ресурсов, имеет код E66.0.
В настоящее время во многих странах доля людей с избыточным весом и ожирением превышает 50% населения[3]. Особенно остро эта проблема стоит в США, Новой Зеландии, Великобритании, Испании и Германии. Согласно данным Российского мониторинга экономического положения и здоровья населения, проведенного Высшей школой экономики, в РФ проблема ожирения приобретает такую же значимость, как в США и Западной Европе. Начиная с 2004 г. среди взрослых россиян избыточную массу тела и ожирение имеют более половины[1].
Распространенность избыточной массы тела и ожирения в детском и подростковом возрасте также вызывает беспокойство. В недавно опубликованном системном анализе этой проблемы представлены сравнительные данные экономически развитых и развивающихся стран [35]. Отмечено, что в развитых странах около 24% детей и подростков обоего пола страдают ожирением, в развивающихся — около 13%. За последние 30 лет распространенность ожирения в этой возрастной группе населения возросла: в развитых странах на 7%, в развивающихся на 5%.
Распространенность ожирения среди детей в РФ, согласно официальной статистике, не достигает 1%[2]. Однако по данным эпидемиологических исследований, проведенных в регионах, избыточная масса тела определяется у 9%, а ожирение — у 6% детей[4, 6].
Ожирение в детстве в значительной степени ассоциируется с его наличием во взрослом возрасте. Не менее 70% детей с ожирением, став взрослыми, продолжают страдать ожирением, при этом его степень обычно прогрессирует [22].
СД2 — одно из наиболее частых осложнений ожирения. Риск возникновения этого заболевания у ребенка с ожирением возрастает в 3–8 раз [28]. Не менее 85% детей с СД2 страдают ожирением. Риск развития СД2 возрастает даже при незначительных превышениях нормы ИМТ, а при ИМТ более 30 кг/м2 он увеличивается в несколько раз[10]. В среднем СД2 диагностируют у пациентов в возрасте 12–16 лет. Во многих случаях диабет своевременно не диагностируют, так как симптомы, указывающие на него, продолжительное время могут отсутствовать или быть слабовыраженными.
Ожирение и СД2 значительно повышают риск возникновения различных хронических заболеваний у детей, снижают качество жизни и физическую активность, повышают риск социальной изоляции и уровень стресса у детей[15, 18, 31, 40, 42, 48].
Лечение ожирения у детей включает поведенческую терапию, направленную на изменение рациона питания и расширение физической активности, медикаментозную терапию и хирургическое лечение. Однако в настоящее время сложно прогнозировать долгосрочную эффективность даже поведенческой терапии, особенно у подростков. Этот факт еще больше повышает значимость профилактических программ, и одной из их важнейших составляющих должен быть мониторинг антропометрических показателей у детей с самого раннего возраста.
АНТРОПОМЕТРИЯ ДЛЯ ДИАГНОСТИКИ ИЗБЫТОЧНОЙ МАССЫ ТЕЛА И ОЖИРЕНИЯ
Антропометрические показатели — рост и вес человека —являются самыми важными для оценки и мониторинга статуса питания, диагностики избыточной массы тела и ожирения у взрослых и детей.
ИМТ считают необходимым показателем для оценки состояния детей начиная с дошкольного возраста. Его вычисляют как вес (кг), разделенный на рост, возведенный в квадрат (м2), и используют для определения пониженной или повышенной массы тела и ожирения. Рассчитанный показатель сравнивают с международной стандартной медианой в соответствии с полом и возрастом [30].
Признанными являются три системы оценки физического развития ребенка и ИМТ, разработанные ВОЗ, Центрами по контролю и профилактике заболеваний США (U. S. Centers for Disease Control and Prevention — CDC) и Международной группой по изучению ожирения (International Obesity Task Force — IOTF). Каждая организация имеет свои таблицы роста, веса и ИМТ, а также критерии повышенной массы тела и ожирения у детей и взрослых.
Критерии IOTF разработаны на основе результатов шести больших репрезентативных кросс-секционных национальных исследований, проведенных в Бразилии, Великобритании, Гонконге, Нидерландах, Сингапуре и США в период с 1963 по 1993 г. среди мужчин и женщин старше 18 лет[11]. Эти исследования позволили определить показатели ИМТ, свидетельствующие о повышенной массе тела и ожирении: более 25 и 30 кг/м2 соответственно. Были созданы шкалы для оценки ИМТ в зависимости от возраста и пола. Впоследствии авторы рассчитали центильные значения ИМТ для детей и подростков в возрасте 2–18 лет [34].
Две другие системы антропометрической оценки ИМТ — ВОЗ и CDC — основаны на исследованиях, выполненных в США. ВОЗ использовала данные репрезентативного кросс-секционного исследования, проведенного среди детей США в 1977 г.[12]. По-видимому, ВОЗ выбрала именно США потому, что в этой стране наиболее разнообразен этнический состав детского населения. В таблицах и графиках ВОЗ в зависимости от пола и возраста для расчета ИМТ указаны стандартные отклонения от 0 до 3. Согласно критериям ВОЗ, ожирение у детей диагностируют, когда показатели ИМТ превышают два стандартных отклонения; превышение массы тела — когда показатели находятся в пределах одного-двух стандартных отклонений [45. Разработаны стандарты ИМТ для мальчиков и девочек в возрасте от 6 до 24 месяцев, от 2 до 5 лет и от 5 до 19 лет.
CDC использовали данные пяти репрезентативных кросс-секционных исследований, проведенных в США с 1963 по 1994 г. Важно отметить, что детская популяция, включенная в анализ для расчета ИМТ в этих исследованиях, была более разнообразной по расовым и этническим признакам, чем группа детей, отобранная ВОЗ [29]. Повышенная масса тела у детей старше 2 лет определяется с ИМТ, равного 85-му перцентилю, до ИМТ менее 95-го перцентиля, ожирение — при ИМТ, равном 95-му перцентилю или превышающем его[7]. У детей 2 лет и младше используют критерии ВОЗ [21].
Единого мнения в разных странах по поводу национального выбора систем оценки нет. Одни исследователи полагают, что для их страны больше подходит система IOTF [23, 33], другие предпочитают критерии ВОЗ[13, 20, 38], третьи выбирают систему CDC [50]. При этом разница в определении доли детей с ожирением при применении разных систем может достигать 10% [50].
В этой связи представляет особый интерес статья китайских ученых, опубликованная в European Journal of Clinical Nutrition в 2002 г., в которой представлены результаты сравнения систем оценки IOTF и ВОЗ в детских популяциях Китая и РФ [46]. В анализе использованы данные первого репрезентативного исследования, проведенного в России в соответствии с международными требованиями в 1992–1998 гг. (анализировались данные только 1992 г.) [51]. Показано, что оценка ИМТ с использованием систем IOTF и ВОЗ дает примерно одинаковые результаты как у китайцев, так и у россиян. Однако в обеих странах при применении системы ВОЗ у детей ожирение определялось в несколько большем проценте случаев, а у подростков — в несколько меньшем проценте случаев, чем при использовании системы, разработанной IOTF.
В настоящее время недостаточно данных об эффективности массовых интервенций, включающих широкий скрининг избыточной массы тела и ожирения. Контроль веса должен осуществляться рутинно при обращении за медицинской помощью и во время профилактических визитов пациентов в медицинское учреждение.
Эндокринологи РФ для диагностики повышенной массы тела и ожирения у детей наиболее часто используют критерии CDC[5]. Специалисты центров здоровья нередко применяют таблицы ВОЗ. Системы оценки антропометрических показателей, принятой в национальном масштабе, в РФ пока нет.
В приказе Минздрава России от 03.12.2012 № 1006н «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения» установлен метод диагностики ожирения на основании расчета ИМТ.
В приказе Минздрава России от 15.02.2013 № 72н «О проведении диспансеризации пребывающих в стационарных учреждениях детей-сирот и детей, находящихся в трудной жизненной ситуации» указана необходимость оценки физического развития, однако методология оценки не определена.
Выбор, принятие и внедрение единой системы антропометрии в педиатрии позволят улучшить оценку физического развития и диагностику ожирения у детей.
ФАКТОРЫ РИСКА ОЖИРЕНИЯ И МЕРЫ ПРОФИЛАКТИКИ
Предпосылкой к избыточной массе тела и ожирению у детей является дисбаланс между потребляемой и расходуемой энергией. Его причины разнообразны и включают как генетическую предрасположенность, так и факторы внешней среды. К внешним ФР ожирения у детей относятся:
- курение матери во время беременности;
- высокий вес плода при рождении (более 4 кг);
- низкий вес плода при рождении, сочетающийся с быстрым набором веса ребенком в первые 2 года жизни (особенно в первые 3–6 месяцев);
- искусственное вскармливание новорожденных;
- потребление сладких напитков в детском возрасте;
- малоподвижный образ жизни и отсутствие физических упражнений;
- недостаточный сон (менее 12 часов в первый год жизни).
Основные факторы внешней среды, которые провоцируют развитие ожирения у детей, с указанием вида исследования перечислены в таблице.
Таблица
Факторы внешней среды, ассоциированные с повышенной массой тела и ожирением [9, 24, 26, 27, 37, 43, 49]
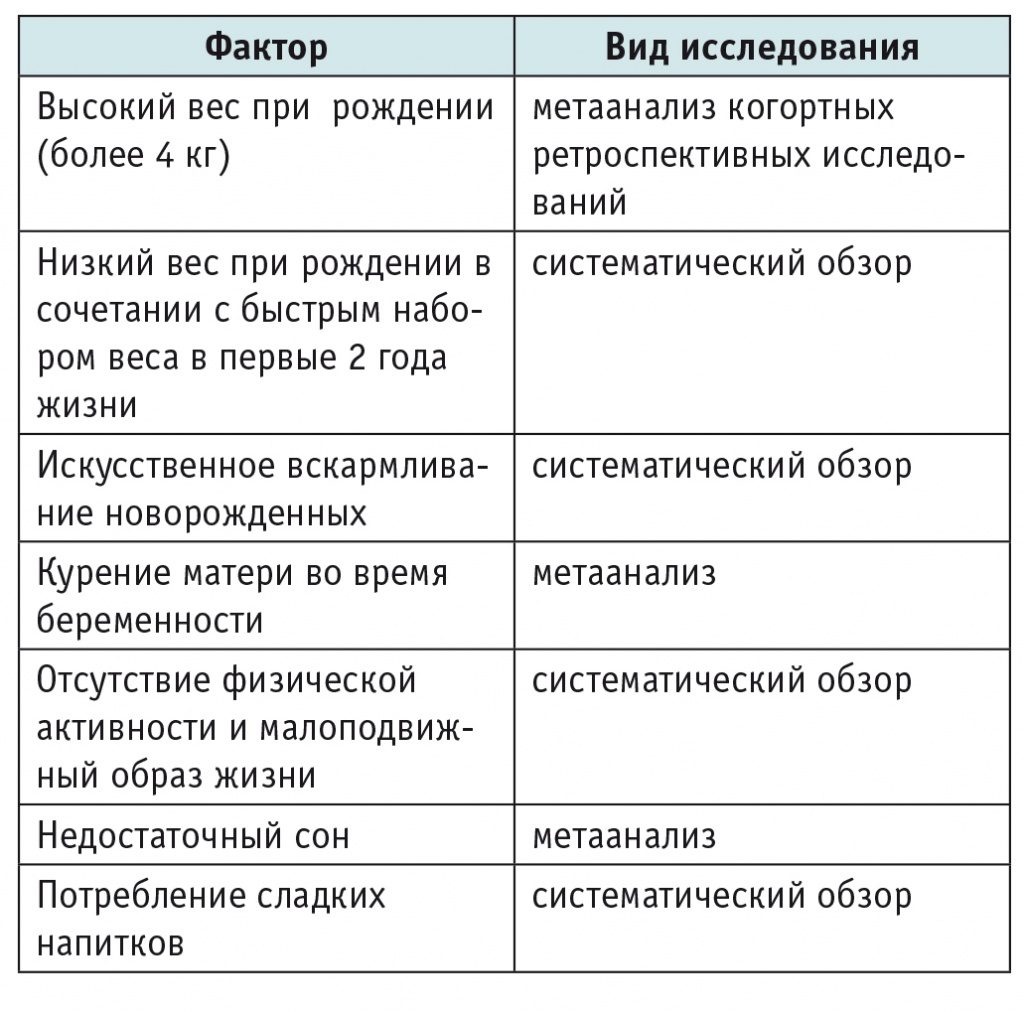
Факторами внешней среды, предупреждающими возникновение ожирения, являются исключительно грудное вскармливание (не менее 12 месяцев) и физическая активность ребенка. В статье «Как рано нужно начинать профилактику ожирения?», опубликованной в New England Journal of Medicine, продемонстрировано, что сочетание четырех факторов, а именно курения матери, быстрого набора веса ребенком, недостаточного сна и грудного вскармливания менее 12 месяцев, особенно сильно повышает риск возникновения ожирения у ребенка в возрасте от 7 до 10 лет[19]. Исследования показывают взаимосвязь между продолжительностью сна и инсулинорезистентностью, которая особенно четко прослеживается у наиболее полных детей[17].
Грудное вскармливание не менее 12 месяцев — доказанный фактор защиты от возникновения ожирения. Искусственное вскармливание ребенка и введение твердой пищи ранее 4 месяцев жизни в 6 раз увеличивают риск возникновения избыточной массы тела и ожирения у ребенка в возрасте 3 лет и старше [25].
Высококалорийное питание является ФР возникновения как ожирения, так и СД2. Наиболее серьезные изменения в питании населения в последние десятилетия коснулись потребления сладких напитков. По данным метаанализа, их потребление существенно влияет на прогрессирование эпидемии ожирения среди взрослых и детей [32]. За последние 10 лет потребление сладких газированных напитков выросло на 118%, а потребление молока снизилось на 23%[14].
В отношении физической активности в настоящее время приняты два критерия: малоподвижный образ жизни (sedentary behavior) и физические упражнения. Нежелательным является как малоподвижный образ жизни, так и отсутствие физических упражнений. И дети, которые проводят много времени за компьютером или просмотром телевизионных программ, и дети, не посещающие занятий по физкультуре в школах, имеют больший вес по сравнению с более активными сверстниками.
Обобщение результатов исследований относительно питания позволило сделать следующие выводы [41]:
- существуют убедительные данные о снижении риска ожирения у взрослых при значительном употреблении в пищу полисахаридов (non-starch polysaccharides) и пищевых диетических волокон, которые содержатся в злаках (грубого помола), овощах и фруктах. Пищевые предпочтения детей в значительной степени зависят от домашней и школьной обстановки;
- убедительно показано, что повышенное потребление высококалорийной пищи увеличивает риск возникновения избыточной массы тела и ожирения. Возможно, рост потребления такой пищи связан с повсеместной доступностью быстрого питания (фастфуда).
Здоровый рацион у детей в возрасте 5 лет и старше существенно не отличается от рациона взрослых и должен предусматривать:
- употребление в пищу полисахаридов, таких как хлеб из муки грубого помола, макароны, рис и другие злаки;
- употребление большого количества овощей и фруктов (по меньшей мере 5 порций в день);
- ограничение употребления сахара и жиров (жиров должно быть не более 35% от общего калоража, сатурированных жиров — не более 11%);
- ограничение употребления соли (количество соли для детей 11 лет и старше и для взрослых должно составлять менее 6 г в день, для детей 10 лет и младше — от 2 до 5 г в зависимости от возраста);
- сокращение употребления продуктов и напитков с большим содержанием сахара и соли;
- ежедневный завтрак;
- отказ от жареных продуктов.
Для профилактики ожирения у школьников и лиц более старшего возраста обычно рекомендуют ежедневные умеренные физические нагрузки в течение 45–60 минут, а для снижения веса — 60–90 минут.
К нагрузкам средней интенсивности относятся быстрая ходьба, велосипедные прогулки, умеренное плавание, подъем по лестнице, работа в саду, уборка дома, гимнастика, непрофессиональное занятие настольным теннисом, бадминтоном и др. В период активного роста для детей по меньшей мере дважды в неделю необходимы физические упражнения, позволяющие укрепить костную массу, увеличить силу и гибкость мышц[8].
Все вышеперечисленные меры в отношении питания и физической активности одинаково эффективны для профилактики как ожирения, так и СД2 [39].
Борьба с ожирением должна проводиться на индивидуальном и популяционном уровнях. Общепризнанно, что профилактика ожирения более эффективна и экономически обоснованна по сравнению с лечением [47]. Важно, чтобы дети участвовали в профилактических мероприятиях с самого раннего возраста. Внедрение комплексного подхода в борьбе с ожирением в США впервые за последние десятилетия позволило стабилизовать распространенность ожирения среди детей [36].
ЗАКЛЮЧЕНИЕ
Системе здравоохранения принадлежит решающая роль в борьбе с ожирением — этой глобальной угрозой человечеству. Консультирование по профилактике ожирения должно входить в функциональные обязанности медицинских работников, оказывающих как первичную медико-санитарную, так и специализированную медицинскую помощь. Врачи и медицинские сестры должны правильно оценивать развитие ребенка и антропометрические показатели в динамике и способствовать:
- поддержке исключительно грудного вскармливания новорожденных;
- отказу от курения в семье;
- увеличению физической активности детей в школе и дома;
- правильному питанию и достаточному сну детей.
В рамках благотворительной программы «Альфа-Эндо» планируются усиление роли и улучшение подготовки специалистов здравоохранения в области профилактики, диагностики и консультирования по вопросам ожирения на основе рекомендаций Всемироной организации здравоохранения.








