Цель исследования: определение роли клинических, социально-психологических, возрастных и бытовых факторов в формировании ситуации одинокого проживания психически больных позднего возраста.
МАТЕРИАЛЫ И МЕТОДЫ
Обследованы 235 одиноко проживающих больных в возрасте 60 лет и старше, наблюдаемых в психоневрологическом диспансере: все пациенты одного из геронтопсихиатрических участков (165 человек) и двух обычных участков (70 человек), зарегистрированные на определенную календарную дату. Среди больных преобладали женщины: 185 (78,7%) женщин и 50 (21,3%) мужчин. На момент исследования возраст пациентов варьировал от 60 до 86 лет, средний возраст — 67 ± 1,8 года. Продолжительность одинокого проживания составляла от 1 года до 38 лет (средняя — 14,6 ± 1,8 года). Возраст начала заболевания колебался от 22 до 73 лет. В молодом и зрелом возрасте, то есть до 45 лет, и в позднем возрасте — 45 лет и старше — заболело практически одинаковое количество пациентов (50,6% и 49,4% соответственно). Длительность заболевания составила от 1 года до 43 лет (в среднем 19,7 ± 1,9 года).
Использовали клинический и социально-психологический методы. Синдромальную оценку больных проводили с учетом критериев «Глоссария психопатологических синдромов для клинической оценки больных психозами позднего возраста» [17]. Нозологическую форму заболеваний определяли по критериям МКБ-10 [13]. Приведенные выше данные получены путем анализа медицинской документации (историй болезни и амбулаторных карт), опроса пациента и наблюдения за ним, опроса родственников и лечащего врача диспансера.
Преобладали больные шизофренией (F20 + F25 — 42,1%), почти в 2 раза реже встречались пациенты с сосудистыми заболеваниями головного мозга (F01, F06, F07 — 24,3%), третье и четвертое места занимали пациенты с экзогенно-органическими (F06, F07 — 12,8%) и эндогенными аффективными заболеваниями (F31, F33 — 11,5%). Зарегистрировано значительно меньшее число больных эпилепсией (G40, F06, F07 — 4,2%), эндогенно-органическими (атрофическими) заболеваниями (F00, F02 — 2,1%), психогениями в форме невротического (депрессивного и истерического) развития личности (F34.1, F44.7 — 2,1%) и инволюционным параноидом (F22.8 — 0,9%). Чаще всего в клинической картине ведущими были бредовые и галлюцинаторно-бредовые синдромы (26,4%), на втором и третьем местах по частоте располагались психопатоподобные (16,6%) и депрессивные (15,7%), далее в порядке убывания следовали психоорганические (13,6%), апатоабулические (11,9%), невротические и неврозоподобные (9,8%) синдромы, а также деменции (6%).
Поскольку для социальной адаптации больных преклонного возраста важно соматическое состояние [16], то мы исследовали его с помощью шкалы оценок, заимствованной из работы Ю. М. Данилова [4], который выделял три уровня: высокий — компенсация и субкомпенсация, средний — умеренно выраженная декомпенсация и низкий — выраженная и тяжелая декомпенсация. У половины больных наблюдали умеренно выраженную декомпенсацию (49,4%), реже отмечали компенсацию и субкомпенсацию (28,9%), а также выраженную и тяжелую декомпенсацию (21,7%).
Социально-психологическим методом (с помощью анкетирования, интервьюирования больного, родственников, соседей, лечащего врача диспансера по специально разработанной программе) выясняли историю семьи, определяли взаимоотношения больных с членами собственной и генеалогической семьи [9], факторы, способствующие распаду или отсутствию собственной семьи.
Статистическую обработку данных выполняли с помощью компьютерной программы Statistica 6.1. Применяли методы параметрической статистики (критерий Стьюдента).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Для понимания влияния одинокого проживания на состояние пациентов и их адаптацию в обществе важно установить, была ли собственная семья (супруг/супруга, дети) у больного в прошлом или нет. Естественно предположить, что люди, имевшие собственную семью и утратившие ее, особенно в позднем возрасте, тяжелее переживают сложившееся положение и труднее адаптируются к нему, чем больные, не создавшие собственной семьи. Исходя из этого, всех участников разделили на две группы. В первую группу вошли пациенты, состоявшие в браке и в большинстве случаев имевшие детей. Они стали одинокими в результате утраты собственной семьи. Вторая группа включала больных, которые никогда не вступали в брак. Их одинокое проживание было обусловлено отсутствием собственной семьи. Первая группа (n = 171, 72,8%) была в 2,7 раза больше второй (n = 64, 27,2%), p < 0,001. В обеих группах преобладали женщины: в первой — 138 (80,7%), во второй — 47 (73,4%) пациенток.
Сопоставление групп по возрасту (табл. 1) показало превалирование во второй группе больных старшего возраста. Средний возраст участников первой группы составил 66 ± 3,8 года, второй — 75,7 ± 2,1 года (р < 0,05). Возможно, это связано с тем, что в возрасте старше 70 лет у больных, имевших собственную семью, чаще, чем у пациентов, не имевших ее, ухудшается психическое и физическое состояние, и в связи с нарастающей беспомощностью некоторых пациентов забирают к себе дети или их направляют в интернат. Это косвенно подтверждает предположение о том, что одинокое проживание в результате отсутствия собственной семьи менее вредит здоровью больных, и они лучше адаптируются к одинокому образу жизни по сравнению с больными, состоявшими в браке. Не последнюю роль играет и более ранний возраст начала одинокого проживания во второй группе. Средний возраст пациентов этой группы на момент начала одинокого проживания (38 ± 1,7 года) был в 1,6 раза меньше, чем у больных первой группы (60 ± 1,9 года), р < 0,01. Возраст наступления одинокого проживания в определенной степени связан с возрастом начала болезни. Во второй группе средний возраст больных к началу заболевания (31 ± 2,1 года) был в 1,5 раза меньше, чем в первой (46 ± 2,9 года), р < 0,05.
Таблица 1
Распределение одиноких больных обеих групп по возрасту на момент исследования, n (%)
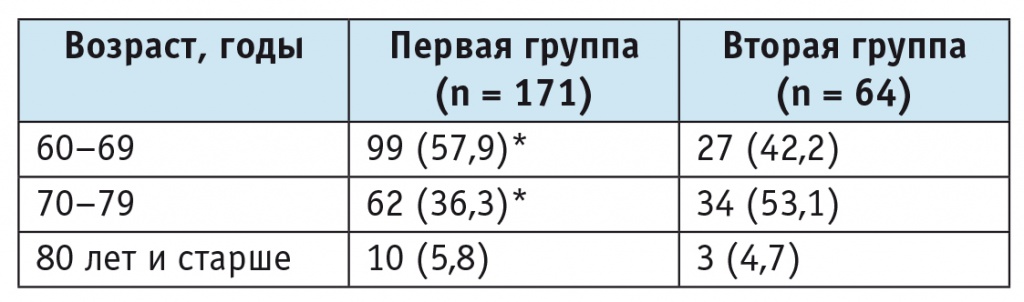
* Отличие от второй группы статистически значимо (p < 0,05).
Различие в возрасте на момент начала болезни в значительной мере обусловлено особенностями нозологической структуры заболеваний в группах (табл. 2).
Таблица 2
Распределение одиноких больных обеих групп по нозологическим формам на момент исследования, n (%)
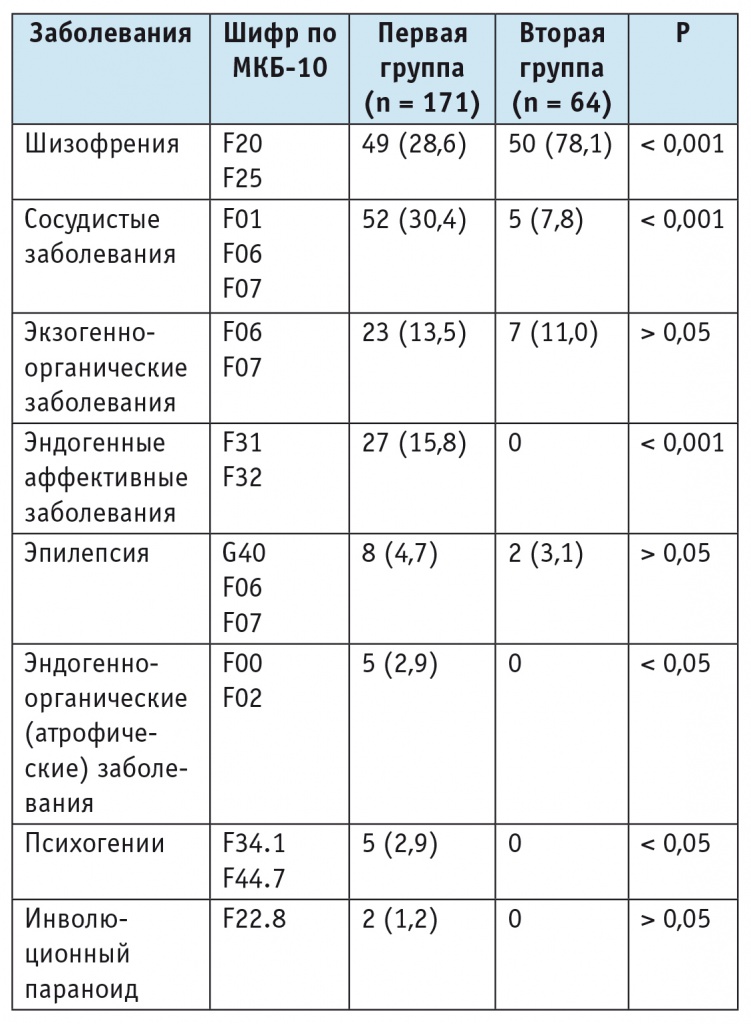
Вторая группа была гомогенной по составу заболеваний и включала только половину расстройств, наблюдаемых у данного контингента больных. При этом заметно преобладали больные шизофренией, на долю которых приходилось почти 4/5 всех пациентов. Оставшуюся часть составили больные с экзогенно-органическими поражениями, сосудистыми заболеваниями головного мозга и эпилепсией.
Сравнительный анализ групп по синдромальному составу (табл. 3) также показал существенные отличия.
Таблица 3
Распределение одиноких больных обеих групп по синдромам на момент исследования, n (%)
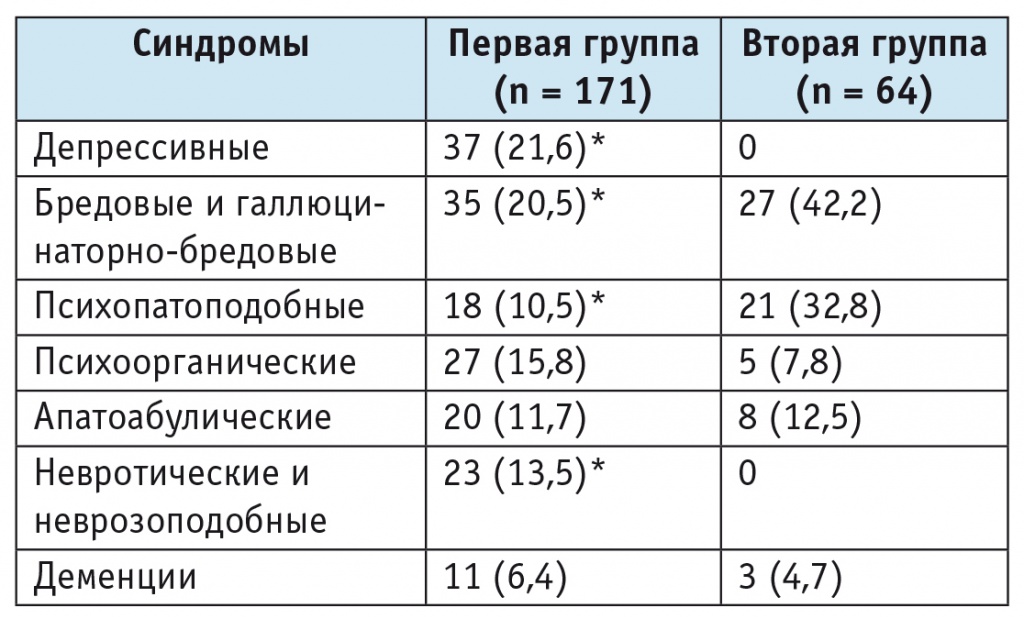
* Отличие от второй группы статистически значимо (p < 0,001).
Первая группа была более гетерогенной, в ней были представлены все синдромы, наблюдаемые у данного контингента больных, которые распределялись относительно равномерно. Преобладали депрессивные и параноидные синдромы, реже встречались психоорганические, невротические и неврозоподобные, апатоабулические, психопатоподобные синдромы и деменции. Вторая группа была более гомогенной: депрессивные, невротические и неврозоподобные состояния отсутствовали, около половины составляли больные с параноидными расстройствами, треть — с психопатоподобными синдромами, значительно реже наблюдали апатоабулические, психоорганические синдромы и деменции. В первой группе статистически значимо чаще встречались депрессивные, невротические и неврозоподобные расстройства; во второй — параноидные и психопатоподобные.
Таким образом, группа больных, состоявших в браке, была более многочисленной и молодой, в ней шире спектр нозологических форм и синдромальных проявлений. Проведенный анализ дает общее представление о возникновении ситуации одинокого проживания и раскрывает лишь отдельные его пути (в частности, шизофрения, начавшаяся в молодом и среднем возрасте, протекающая с параноидными и психопатоподобными проявлениями, препятствует вступлению в брак).
Для более глубокого понимания формирования ситуации одинокого проживания мы попытались выяснить ее конкретные причины в каждой группе. Исследование факторов, способствующих распаду семьи и одинокому проживанию, позволило выделить в первой группе две примерно равные подгруппы больных. В первой подгруппе основной предпосылкой одинокого проживания были психические расстройства (n = 76). Во второй подгруппе эту роль в большинстве случаев (у 95 человек) играли специфические для позднего возраста события, социально-психологические факторы в сочетании с субклиническими проявлениями, а также бытовые проблемы.
В первой подгруппе с разрушением семьи наиболее часто был связан параноидный синдром (26 человек — 11,1%; различие между синдромами не достигает статистической значимости (p > 0,05), поэтому можно говорить только о тенденции). Выделены две его разновидности: бред ревности (11 случаев — 4,7%) и «параноид жилья» (15 случаев — 6,4%) [11]. Затем в порядке убывания следовали психопатоподобные (15 пациентов — 6,4%), психоорганические (12 случаев — 5,1%), апатоабулические (10 больных — 4,3%), депрессивные расстройства (9 случаев — 3,8%) и деменции (4 пациента — 1,7%). (Механизм распада семьи вследствие психопатологических нарушений описан нами ранее [7].)
Во второй подгруппе причинами утраты семьи чаще служили возрастные события (58 человек — 24,7%): смерть супруга (41 случай — 17,5%) и отделение взрослых детей от родителей (17 случаев — 7,2%). Реже аналогичную роль играли социально-психологические факторы в сочетании с субклиническими нарушениями (34 пациента — 14,4%, p < 0,01): конфликты больных с родственниками из-за борьбы за лидерство; с новыми членами семьи — зятьями и невестками, даже если они не претендовали на лидерство; коллизии вследствие «давления» на больного членов семьи из-за гипогнозии или анозогнозии болезненных проявлений (17 случаев — 7,2%; во всех семьях были родственники с невротическими и психопатическими расстройствами); развод пациентов из-за пьянства супругов (17 случаев — 7,2%). Реже всего больные отказывались от совместного проживания с детьми из-за плохих жилищно-бытовых условий (3 пациента — 1,3%, p < 0,001).
Исследование факторов, препятствующих созданию семьи, позволило выделить во второй группе (64 больных) также две практически равные подгруппы. В первой подгруппе (28 человек — 11,9%) созданию семьи в основном препятствовали клинические факторы: простая и параноидная шизофрения, начавшаяся в молодом и среднем возрасте. Во второй подгруппе (36 больных — 15,3%) обнаружено сочетание субклинических нарушений с социально-психологическими факторами: взаимодействие расстройств личности (шизоидных, психастенических, астенических, эпилептоидных) и дисгармоничных отношений («гиперопека», «симбиотические», «эмоциональное отчуждение», «взаимные диссоциации») [14] в генеалогических семьях в преморбиде (более подробно механизмы, препятствующие созданию семьи у этих больных, описаны нами ранее [7]).
ЗАКЛЮЧЕНИЕ
Ведущими факторами, опосредующими одинокое проживание психически больных позднего возраста, являются клинические (104 случая — 44,3%; различие с другими предпосылками одинокого проживания больных статистически значимо, p < 0,001). Наряду с ними важную и примерно одинаковую роль играют сочетание социально-психологических проблем с субклиническими нарушениями (70 случаев — 29,7%) и события, связанные с поздним возрастом (58 человек — 24,7%; различие между этими двумя моментами не достигает статистической значимости, p > 0,05). Наименьшее значение имеют плохие бытовые условия (3 пациента — 1,3%; различие с другими факторами статистически значимо, p < 0,001).
Полученные данные свидетельствуют о необходимости комплексного дифференцированного подхода к разработке программы по профилактике социальной дезадаптации и реабилитации одиноких психически больных позднего возраста.







