Широкая распространенность метаболического синдрома (МС) является серьезной медико-социальной проблемой в настоящее время в связи с неуклонным ростом распространенности ожирения среди населения, влиянием МС на кардиоваскулярные факторы риска и риск развития сахарного диабета (СД) 2 типа, а также с высокой частотой инвалидизации и преждевременной смерти при МС [1, 2]. В 2013 г. от сердечно-сосудистых заболеваний (ССЗ) умерло 17,3 млн человек во всем мире. К 2030 г. прогнозируется рост числа смертельных исходов ССЗ до 23,6 млн в год [3].
Международная федерация диабета в 2005 г. определила два причинно-значимых фактора развития МС: инсулинорезистентность (ИР) и абдоминальное ожирение. У женщин в перименопаузе (ПМ), помимо избыточного калорийного питания и гиподинамии, неизбежным дополнительным фактором формирования абдоминального ожирения и последующей ИР становится эстрогенодефицит, который способствует перераспределению жира в верхнюю половину туловища, особенно в висцеральное депо. Показано, что висцеральный жир, обладающий высокой чувствительностью к липолитическому действию катехоламинов, высвобождает большое количество свободных жирных кислот, которые по воротной вене достигают паренхимы печени с формированием ее жировой дистрофии [4]. Свободные жирные кислоты являются субстратом для формирования атерогенных фракций холестерина (Хс), конкурируют с инсулином за связь с рецепторами на поверхности гепатоцита и приводят к усилению ИР на печеночном уровне. Поэтому сегодня жировая болезнь печени (ЖБП) рассматривается в рамках синдрома ИР [5] и ее наличие у пациентов с ИР оценивается фактор, повышающий риск развития ССЗ и СД 2 типа [6]. Формирование ЖБП при абдоминальном ожирении у женщин в ПМ — это всего лишь вопрос времени.
В последние годы огромный интерес вызывает изучение влияния толщины эпикардиального жира (ТЭЖ) на кардиометаболические процессы в организме. По мнению ряда авторов, ТЭЖ более 5 мм ассоциируется с ИР и ростом риска сердечно-сосудистых катастроф [7]. Это связано с тем, что эпикардиальный жир по типу адипоцитов относится к висцеральному, обладает эндокринной активностью, участвует в формировании ИР, дислипопротеинемии [8]. Определение ТЭЖ у женщин в ПМ перспективно для своевременного выявления у них риска развития кардиометаболических нарушений.
Обязательным критерием МС у женщин служит окружность талии (ОТ) более 80 см — критерий EGIR (англ. European Group for the Study of Insulin Resistance) и Российского МС III («Проект рекомендаций экспертов Российского кардиологического общества по диагностике и лечению метаболического синдрома, III пересмотр, 2013 г.»). Измерение ОТ не позволяет оценить вероятность наличия ЖБП, величина ОТ не отражает ТЭЖ. У некоторых людей с абдоминальным ожирением кардиометаболические изменения отсутствуют, для определения этой группы пациентов предложен термин «метаболически здоровое ожирение» [9]. Поэтому особый интерес представляет изучение наличия и выраженности кардиометаболических процессов у женщин в начальный период эстрогенодефицита при формировании абдоминального ожирения, особенно во взаимосвязи с наличием ЖБП и величиной ТЭЖ.
Достоверным, неинвазивным и относительно безопасным методом диагностирования жира в паренхиме печени и определения ТЭЖ является МРТ. МРТ служит альтернативой биопсии, имеющей множество противопоказаний и постпункционных осложнений, и позволяет диагностировать стеатоз уже при 3%-м содержании жира в печени [10]. Определение наличия ЖБП и величины ТЭЖ методом МРТ во взаимосвязи с оценкой критериев МС позволит изучить особенности течения МС у женщин в ПМ и разработать эффективные методы профилактики и лечения кардиометаболических процессов до момента развития клинически значимых событий.
Цель исследования: изучение критериев метаболического синдрома и толщины эпикардиального жира при наличии жировой болезни печени у женщин в перименопаузе.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводилось в течение 2017 г. на базе Томской областной клинической больницы (главный врач — врач высшей категории Лукашов М.А.).
Обследованы 69 женщин периода ПМ. Пациентки с ОТ более 80 см (n = 59) были разделены на группы сравнения исходя из наличия или отсутствия у них ЖБП: в первую группу вошли 25 женщин с ОТ более 80 см и ЖБП, во вторую — 34 женщины с ОТ более 80 см без ЖБП. Третью (контрольную) группу составили 10 женщин с ОТ ≤ 80 см, не страдавших ЖБП.
Критерии включения в исследование: возраст пациенток от 48 до 53 лет; отсутствие регулярных менструаций в течение последних двух лет или полное прекращение менструаций (не более двух лет от момента последней менструации); нормальные (референсные) значения эстрадиола в крови или снижение его уровня ниже 73 пмоль/л; повышение концентрации фолликулостимулирующего гормона более 19,3 мЕд/л.
Критерии исключения: отсутствие самостоятельной менструации более двух лет; злоупотребление алкоголем; курение; заболевания щитовидной железы; семейный анамнез, отягощенный по ранним сердечно-сосудистым осложнениям; наличие ишемической болезни сердца и СД 2 типа; артериальная гипертензия, диагностированная до периода ПМ; поражение печени вирусного, аутоиммунного происхождения; полипрагмазия.
Все женщины подписывали информированное согласие на участие в исследовании. Протокол исследования был одобрен локальным этическим комитетом Сибирского государственного медицинского университета.
У всех женщин проводили антропометрические измерения: определение роста (см) и веса (кг), измерение ОТ (см) по точке, соответствующей середине расстояния между вершиной гребня подвздошной кости и нижним боковым краем ребер, и расчет ИМТ по формуле:
вес (кг)/рост (м)2.
Для изучения критериев МС у исследуемой группы женщин применяли рекомендации Российского МС III. Основным критерием МС у женщин в ПМ являлась ОТ более 80 см.
Дополнительные критерии:
-
артериальная гипертензия (АД ≥ 140/90 мм рт. ст.);
-
триглицериды ≥ 1,7 ммоль/л;
-
Хс ЛПВП менее 1,2 ммоль/л;
-
Хс ЛПНП более 3,0 ммоль/л;
-
гипергликемия натощак (глюкоза в плазме крови натощак ≥ 6,1 ммоль/л).
Оценку артериальной гипертензии проводили с помощью данных объективного статуса и собранного анамнеза, за основу брали зафиксированные максимальные значения САД и ДАД.
Для выявления синдрома ИР исследовали уровни инсулина и гликированного гемоглобина в крови натощак, рассчитывали индекс HOMA по формуле:
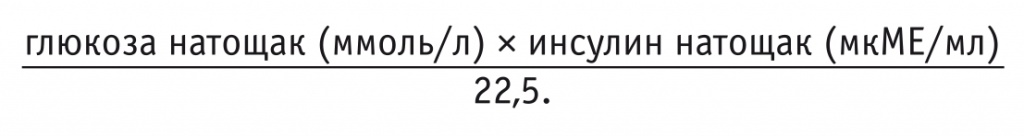
Наличие ЖБП и ТЭЖ определяли посредством МРТ органов брюшной полости и органов средостения на аппарате Magnetom Symphony 1.5 Тесла (Siemens, Германия) с использованием поверхностной катушки Body Array Coil (Siemens, Германия), получением импульсных последовательностей Т2-, Т1-ВИ, выполнением протоколов Т1 Dual-Echo MRI. Жировой гепатоз диагностировали с применением диффузионно-взвешенных магнитно-резонансных изображений и коэффициента кажущейся диффузии (англ. apparent diffusion coefficient, ADC). Карты ADC формировались автоматически с помощью программных областей МРТ (области интереса — англ. regions of interest, ROI) диаметром приблизительно 1–1,5 см и располагались в четырех местах в печени с оценкой значения b в отдельности и в совокупности. ADC измерялись в латеральном и медиальном сегментах левой доли и переднем и заднем сегментах правой доли, исключая места расположения желчного пузыря и сосудистой сети печени. Конечный ADC был средним из четырех ROI [11].
Статистическая обработка результатов исследования проведена при помощи пакета программ IBM SPSS Statistics 23. Количественные данные, не согласующиеся с нормальным распределением, представлены медианой (Me) и межквартильным размахом [Q1–Q3]. При межгрупповом сравнении трех независимых выборок количественных показателей использовали критерий Краскела — Уоллиса, при внутригрупповом сравнении двух независимых выборок — непараметрический U-критерий Манна — Уитни с поправкой Бонферрони. Результаты считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
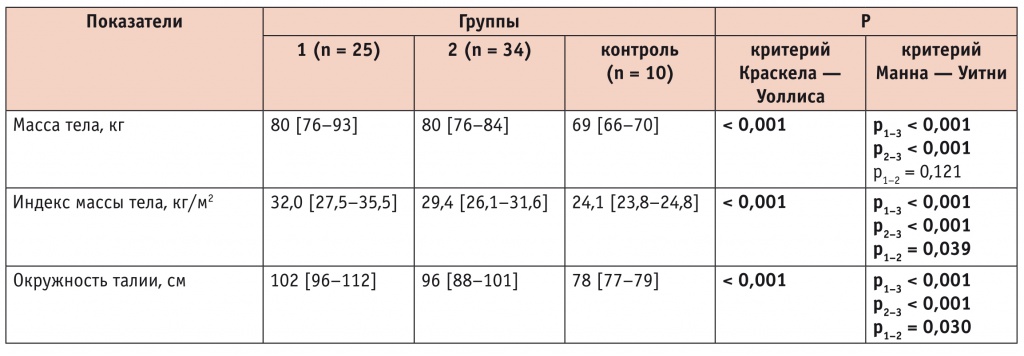
Как видно из таблицы 1, у женщин с ОТ более 80 см и ЖБП (первая группа) показатель массы тела приближен к медианному значению такового у пациенток с ОТ более 80 см без ЖБП (вторая группа) (р > 0,05).
Таблица 1
Антропометрические показатели, Me [Q1–Q3]
Примечание. В таблицах 1–4: группа 1 — женщины с окружностью талии (ОТ) более 80 см и жировой болезнью печени (ЖБП); группа 2 — женщины с ОТ более 80 см без ЖБП; контроль — женщины с ОТ ≤ 80 см без ЖБП.
По данным литературы, в ПМ частота встречаемости ССЗ возрастает по мере увеличения ИМТ: ИМТ 25,0–29,9 кг/м2 — 24,0%; ИМТ 30,0–34,9 кг/м2 — 44,4% [1]. В нашем исследовании в первой группе ИМТ составил 32,0 [27,5–35,5] кг/м2, что было статистически выше, чем во второй группе (р < 0,05), и, согласно приведенным данным, соответствовало частоте встречаемости ССЗ 44,4%. У женщин с ОТ ≤ 80 см без ЖБП (контрольная группа) ИМТ находился в пределах нормы (см. табл. 1).
Таблица 2
Показатели сердечно-сосудистой системы, Me [Q1–Q3]
Примечание. ДАД — диастолическое артериальное давление; САД — систолическое артериальное давление; Хс ЛПВП — холестерин липопротеидов высокой плотности; Хс ЛПНП — холестерин липопротеидов низкой плотности.
ОТ пропорционально уменьшалась от первой группы женщин ко второй и контрольной группам (в обоих случаях изменения были статистически значимыми: p < 0,05 и p < 0,001 соответственно) (см. табл. 1).
Из оценки антропометрических показателей следует, что при сходных значениях массы тела в группах сравнения у женщин с ЖБП наблюдалось статистически значимое увеличение ИМТ и ОТ.
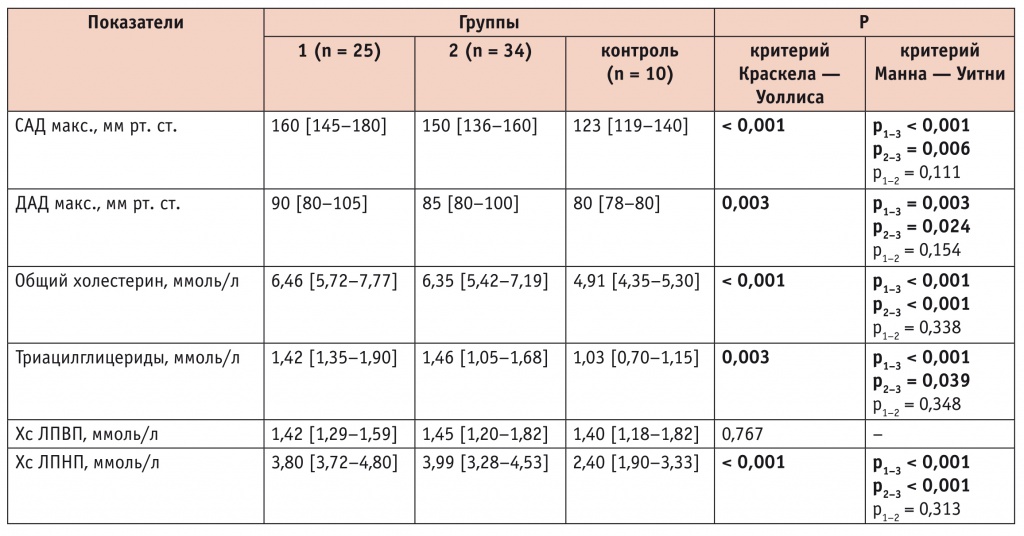
На сегодняшний день доказано, что существует взаимосвязь между артериальной гипертензией и стеатозом печени [6]. ЖБП также независимо ассоциирована с повышением САД [6]. В нашем исследовании уровни САД в обеих группах женщин с ОТ более 80 см были выше нормальных значений и статистически значимо превышали контрольные показатели (р1–3 < 0,001; p2–3 < 0,01). Различие по уровню САД между исследуемыми группами не выявлено (p > 0,05) (табл. 2).
J. Jensen и соавт. утверждают, что через 6 месяцев после прекращения менструации наблюдаются нарушения в липидном спектре в виде повышения уровней общего Хс и Хс ЛПНП [12]. В нашем исследовании значения данных показателей в первой и второй группах женщин тоже превышали рекомендуемые пределы для взрослых (общий Хс — 3,63–5,2 ммоль/л, Хс ЛПНП < 3,4 ммоль/л) и были статистически выше, чем в группе контроля (во всех случаях p < 0,001) (см. табл. 2).
Уровень триацилглицеридов в исследуемых группах не превышал нормальных значений (0,5–2,1 ммоль/л). Статистически значимых различий между пациентками первой и второй групп не наблюдалось (p > 0,05). Превышение контрольного уровня выявлено в группе женщин с ОТ более 80 см и ЖБП (р < 0,001) и в группе женщин с ОТ более 80 см без ЖБП (р < 0,05) (см. табл. 2).
Статистически значимых различий между группами исследования по показателям липидного спектра не обнаружено. У женщин в ПМ величина ОТ более 80 см как при наличии ЖБП, так и без нее имеет взаимосвязь с повышением САД и нарушениями в липидном обмене. Поэтому всем женщинам в ПМ с ОТ более 80 см важно измерять АД и периодически проводить оценку липидного спектра крови с целью диагностирования артериальной гипертензии и доклинического выявления дислипопротеинемии, а также для своевременного назначения профилактических (диета) и, при необходимости, лечебных мероприятий.
В настоящее время появилось много доказательств того, что ЖБП предшествует развитию СД 2 типа. Опубликованный анализ, посвященный многонациональному изучению атеросклероза, включивший более 3000 американцев, не страдающих СД, подтвердил, что ЖБП независимо ассоциируется с двукратно повышенным риском формирования СД 2 типа. Сегодня ЖБП рассматривается как ранний предиктор и решающий фактор развития диабета [13]. В нашем исследовании также подтверждена взаимосвязь выраженности углеводных нарушений с наличием ЖБП у женщин в ПМ. В группе женщин с ОТ более 80 см и ЖБП наблюдались превышение нормальных величин и самые высокие показатели по гликированному гемоглобину, инсулину, индексу HOMA: различия с группами женщин с ТО более 80 см без ЖБП и с ТО ≤ 80 см без ЖБП статистически значимы (p < 0,01–0,001 и p < 0,001 соответственно) (табл. 3).
Таблица 3
Показатели углеводного обмена, Me [Q1–Q3]
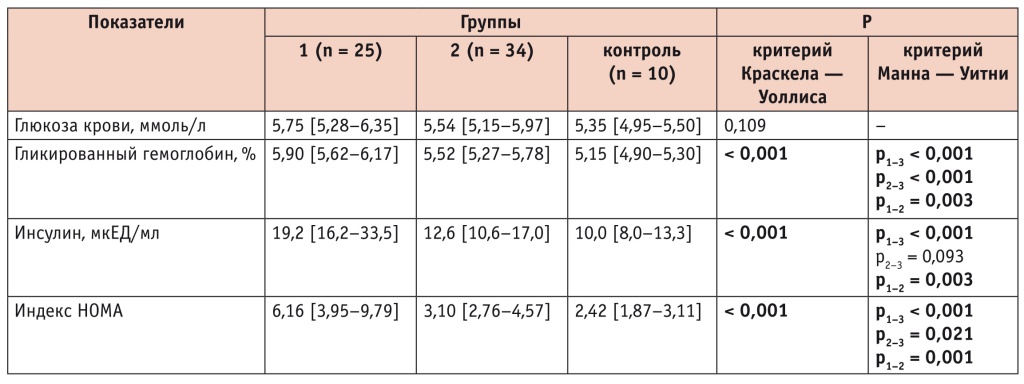
По данным исследования E. Selvin и соавт. с участием лиц среднего возраста из четырех регионов США (n = 11 092), при уровне гликированного гемоглобина в диапазонах 5–5,5%, 5,5–6% и 6–6,5% риск развития СД в течение ближайших 15 лет возрастает с 12% до 21% и 44% соответственно [14]. В нашем исследовании у женщин с ОТ более 80 см и ЖБП значения гликированного гемоглобина составили 5,90 [5,62; 6,17]%, что согласно приведенным данным соответствует 21–44%-му риску развития СД в течение ближайших 15 лет, тогда как в группе контроля этот риск находился на уровне 12% (гликированный гемоглобин — 5,15 [4,9–5,3]%) (см. табл. 3).
Таким образом, ЖБП определяет выраженность углеводных нарушений у женщин в ПМ. Поэтому всем женщинам данного периода при наличии ЖБП важно определять уровень глюкозы натощак, а при нормальных ее значениях в крови оценивать показатели инсулина и гликированного гемоглобина.
По данным литературы, имеется взаимосвязь ТЭЖ со стеатозом печени: в исследовании G. Iacobellis и соавт. ТЭЖ у пациентов с тяжелым стеатозом составила 9,7 ± 0,2 мм, с умеренным стеатозом — 8,0 ± 0,7 мм [15]. Нами не проводилась оценка ЖБП по степени тяжести стеатоза, однако показано, что наличие ЖБП у пациенток с ОТ более 80 см связано с увеличением ТЭЖ с 0,3 до 0,5 см (p < 0,001) (табл. 4). По мнению ряда авторов, это ассоциируется с ИР и ростом риска сердечно-сосудистых катастроф [7].
Таблица 4
Толщина эпикардиального жира, Me [Q1–Q3]

Выводы
1. Особенностью МС у женщин в ПМ при наличии ЖБП являются статистически значимо более выраженные нарушения показателей углеводного обмена (инсулина и гликированного гемоглобина).
2. Наличие ЖБП у женщин с ОТ более 80 см сочетается с увеличением ТЭЖ до значений, которые, по мнению ряда авторов, служат маркером сердечно-сосудистых осложнений.
3. При одинаковой массе тела у женщин в перименопаузе показатель ОТ выше при наличии ЖБП.
4. ОТ более 80 см у женщин в ПМ сочетается с превышением нормальных (референсных) значений САД, общего Хс, Хс ЛПНП.
ЗАКЛЮЧЕНИЕ
Полученные результаты свидетельствуют о важности оценки критериев метаболического синдрома, диагностирования и лечения жировой болезни печени, определения толщины эпикардиального жира у женщин в перименопаузе с целью своевременного выявления кардиометаболических нарушений и их коррекции до момента развития клинически значимых событий.







