Так, например, в структуре причин младенческой смерти в РостовенаДону в 2016 г. врожденные пороки развития занимают второе место, их доля — 19,1%. И хотя показатель младенческой смертности в городе демонстрирует устойчивую тенденцию к снижению за последние годы (по данным Управления здравоохранения РостованаДону, он составлял 7,9‰ в 2013 г., 7,0‰ в 2014 г., 5,7‰ в 2015 г. и 4,8‰ в 2016 г.), совершенствование методов пренатальной диагностики, внедрение современных перинатальных технологий являются одним из главных резервов снижения младенческой смертности в долгосрочной перспективе.
Решающая роль в предотвращении рождения детей с аномалиями развития принадлежит пренатальной диагностике, а конкретно — скрининговым программам, лежащим в ее основе и позволяющим выделять группу высокого риска по возникновению хромосомных аберраций плода для проведения в этой группе инвазивных процедур с целью определения кариотипа и оптимальной тактики ведения беременности для предупреждения рождения детей с тяжелыми инвалидизирующими заболеваниями.
В настоящее время в мировой практике широкое распространение получил скрининг хромосомных аномалий плода, основанный на ультразвуковой оценке в I триместре беременности толщины воротникового пространства, а также дополнительных маркеров (таких как носовая кость, пульсационный индекс в венозном протоке и наличие или отсутствие регургитации на трикуспидальном клапане), в комбинации с измерением концентраций РАРРА и свободной βсубъединицы ХГЧ в сыворотке крови матери.
«Золотой стандарт» данного вида обследования с 2010 г. введен в большинстве регионов РФ в рамках национального проекта «Пренатальная (дородовая) диагностика нарушений развития ребенка» [5]. Потенциально такой скрининг может работать с частотой обнаружения до 90% при ложноположительных результатах 5% [4, 6, 7].
Недавние исследования показали, что этот ставший уже традиционным скрининг можно значительно улучшить за счет включения в алгоритм обследования инновационной технологии — неинвазивного пренатального теста (НИПТ), или определения свободной ДНК плода в плазме крови беременной. Клинические валидационные исследования по использованию НИПТ, включенные в метаанализы 2014–2016 гг., свидетельствуют, что частота обнаружения для трисомий по 21, 18 и 13 хромосомам составляет 99,7%, 98,2% и 99% ретроспективно при суммарных ложноположительных результатах 0,13% [8, 9].
Благодаря этим результатам в мировой медицине появилось обоснование целесообразности внедрения НИПТ в клиническую практику. Его использование позволяет добиться очень высокой частоты обнаружения трех основных трисомий: по 21, 18 и 13 хромосомам, а также уменьшения числа инвазивных процедур за счет значительного снижения количества пациенток, которые будут попадать в группу высокого риска, имея при этом нормальный кариотип плода.
На сегодняшний день в литературе описаны несколько стратегий его применения. Одна стратегия связана с использованием НИПТ в качестве скринингового теста первой линии до проведения детального УЗИ в I триместре беременности. Вторая стратегия основывается на проведении комбинированного традиционного скрининга в 11–13 + 6 недель беременности и формировании по результатам обследования групп высокого, среднего и низкого риска и определении свободной ДНК плода у пациенток со средним риском [10]. Однако реализация первой стратегии может стать возможной в реалиях сегодняшнего дня только при условии значительного снижения стоимости НИПТ.
Третья стратегия, получившая широкое распространение именно в нашей стране, заключается в следующем: беременные, попадая в группу высокого риска и будучи информированы врачом, предпочитают проведение данного теста до принятия решения об инвазивном вмешательстве. Подобный подход детерминирован не только медицинскими, но и экономическими предпосылками. Так, в 2014–2016 гг. в Томской области было проведено исследование и рассчитана теоретическая модель внедрения НИПТ в структуру пренатального скрининга в группе беременных высокого риска возникновения хромосомных аномалий у плода в I триместре, которая дала возможность выявить дополнительно до 35% аномалий кариотипа плода. При анализе эффективности затрат для данного сценария определено, что включение НИПТ в существующий традиционный алгоритм обследования позволит минимизировать бюджет региональной системы здравоохранения, снизив расходы на выявление одного случая хромосомной аномалии на 6,7–9,4%, а в 10летней перспективе исследования — сэкономить до 46,21 млн рублей.
Таким образом, в сравнении с текущей клинической практикой применение комбинации НИПТ и следующих за ним инвазивных диагностических процедур является предпочтительной альтернативой, так как позволяет не только повысить эффективность выявления хромосомных аномалий, избежать необоснованных прерываний беременности в результате уменьшения числа инвазивных вмешательств, но и в долгосрочной перспективе — достичь существенной экономии регионального бюджета [1].
На фоне депопуляционных тенденций, сформировавшихся на всей территории Российской Федерации в последние десятилетия, проблема пренатального скрининга приобретает огромное медицинское, экономическое и, главное, социальное значение [4]. Учитывая, что на сегодняшний день усилия акушеровгинекологов, врачейгенетиков, специалистов УЗИ преимущественно сконцентрированы на проблемах пренатальной диагностики в I триместре, значительный интерес представляют экспертные заключения по данному вопросу наших коллег, занятых в консультировании пациенток в I триместре беременности, — врачей различных специальностей. В связи с этим коллективу авторов представилось интересным проанализировать мнение самих беременных женщин по вопросу существующего традиционного скрининга в I триместре беременности, а также возможности внедрения в клиническую практику инновационных технологий (НИПТ), призванных оптимизировать алгоритм обследования беременных женщин.
Цель исследования: изучить отношение беременных женщин и врачей к проблемам пренатальной диагностики, использованию и внедрению в клиническую практику инновационного метода исследования НИПТ.
Материалы и методы
Сотрудниками кафедр акушерства и гинекологии с курсом перинатологии медицинского факультета и акушерства, гинекологии и репродуктивной медицины факультета повышения квалификации медицинских работников Медицинского института ФГАОУ ВО РУДН совместно с Департаментом социологии Финансового университета при Правительстве РФ на базе медицинских учреждений Управления здравоохранения г. РостованаДону и под эгидой Института cтволовых клеток человека (г. Москва) в 2016 г. проведено пилотное социологическое исследование по вопросам пренатальной диагностики аномалий развития плода у беременных женщин.
На первом этапе методом формализованного интервью опрошены 114 врачей, занятых в области пренатальной диагностики. На втором этапе исследования методом раздаточного анкетирования проведен опрос 233 беременных, состоявших на учете в четырех разных муниципальных консультациях и наблюдавшихся в двух частных клиниках РостованаДону, в сроке 7–14 недель в возрасте от 18 до 42 лет до прохождения комбинированного скрининга по выявлению хромосомных аномалий плода в I триместре.
Каждая анкета включала 31 вопрос. Был составлен макет эмпирической базы данных в SPSS Statistics v.20. После внесения результатов опроса в базу были сделаны линейные распределения по всем вопросам инструментария. Ответы на вопросы («переменные») были запрограммированы либо как «любое количество ответов» или «несколько» (например, два или три), либо «только один вариант ответа». Коллектив авторов выявил наиболее значимые эмпирические закономерности. Найденные корреляции позволили нам пояснить эти закономерности и сделать соответствующие выводы.
Выборочную совокупность анализировали по общепринятым социальнодемографическим и медицинским показателям (в том числе по уровню образования, роду деятельности, материальному положению, сроку беременности в неделях, количеству беременностей и др.).
Пропорции выборочных совокупностей пациенток и врачей в должной мере соответствуют характеристикам генеральной совокупности городамиллионника России по исследуемой проблеме, что дает возможность говорить о репрезентативности выборки, а значит, и достоверности полученных результатов.
Врачиэксперты из разных городов Российской Федерации представляли следующие специальности: акушерыгинекологи — 37,72% аудитории, специалисты ультразвуковой пренатальной диагностики — 9,65%, генетики — 37,72%, врачи, занятые в области клиниколабораторной диагностики, — 14,91%. Преимущественно они осуществляют консультирование пациенток в сроке около 12 недель гестации. Только 13,39% опрошенных не взаимодействуют с беременными в I триместре, 44,64% ежемесячно ведут прием 20 женщин на данном сроке беременности; 24,11% — от 21 до 50; 10,71% — от 51 до 100; 5,36% — от 101 до 150, 1,79% — более 150. При этом пациенток группы высокого риска по хромосомным аномалиям в количестве до 10 в месяц консультируют 47,32 % врачей; от 10 до 20 в месяц — 19,64%; от 20 до 50 — 10,71%; более 50 — 1,78% экспертов.
Результаты
Не вызывает удивления тот факт, что, по мнению 88,39% респондентов, использование НИПТ является одним из эффективных инструментов пренатального скрининга на сегодняшний день, однако 11,61% специалистов утверждают, что данных пока не достаточно.
Существенный интерес, на наш взгляд, вызывает ответ коллег на вопрос «Для каких категорий беременных, по Вашему мнению, необходимо использовать неинвазивный пренатальный скрининг?»: 35,24% врачей придерживаются мнения, что НИПТ можно использовать как скрининговый тест первой линии для всех беременных женщин; 40,95% респондентов считают приемлемым определение внеклеточной ДНК плода у всех беременных, попавших в группу среднего риска (более 1 : 1000) по результатам традиционного скрининга. Еще 21,90% также предлагают его к применению в группе с риском 1 : 1000, но кроме тех пациенток, у которых при УЗИ обнаруживают маркеры хромосомных аномалий, полагая, что с данной группой беременных необходимо сразу обсуждать возможность проведения инвазивных диагностических вмешательств для кариотипирования плода. При этом всего лишь 1,91% экспертов полагают, что НИПТ пока преждевременно использовать в клинической практике, что свидетельствует о тождественности российских подходов общепринятым мировым стандартам.
На рынке медицинских услуг на сегодняшний день существует большое количество тестов для определения внеклеточной ДНК плода в крови матери, и порой даже высококвалифицированные профессионалы не знакомы со всем многообразием представленных на территории РФ НИПТ. Например, большинству наших коллег (78,76%) известен «Пренетикс», а «Панорама» знакома 71,68% опрошенных, «Доттест» — 57,52%, «Harmony/Гармония» — 47,79%.
Какие же характеристики тестов являются ключевыми для специалистовэкспертов при выборе НИПТ для рекомендации своим пациенткам? Врачам предлагали оценить каждый из параметров в диапазоне «скорее не важно» до «очень важно». Самым важным для 90,27% опрошенных врачейпрактиков является точность исследования, а следовательно, такие аспекты, как чувствительность, специфичность, положительное и отрицательное предикативные значения. Скорость выполнения анализа волнует 39,09% врачей. О стоимости беспокоятся 38,74% респондентов. Вероятность повторного забора крови у беременной женщины для повторения анализа имеет значение для 25,23% специалистов, дополнительное определение микроделеций — для 28,44%.
Таким образом, подавляющему большинству медицинских научнопрактических специалистов на сегодняшний день понятно, что НИПТ как метод скрининга анеуплоидий, основанный на анализе внеклеточной ДНК плода в крови матери, является наиболее перспективным видом скрининга хромосомных аномалий [11], следовательно, он должен быть инкорпорирован в существующую клиническую практику.
Однако нельзя забывать о том, что скрининговые программы, применяющиеся у беременных женщин, должны быть направлены прежде всего на существенное уменьшение частоты рождения детей с тяжелыми инвалидизирующими и/или летальными заболеваниями и на снижение показателей младенческой и перинатальной смертности [11]. Наша основная цель — оказание помощи беременным, которые и стали целевой аудиторией в данном случае.
К сожалению, неэффективность некоторых применяющихся на территории Российской Федерации моделей скрининга по хромосомным аномалиям привела к снижению доверия со стороны пациенток к его результатам и к значительному количеству отказов от подтверждающей инвазивной диагностики, в том числе среди пациенток, беременность которых заканчивается рождением больного ребенка. В частности, от инвазивной пренатальной диагностики отказываются около 50% женщин, вынашивающих плод с трисомией по 21 хромосоме, которые по результатам исследования сывороточных белков во II триместре были отнесены к группе высокого риска анеуплоидий [12].
Учитывая все вышеизложенное, коллективу авторов представилось интересным проанализировать отношение самих беременных женщин не только к используемому в ряде регионов нашей страны с 2010 г. традиционному алгоритму скрининга, но и к внедрению новых методов обследования — НИПТ, предлагающемуся для оптимизации дородовой диагностики нарушений развития плода. В ходе проведения социологического опроса были затронуты актуальные проблемы, чаще всего волнующие пациенток. Важно отметить, что опрос проводили среди беременных женщин до прохождения процедуры комбинированного традиционного скрининга в I триместре.
Структура опрошенных по семейному положению выглядела следующим образом: 75,5% составляют замужние женщины, 17,6% состояли в гражданском браке, 1,3% — разведенные, 5,2% — незамужние, 0,4% — вдовы.
Еще один важный социальнодемографический фактор, который учитывали при исследовании, — материальное положение участниц (табл.). Кроме того, анализировали такие социальные показатели, как уровень образования, сфера деятельности, количество беременностей, закончившихся рождением детей.
Таблица
Материальное положение участниц исследования
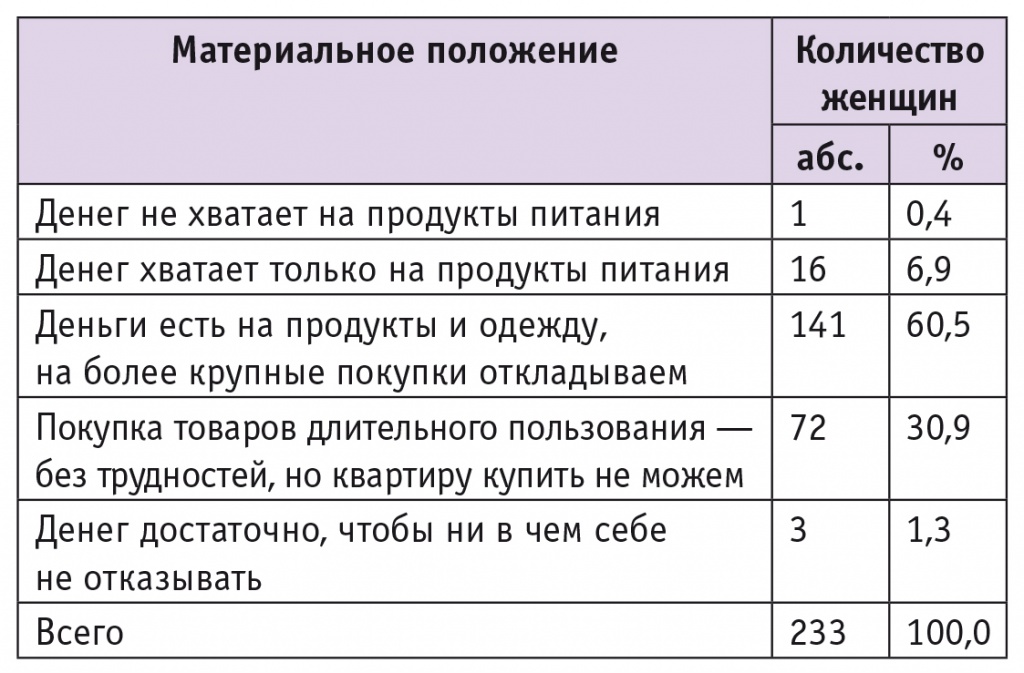
В ходе исследования выявлено, что во время беременности 14,6% респонденток пользуются исключительно теми услугами, которые включены в тарифы ОМС, в то время как 85,4% прибегают к платным услугам как в государственных, так и в частных клиниках. При выборе платных и бесплатных услуг по пренатальной диагностике беременные женщины обращают внимание на несколько важных факторов, к которым можно отнести квалификацию и опыт врача (68,7%), современное оборудование в клинике (44,2%), отношение персонала медицинского учреждения к пациентам (32,6%).
На основании результатов скрининга в I триместре беременности, как уже было указано ранее, оценивают индивидуальный риск, и пациенток, попавших в группу высокого риска, направляют на медикогенетическое консультирование для решения вопроса о проведении инвазивных диагностических процедур определения кариотипа плода. Так, например, в г. РостовенаДону в 2016 г. охват женщин, прошедших обследование по пренатальной (дородовой) диагностике нарушений развития на экспертном уровне в сроке 11–14 недель, составил 12 452. Из них в группу высокого риска по формированию хромосомных аномалий у плода были отнесены 494 (3,97%) пациентки.
Но у данного вида обследования есть один минус, а именно высокая частота ложноположительных результатов. В группе высокого риска возникновения анеуплоидий могут оказаться беременные, у которых будет нормальный кариотип плода или новорожденного. Нужно учесть, что 81,5% опрошенных указали на то, что полученный результат, показывающий вероятность риска развития анеуплоидии, вызывает серьезное беспокойство, а у 50,2% наблюдается крайняя степень невротизации.
Далее беременным был задан вопрос: «Если по результатам комбинированного скрининга Вы попадаете в группу высокого риска и для точной диагностики Вам нужно будет пройти дополнительный инвазивный пренатальный тест, готовы ли Вы его пройти?» Мнения респонденток разделились: 20,8% согласились бы пройти процедуру, 22,1% отказались от проведения инвазивного пренатального теста, поскольку слышали о его опасности для матери и плода, а 57,1% выбрали НИПТ в качестве промежуточного для окончательного принятия решения по поводу инвазивных вмешательств.
Но самое интересное, что до заполнения данной анкеты 60% опрошенных никогда ранее не слышали о таком методе обследования, как НИПТ, 34,8% чтото знали о процедуре в общих чертах и только 5,2% подробно изучили данный вопрос ранее. Результаты опроса свидетельствуют о низком уровне информированности всего населения, в том числе и беременных. При этом из числа участниц, которые знали о существовании НИПТ, 41,3% получили информацию от своего врача, 43,8% — из свободных источников в Интернете, 9,1% — от знакомых, 5,8% — из профессиональной литературы.
На момент заполнения анкеты всего 2,8% беременных прошли НИПТ по собственному желанию.
В рамках исследования мы смогли наблюдать, что лишь 6,2% респонденток согласились бы сделать НИПТ как тест первой линии, а 59,1% — только в случае попадания в группу высокого риска по результатам традиционного скрининга. Особого внимания заслуживают ответы 21,3% женщин, которые категорически отказались бы от НИПТ, мотивируя это полной убежденностью в том, что их ребенок будет совершенно здоров.
Теперь перейдем к рассмотрению вопроса о том, почему так важно для беременных включить НИПТ в обязательные медицинские услуги на территории РФ. Важным или очень важным считают этот вопрос 66,2% респонденток. Кажется, что эта цифра довольно значима, но она могли быть и выше, потому что поставленный вопрос «Насколько для Вас важно, чтобы НИПТ был признан обязательной медицинской услугой на территории РФ?» носит больше экспертный характер, поскольку это напрямую относится к общероссийской социальной политике.
Можно сделать простой вывод: будущие мамы еще не готовы к решению задач государственного уровня. Возьмем, к примеру, ответ из анкеты № 56 на вопрос 9 о типе медицинских услуг. Респондентка отмечает, что пользуется исключительно бесплатными услугами, а на вопрос о том, важно ли включить процедуру НИПТ в состав обязательных медицинских услуг, отвечает: «Абсолютно не важно». К сожалению, таких примеров можно привести еще десятки и даже сотни. Однако данный вопрос можно считать актуальным для массового опроса во время пилотного исследования, тем более если вопросы в нем — закрытые, в отличие экспертных вопросов, которые, как правило, являются открытыми.
С другой стороны, 66,2% беременных отметили важность включения НИПТ в систему ОМС. Значит, можно говорить о выявлении зависимости между материальным достатком женщин и их желанием включить НИПТ в обязательные медицинские услуги. При этом мы хотим отметить, что число реальных сторонников включения НИПТ в систему ОМС могло быть выше как в рамках нашего исследования, так и в реальной действительности. Соответственно, людей, которые готовы участвовать в государственной социальной политике, может быть гораздо больше.
Очевидно, что с возрастом все больше участниц придают значение роли государственной власти в оказании важных медицинских услуг. Среди респонденток 30–34 лет ее значимость отмечают 63,4%, 35–39 лет — 71,4%, 40 лет и старше — 75%. Исходя из этого, можно говорить, что накапливаемый с возрастом опыт [13], а также информированность о том, что с возрастом у будущих мам повышается риск рождения детей с хромосомными аномалиями, позволяют более адекватно судить о важности роли государства в жизни населения.
Уровень образования беременных также влияет на выявленную эмпирическую закономерность в рамках исследуемой проблемы (рис. 1). Полученные данные лишь подтверждают тот факт, что проведение информационнообразовательных мероприятий будет способствовать росту желания беременных женщин пользоваться современным медицинским обследованием для диагностики здоровья плода.
Рис. 1. Важность включения неинвазивного пренатального скринига в систему обязательного медицинского страхования в зависимости от уровня образования опрошенных
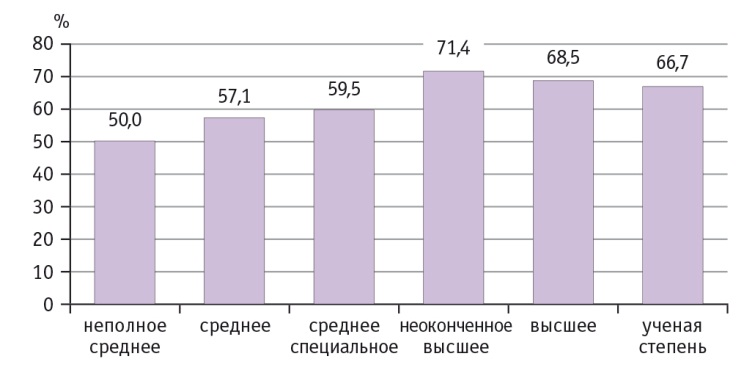
Вид деятельности опрошенных женщин тоже имеет большое значение при формировании их мнения о необходимости включения НИПТ в систему ОМС. Наиболее активно в поддержку включения НИПТ в число обязательных медицинских услуг выступили учащиеся женщины — 83,3% (при среднем значении 66,2% по выборочной совокупности).
Наблюдается зависимость, связанная с семейным положением респонденток, если рассматривать его в качестве элемента социальной защищенности [13]. По данным нашего опроса, вдовы, разведенные, незамужние и состоящие в гражданском браке женщины чаще отмечают необходимость включения НИПТ в систему ОМС (рис. 2).
Рис. 2. Важность включения неинвазивного пренатального скринига в систему обязательного медицинского страхования в зависимости от семейного положения опрошенных
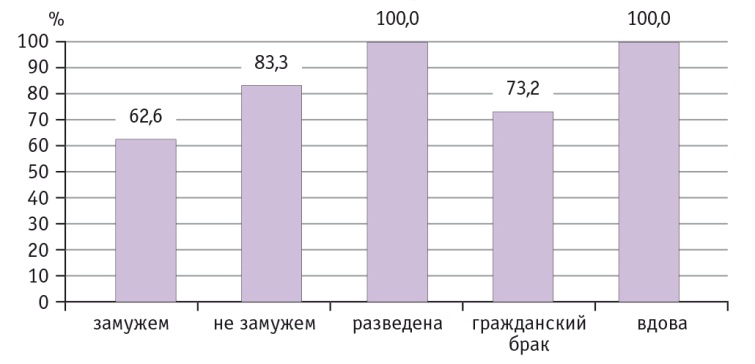
Наличие детей в семьях опрошенных демонстрирует примерно такую же тенденцию. В исследовании приняли участие женщины, у которых на момент беременности не было детей либо был один или два ребенка. Среди участниц с двумя детьми 72,2% считают важным включение НИПТ в систему ОМС, это самый высокий показатель. К сожалению, у нас не было возможности подтвердить эмпирическую закономерность в связи с отсутствием многодетных матерей в выборке.
Заключение
В результате проведенных опросов обнаружена четкая взаимосвязь: чем ниже социальная защищенность опрошенных женщин, тем более важным для них является признание неинвазивного пренатального теста (НИПТ) обязательной медицинской услугой. Нельзя также не отметить выявленное противоречие, которое заслуживает отдельного обсуждения. С одной стороны, государственная политика направлена на воплощение в жизнь социальнодемографических программ, которые напрямую связаны с улучшением качества жизни и здоровья россиян [14], а с другой стороны, низкий уровень доходов и низкая информированность населения не позволяют в полном объеме осуществить задуманные планы. В связи с этим при реализации Концепции демографической политики Российской Федерации до 2025 года в рамках заявленной задачи «… укрепления репродуктивного здоровья населения, здоровья детей и подростков» [15] необходимы внедрение в клиническую практику инновационных технологий в области пренатальной диагностики, разработка социальных программ, ориентированных на просвещение населения в вопросах репродуктивного и самоохранительного поведения, а также, что наиболее важно, государственная поддержка включения новых методов обследования (в том числе НИПТ) в алгоритм существующего скрининга для повышения эффективности программ пренатальной (дородовой) диагностики нарушений развития плода и увеличения числа рождений потенциально здоровых детей.
Совершенно очевидно, что затраты государства на лечение и социальную поддержку семей с детьмиинвалидами или содержание брошенных больных детей в интернатах гораздо выше, чем затраты на раннюю диагностику хромосомных аномалий. Определение внеклеточной ДНК плода в сыворотке крови матери — без сомнения, перспективное направление совершенствования скрининговых программ пренатальной диагностики, которая занимает первое место в развитии семейноориентированных перинатальных технологий, снижающих риск неблагоприятного исхода беременности и родов, и высокотехнологичной медицинской помощи беременным женщинам [15].







