ВВЕДЕНИЕ
Коронарные артерии (КА) обычно располагаются между перикардом и эпикардом. Миокардиальные волокна, покрывающие участок КА, называются миокардиальным «мостиком» (ММ), а ее внутримиокардиальная часть — туннельным сегментом[1]. ММ считаются самой распространенной врожденной аномалией развития КА, причем чаще всего ММ располагаются в области передней межжелудочковой артерии (ПМЖА) и в ее среднем сегменте — более 79 и 75% случаев соответственно[2].
Патофизиологические механизмы при ММ сложны и зависят от многих факторов, в том числе и анатомических. Чем глубже залегает КА под ММ (поверхностное расположение — до 2 мм, глубокое — более 2 мм), тем сильнее компрессия туннельного сегмента КА во время систолы. Длина туннельного сегмента КА (короткий — до 25 мм, длинный — более 25 мм) определяет количество вовлеченных в ММ ветвей ПМЖА[3]. Это имеет большое клиническое значение, поскольку ММ данной локализации может затрагивать как септальные ветви, кровоснабжающие проводящую систему сердца и переднюю часть межжелудочковой перегородки, так и диагональные артерии с развитием нарушений перфузии в области передней стенки левого желудочка (ЛЖ) и верхушки.
В научной литературе пристальное внимание уделяется изучению связи между ММ и развитием атеросклероза[4, 5]. Наиболее подвержены образованию атеросклеротических бляшек проксимальные от ММ сегменты КА. Ведущий вклад в этот процесс вносит стресс-воздействие (shear stress), или сила трения, возникающая под действием пульсовой волны на сосудистый эндотелий, инициирующая процессы развития эндотелиальной дисфункции с активацией патогенетических механизмов атеросклероза[6]. Высокая частота формирования атеросклеротических бляшек в проксимальных от ММ сегментах КА, по мнению многих авторов, является одним из ведущих факторов, способствующих возникновению симптомов ишемии миокарда у данной группы пациентов[2, 3, 7].
Считается, что большинство случаев ММ протекают бессимптомно. Тем не менее ряд исследований демонстрируют связь между ММ и случаями стабильной и вазоспастической стенокардии, а также развитием острого коронарного синдрома. Кроме этого, ММ ассоциируются с различными нарушениями сердечного ритма и проводимости, включая желудочковые аритмии, и с внезапной сердечной смертью[8–11].
Среди неинвазивных методов диагностики ММ первое место занимает компьютерная томографическая коронарография (КТ-коронарография), преимущества которой — высокое пространственное разрешение и наличие возможности оценки как КА, так и всех окружающих анатомических структур в трехмерном изображении[12]. Сообщается, что при использовании КТ-коронарографии частота диагностирования MM может достигать 23% и более[13].
КТ-коронарография позволяет получить данные об анатомии туннельного сегмента КА, а именно о глубине его залегания, протяженности и степени динамического сужения. КТ-коронарография позволяет также определить степень атеросклеротического поражения КА по классификации Coronary Artery Disease Reporting and Data System (CAD-RADS), что важно в контексте высокой частоты атеросклеротического процесса в проксимальных от ММ сегментах КА.
Цель исследования: проанализировать распространенность и анатомо-топографические особенности ММ и оценить их роль в развитии сердечно-сосудистых осложнений.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проходило в два этапа. На первом этапе нами проанализирован регистр из 883 заключений по КТ-коронарографии, выполненной в Военно-медицинской академии (ВМедА) им. С.М. Кирова с 2011 по 2021 г. Исследования производились на томографах Aquilion 64 (64 среза, Toshiba, Япония), Ingenuity Elite 128 (128 срезов, Philips Healthcare, Нидерланды) и Revolution CT (128 и 512 срезов, General Electric, США) по стандартной методике с обязательной кардиосинхронизацией.
Из дальнейшего анализа исключены 72 исследования, проводившиеся у одних и тех же людей в разное время. Из оставшихся 811 отобраны 117 заключений по КТ-коронарографии, по данным которых выявлены ММ. В 6 случаях исследование было дополнено стресс-КТ перфузией миокарда.
Мы измеряли параметры ММ — локализацию, длину, глубину и степень динамического сужения. Кроме этого, определялся индекс коронарного кальция, который рассчитывался по методике A.S. Agatson и соавт. (1990), и оценивалась степень атеросклеротического поражения ПМЖА, согласно классификации CAD-RADS.
На втором этапе проведен ретроспективный анализ историй болезни 20 пациентов с ММ, проходивших лечение в ВМедА им. С.М. Кирова с 2017 по 2021 г. Для определения клинического значения ММ проанализированы наличие/отсутствие стабильной и нестабильной стенокардии, а также инфаркта миокарда в анамнезе; систолическое и диастолическое артериальное давление, частота сердечных сокращений, уровни общего холестерина (ОХ), триглицеридов (ТГ), холестерина липопротеинов низкой плотности (ХС-ЛПНП), очень низкой плотности (ХС-ЛПОНП), высокой плотности (ХС-ЛПВП).
По данным электрокардиографических (ЭКГ) исследований на электрокардиографе ELI 250c (Mortara Instrument, США) и суточного мониторирования ЭКГ с помощью приборов МЭКГ-НС-02 (ООО «ДМС Передовые Технологии», РФ) и Astrocard Holtersystem 2F («Медитек», РФ), оценивали сердечный ритм и проводимость.
Статистический анализ проводился в программе IBM SPSS Statistics Version 23.0 (International Business Machines Corporation, США). Нормальность распределения переменных определяли с помощью критериев Колмогорова — Смирнова и Шапиро — Уилка. При нормальном распределении непрерывные переменные представляли как среднее значение (М) ± стандартное отклонение (σ), а в случае, если распределение отличалось от нормального, — как медиану (Ме) с указанием интерквартильного интервала [25%; 75%]. Категориальные данные описывались как частоты и проценты.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Из 811 исследований КТ-коронарографии ММ диагностированы в ходе 117 (14,4%) из них (рис. 1). Средний возраст пациентов, у которых ее производили, составил 56,5 ± 14,3 года. У мужчин рассматриваемая патология встречалась гораздо чаще, чем у женщин, — 83,8% (табл. 1). Похожие результаты были получены в метаанализе W. Roberts и соавт., в котором, по данным КТ-коронарографии, ММ визуализировались в 18,9% случаев, причем значительно чаще у мужчин — более 60%[2].
Рис. 1. Компьютерная томографическая коронарография пациента 48 лет с миокардиальным «мостиком» (ММ) в среднем сегменте передней межжелудочковой артерии: A, C — реконструкции в криволинейной проекции; B — объемная реконструкция. ММ показан стрелками. Здесь и далее в статье иллюстрации авторов
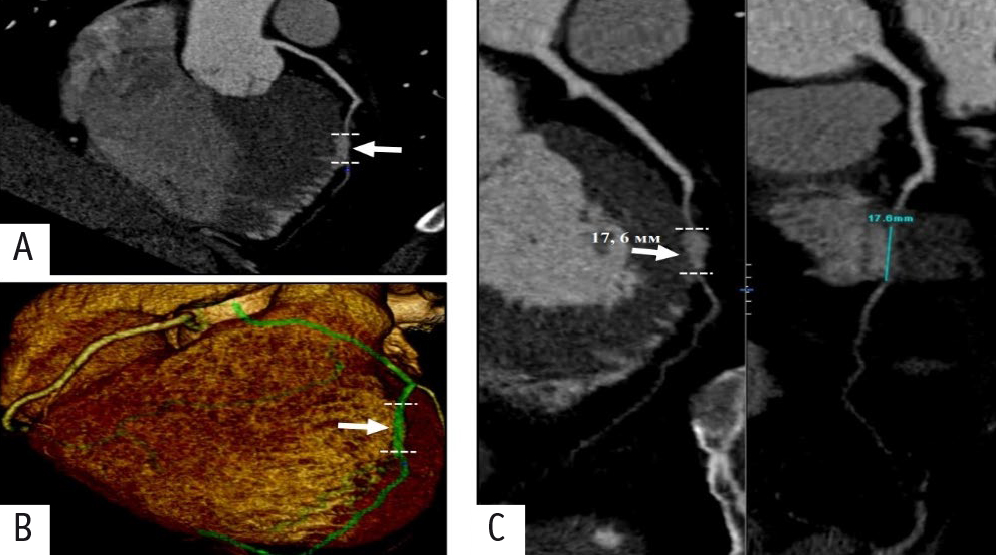
Таблица 1. Распространенность и анатомическое расположение миокардиальных «мостиков» (ММ), по данным регистра компьютерной томографической коронарографии, n (%)
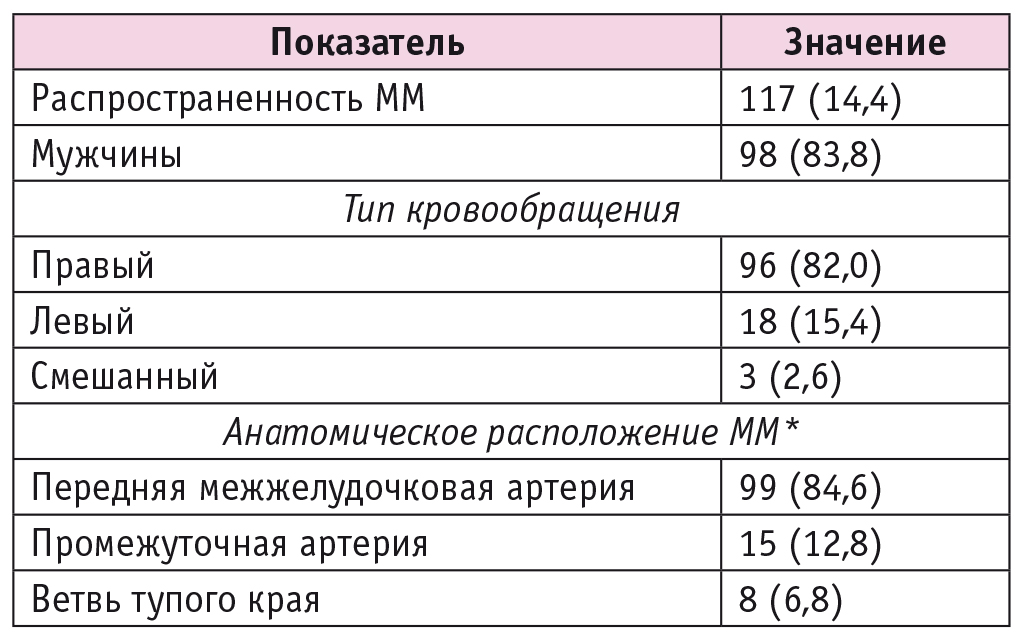
Примечание. * В ряде случаев у одного пациента миокардиальные «мостики» наблюдались в разных коронарных артериях, например в передней межжелудочковой артерии и ветви тупого края. Поэтому расчет долей проводился не от общего количества выявленных миокардиальных «мостиков» (n = 122), а от количества пациентов с ними (n = 117).
В ПМЖА ММ диагностировали у 84,6% больных, в основном они локализовались в ее среднем сегменте — 94,9%. Реже ММ располагались в промежуточной артерии и ветви тупого края — 12,8 и 6,8% соответственно (см. табл. 1).
Средняя длина ММ в области ПМЖА составила 23 [17; 31] мм, а глубина — 1 [1; 2] мм. Динамическое сужение ММ в области ПМЖА — 29% [15%; 45%], а индекс коронарного кальция — 9 [0; 133] единиц (табл. 2).
Таблица 2. Анатомо-топографические особенности миокардиальных «мостиков» (ММ) в области передней межжелудочковой артерии (ПМЖА), по данным компьютерной томографической коронарографии
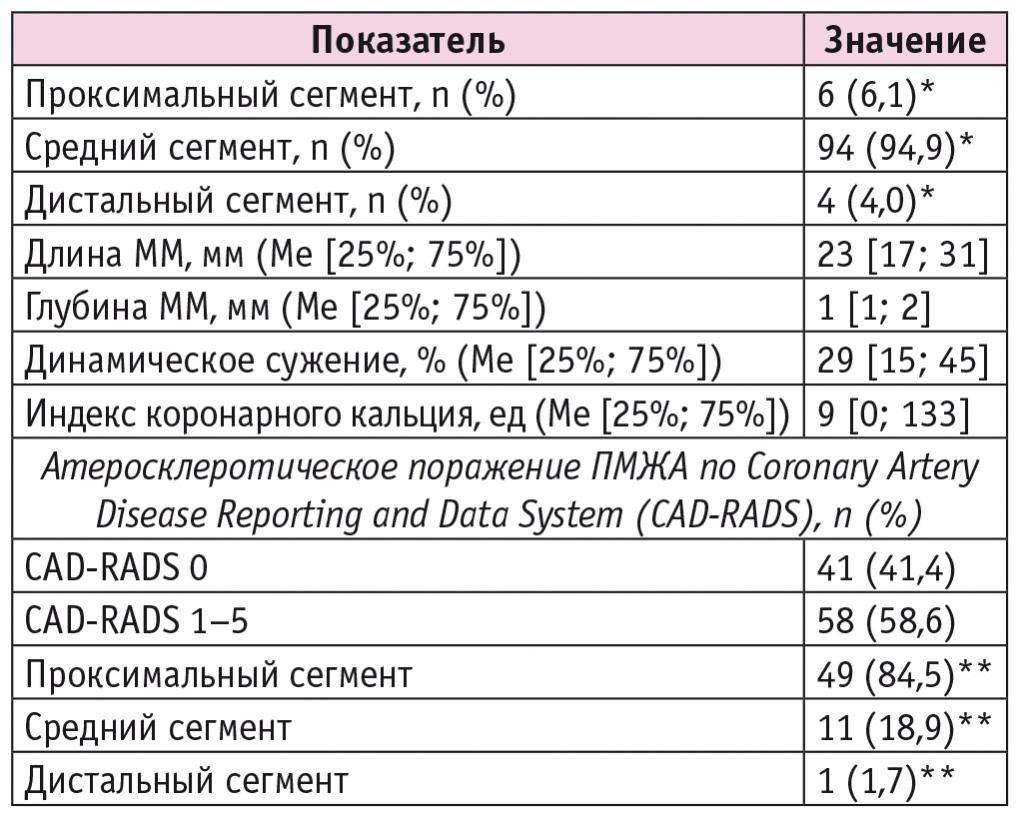
Примечания. * В нескольких случаях у одного пациента с миокардиальными «мостиками» в передней межжелудочковой артерии они наблюдались сразу в нескольких сегментах, например в среднем и дистальном. Поэтому расчет долей проводился от количества пациентов с миокардиальными «мостиками» данной локализации (n = 99), а не от общего числа выявленных миокардиальных «мостиков» в области передней межжелудочковой артерии (n = 104).
** У ряда пациентов атеросклеротические процессы были одновременно в нескольких сегментах передней межжелудочковой артерии, например в проксимальном и дистальном. Поэтому расчет долей проводился от количества пациентов с атеросклерозом в области передней межжелудочковой артерии (n = 58), а не от суммы выявленных атеросклеротических изменений данной локализации (n = 61).
По данным Ю.А. Цибизовой и соавт., ММ в области ПМЖА выявлялся в 92,1% случаев, чаще всего в ее среднем сегменте — 74,3%[14]. Л.А. Бокерия и соавт. изучили данные КТ-коронарографи 67 пациентов с ММ, согласно которым средняя длина ММ была 24,95 ± 7,18 мм, глубина — 2,47 ± 0,99 мм, средняя степень динамического сужения — 67,57 ± 10,17%[15].
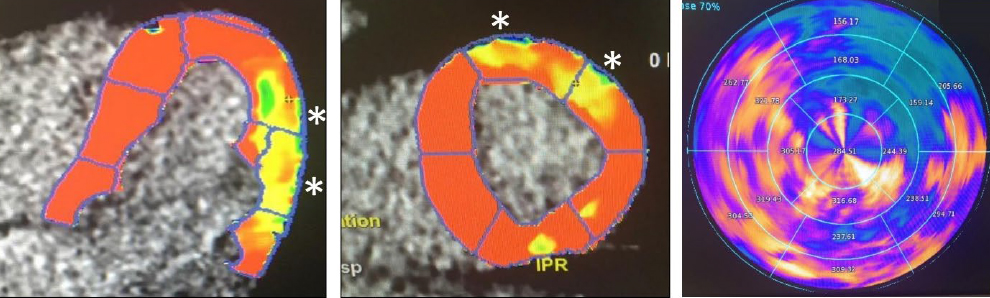
Атеросклеротическое поражение ПМЖА, по данным КТ-коронарографии, согласно классификации CAD-RADS, диагностировали у 58,6% пациентов, среди которых в проксимальном сегменте — у 84,5% (см. табл. 2). Некоторые работы также демонстрируют высокую частоту развития атеросклеротического поражения в проксимальном от ММ сегменте ПМЖА[3, 5, 10]. Кроме того, у 6 бессимптомных пациентов проведена стресс-КТ перфузия миокарда, и у 3 (50%) из них наблюдалась гипоперфузия в сегментах ЛЖ, кровоснабжение которых происходит из ПМЖА и ее ветвей (рис. 2).
Рис. 2. Стресс-КТ перфузия миокарда мужчины 45 лет с миокардиальным «мостиком» в среднем сегменте передней межжелудочковой артерии: отмечается снижение перфузии миокарда в базальном переднем и базальном переднебоковом сегментах; верхушечном и верхушечно-перегородочном сегментах левого желудочка (указаны звездочками)
В ходе анализа историй болезни 20 пациентов с ММ (из них 95% мужчин) выяснилось, что их средний возраст составил 43,9 ± 5,8 года, Стенокардия напряжения была у 5 (25%) больных, а нестабильная стенокардия и инфаркт миокарда в анамнезе — по 3 (15%). Стоит отметить, что дислипидемия диагностирована у 16 (80%) человек.
При оценке липидного спектра отмечалось повышение уровня ОХ до 5,47 ± 1,25 ммоль/л и ХС-ЛПНП до 3,52 ± 1,04 ммоль/л, тогда как концентрации ТГ, ХС-ЛПОНП и ХС-ЛПВП оставались в пределах нормальных значений (табл. 3).
Таблица 3. Клинико-лабораторные данные 20 пациентов с миокардиальными «мостиками»

Ряд исследований демонстрируют высокую распространенность нарушений липидного обмена у пациентов с ММ. Так, в исследовании M. Aparci и соавт. также выявлены значительно более высокие уровни ОХ, ХС-ЛПНП у больных с ММ, чем у лиц без данной патологии[16].
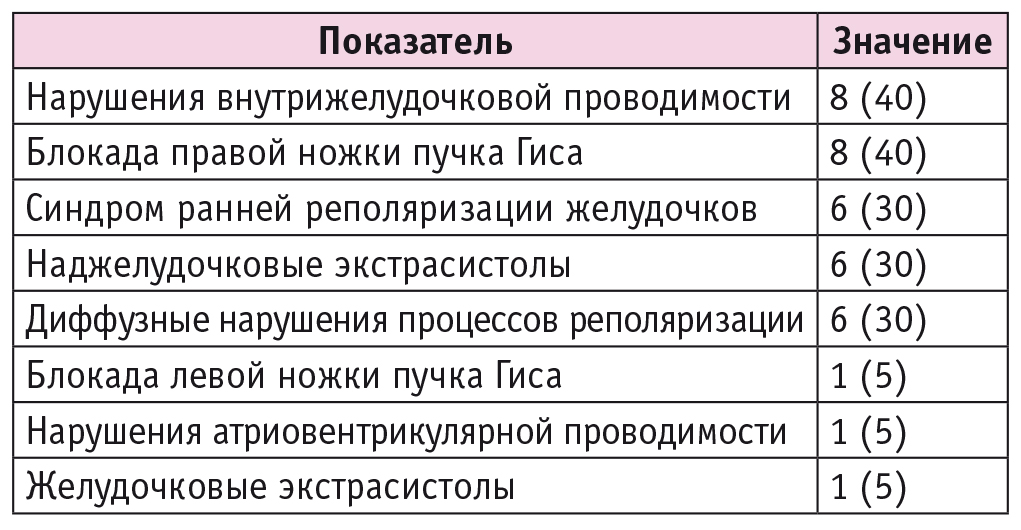
В ходе детального анализа заключений по ЭКГ выяснилось, что у пациентов с ММ наблюдались нарушения внутрижелудочковой проводимости, блокада правой ножки пучка Гиса, диффузные нарушения процессов реполяризации, синдром ранней реполяризации желудочков и наджелудочковые экстрасистолы (табл. 4). В исследовании J. Seo и соавт. обнаружено, что у больных с ММ часто имеются различные варианты изменений, по данным ЭКГ, включая синдром ранней реполяризации желудочков и диффузные нарушения процессов реполяризации[17].
Таблица 4. Электрокардиографические показатели 20 пациентов c миокардиальными «мостиками», n (%)
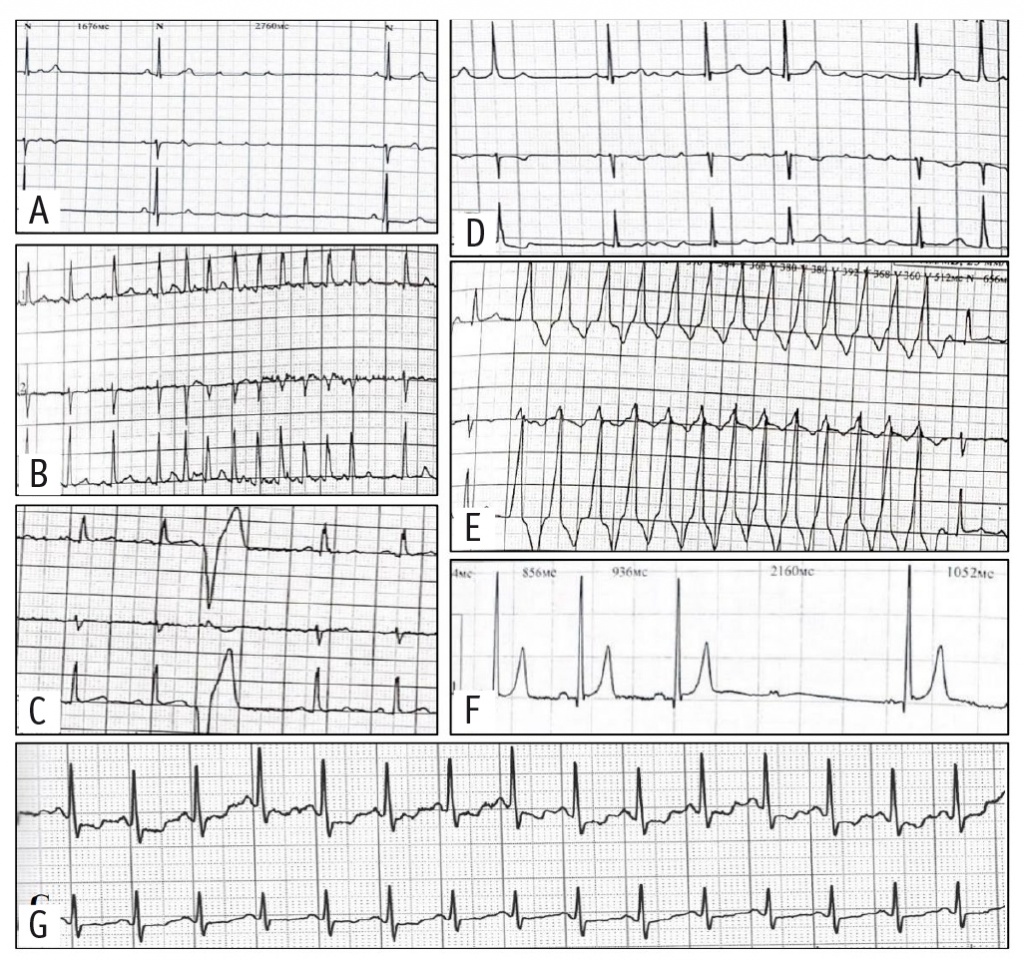
Проанализированы и заключения по суточному мониторированию ЭКГ у пациентов с ММ. Обращали на себя внимание различные нарушения сердечного ритма и проводимости: наджелудочковые экстрасистолы — 95%, желудочковая экстрасистолия — 50%, пробежка наджелудочковой тахикардии — 25%, атриовентрикулярные блокады, фибрилляция/трепетание предсердий и депрессия сегмента ST более 1 мм — по 15% соответственно, пробежки желудочковой тахикардии и паузы более 2,5 секунды — по 5% пациентов (рис. 3).
Рис. 3. Нарушения сердечного ритма и проводимости у пациентов с миокардиальными «мостиками», по данным суточного мониторирования электрокардиограммы: А — пауза более 2,5 секунды; B — наджелудочковая тахикардия; C — желудочковая экстрасистолия; D — трепетание предсердий; E — желудочковая тахикардия; F — атриовентрикулярная блокада 2-й степени типа Мобитц 1; G — депрессия сегмента ST до 1,5 мм
M. Nishikii-Tachibana и соавт. обнаружили, что у пациентов с ММ, особенно на фоне физической нагрузки, выявляется высокая частота аритмий, включая желудочковую экстрасистолию и неустойчивые пароксизмы желудочковой тахикардии, что может приводить к внезапной сердечной смерти[18].
К ограничениям настоящей работы стоит отнести небольшой размер и неоднородную структуру выборки, ретроспективный характер исследования, а также отсутствие группы сравнения.
ЗАКЛЮЧЕНИЕ
Проведенное исследование подтвердило, что ММ преимущественно локализуются в области ПМЖА и в ее среднем сегменте. Кроме того, выявлена высокая частота атеросклеротического поражения проксимального сегмента ПМЖА, по классификации CAD-RADS. У пациентов c ММ обнаружены признаки ишемии миокарда, нарушения сердечного ритма и проводимости, а также высокая распространенность дислипидемии.
Таким образом, наличие связи ММ с симптомами ишемии миокарда, нарушением липидного обмена и различными вариантами аритмий требует поиска новых подходов к ранней визуализации ММ, особенно у бессимптомных пациентов, с целью своевременной диагностики данной патологии и профилактики связанных с ней сердечно-сосудистых осложнений.
Поступила: 16.05.2023
Принята к публикации: 18.08.2023







