В настоящее время активно изучаются эпидемиологические и профилактические аспекты патологии органов пищеварения [1, 2]. Заболевания печени являются глобальной проблемой здравоохранения. Ежегодно в мире от цирроза печени (ЦП) умирает более 1 млн человек, от рака печени — 788 000 человек [3]. Самая высокая смертность от ЦП наблюдается в Молдавии, Египте и Монголии. В России, Великобритании и Центральной Азии этот показатель возрастает в последние годы [4]. Цель данной публикации — анализ современных сведений о характере распространенности, факторах риска и смертности от заболеваний печени в различных странах мира.
Наиболее квалифицированная информация о бремени заболеваний печени собрана в Европе. Авторы современного анализа отмечают наличие выраженных региональных различий распространенности (рис. 1) и смертности (рис. 2) от заболеваний печени [5]. В ряде стран южной и западной Европы определяется тенденция к снижению гепатологической смертности (Франция, Германия, Италия, Испания и др.), в некоторых государствах восточной Европы эти показатели возрастают (Болгария, Румыния, страны Прибалтики и др.), в третьей группе стран индикаторы остаются стабильными (Нидерланды, Польша, скандинавские страны и др.) [5].
Рис. 1. Распространенность заболеваний печени в Европе в зависимости от этиологии [5]
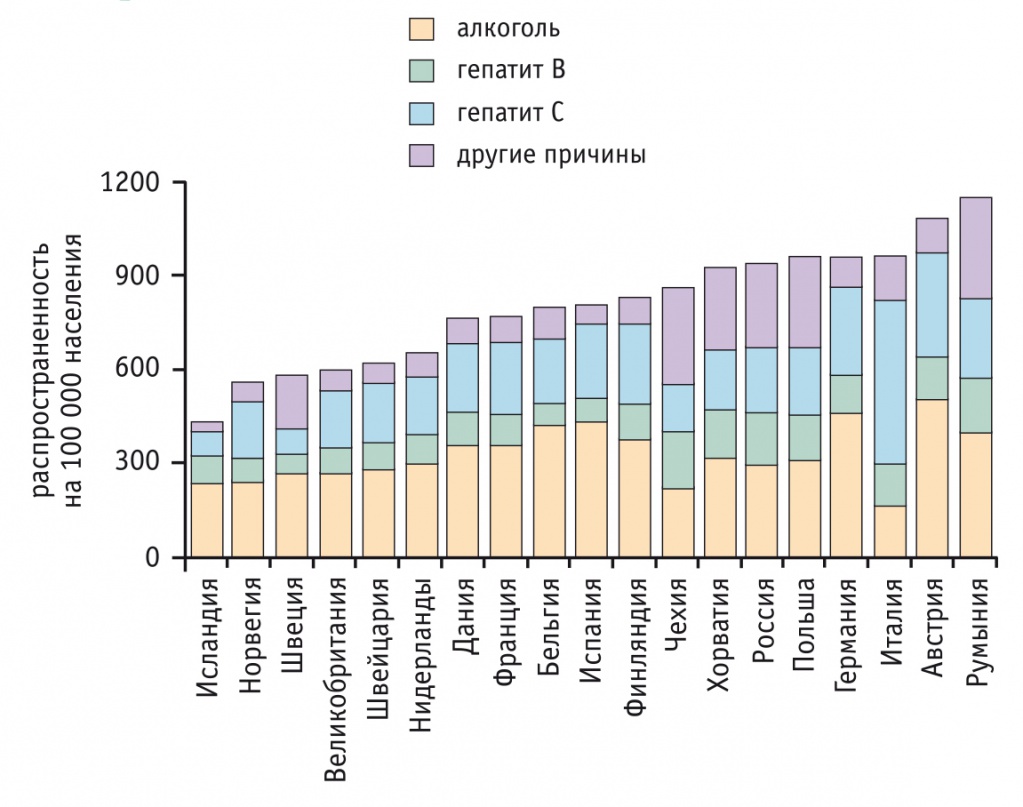
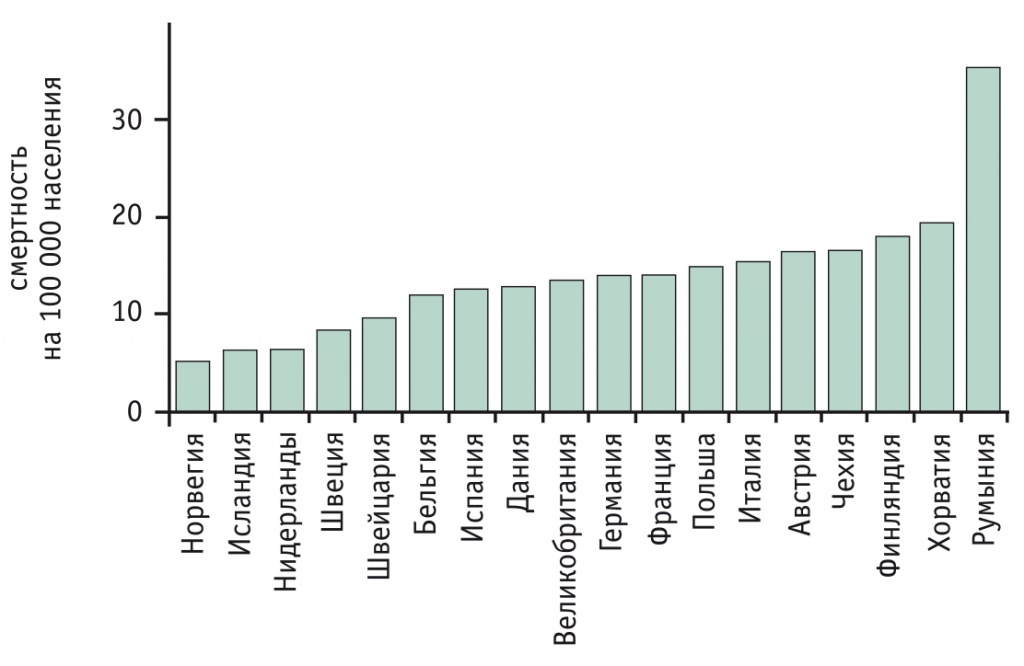
Рис. 2. Смертность от заболеваний печени в Европе [5]
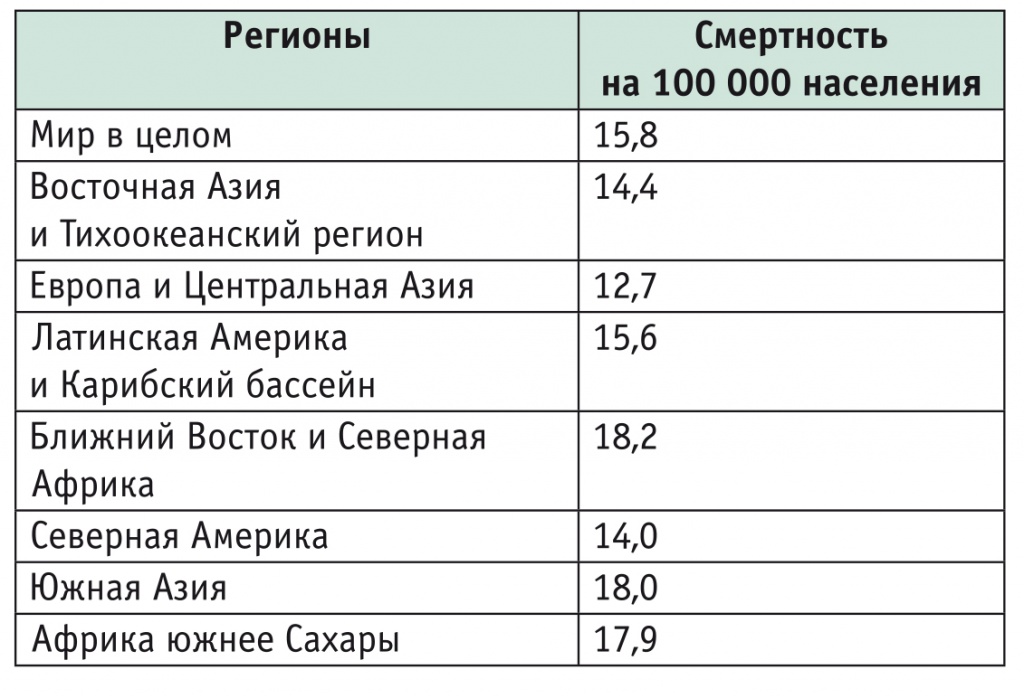
Мы приводим наш материал из отчетов о гепатологической смертности населения различных регионов Сибири (табл. 1). Сопоставление европейских и отечественных данных показывает, что показатели гепатологической смертности в Сибирском федеральном округе неблагополучны. Следует заметить, что ни в европейском [5], ни в мировом анализе [3] Европа (и Россия) не относятся к регионам с самой высокой гепатологической смертностью (табл. 2), поэтому, по всей видимости, нам не следует спешить с выводами, а необходимо обратить внимание на совершенствование сбора и анализа статистических материалов.
Таблица 1
Показатели гастроэнтерологической и гепатологической смертности в Сибирском федеральном округе в 2016 г. на 100 000 населения
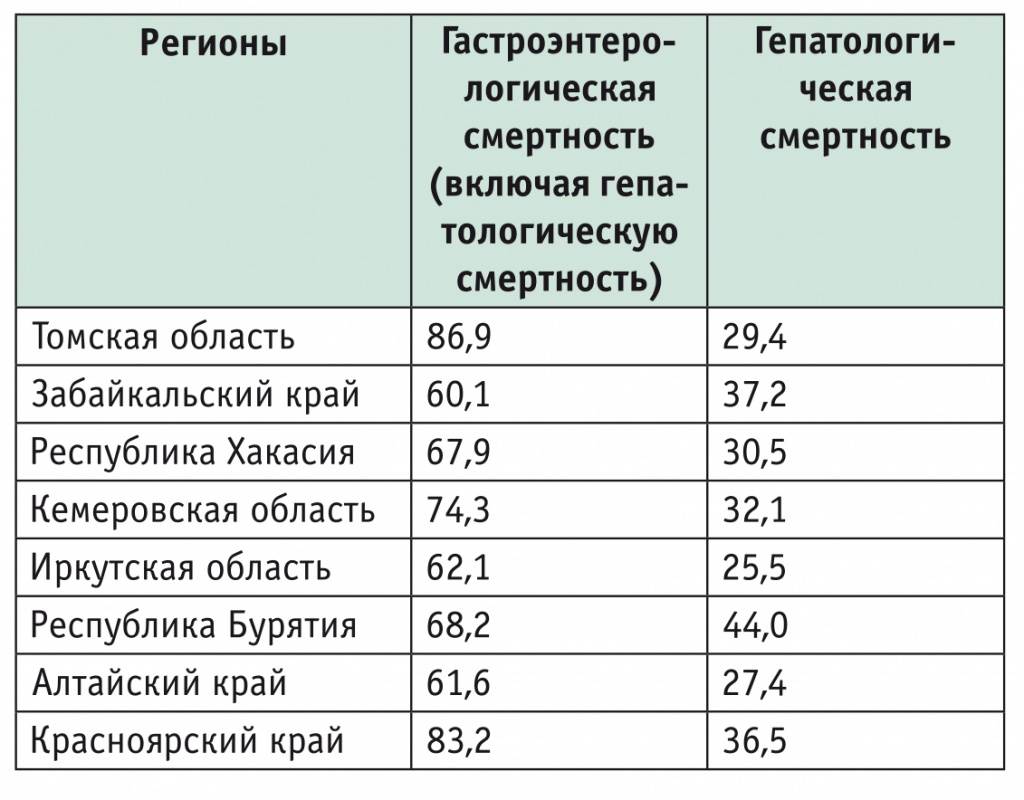
Таблица 2
Смертность от заболеваний печени в мире [3]
Ведущими факторами риска заболеваний печени принято считать злоупотребление алкоголем, вирусы гепатитов В и С, ожирение и СД. С нашей точки зрения мощным фактором риска патологии печени на территории Сибири является описторхоз
Европейские страны характеризуются наиболее значительным количеством потребляемого алкоголя на душу населения и наибольшим числом, в сравнении с другими регионами мира, лиц с алкогольной зависимостью (табл. 3). Алкогольная интоксикация — хорошо документированный этиологический фактор, влияющий на гепатологическую смертность (рис. 3) [5]. В России употребление алкоголя принадлежит к ведущим причинам ЦП [6]. В связи с этим пристальное внимание сейчас уделяется алкогольной болезни печени (АБП). В 2018 г. опубликованы новые рекомендации Американской коллегии гастроэнтерологии по ведению пациентов с АБП [7]. В 2017 г. аналогичные рекомендации были выпущены Российским обществом по изучению печени [8].
Таблица 3
Характеристика употребления алкоголя в мире (2010) [3]
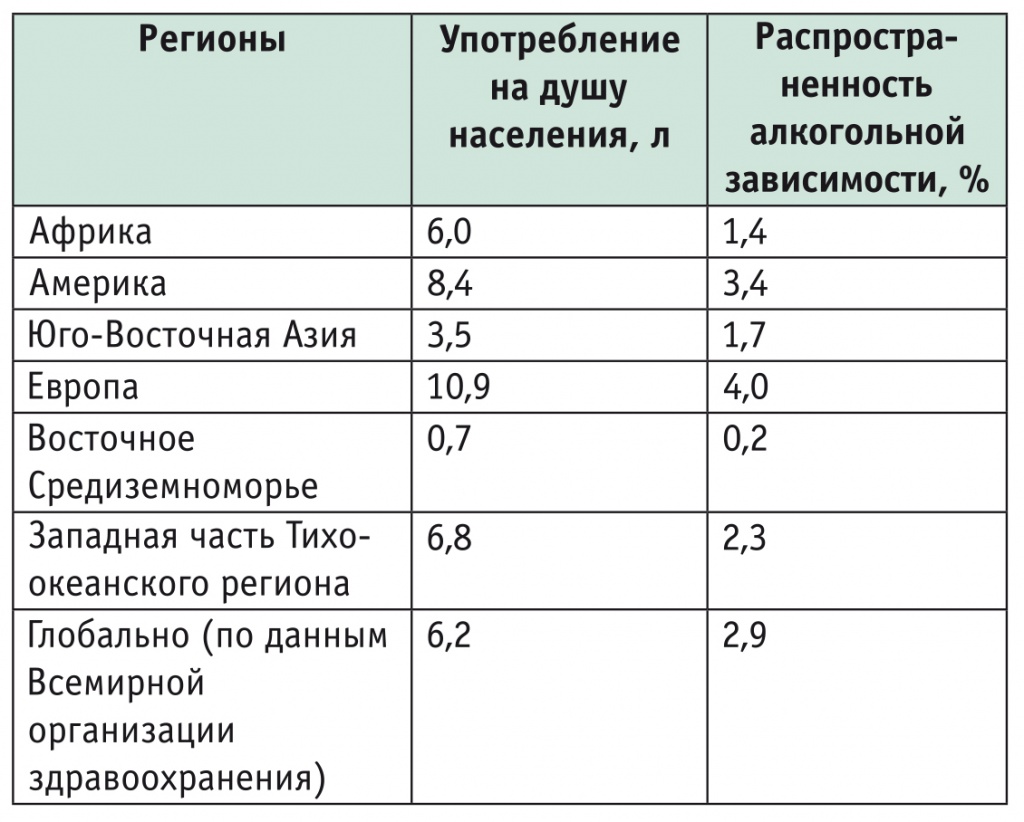
Рис. 3. Динамика смертности от цирроза печени и употребление алкоголя в Европе [5]
Американский гайдлайн указывает на целесообразность изучения количества употребляемого алкоголя у пациентов с ожирением или хроническим вирусным гепатитом С. Североамериканские коллеги полагают, что больные с АБП должны отказаться от табакокурения. Мужчины, которые употребляют больше трех дринков этанола в день (1 дринк равен 14 г чистого этанола), и женщины, потребляющие больше двух дринков в сутки в течение 5 лет и более, должны быть предупреждены о высокой вероятности развития у них АБП [9].
Американские и российские рекомендации обращают внимание на эффективность использования опросника AUDIT для определения количества употребляемого алкоголя [7, 8]. Клинический диагноз алкогольного гепатита, как правило, устанавливается на основании быстрого развития желтухи и других печеночных симптомов, сопровождающихся повышением содержания билирубина и трансаминаз в сыворотке крови и документированным хроническим злоупотреблением алкоголем в течение 8 недель перед возникновением симптомов заболевания [10].
Принципиально важной задачей лечения пациентов с АБП является достижение полной абстиненции, без которой невозможно эффективное ведение больных [11]. Диагностика тяжелого течения алкогольного гепатита проводится у пациентов с индексом Maddrey’s выше 32 или индексом MELD выше 20 [12]. При отсутствии противопоказаний у таких больных возможно назначение кортикостероидов [13, 14], ответ на которые оценивается при помощи шкалы Lille на 7-й день [7]. Большое значение для ведения пациентов с алкогольным гепатитом имеют нутритивная поддержка, дезинтоксикационная терапия и применение антиоксидантов [15]. На различных стадиях лечения пациентов с АБП возможно использование препаратов с цитопротективной активностью: адеметионина и эссенциальных фосфолипидов [8].
Эпидемия ожирения, охватившая весь мир, наряду с ростом частоты СД 2 типа, привели к тому, что распространенность неалкогольной жировой болезни печени (НАЖБП) колеблется в разных регионах мира около 20-25% [16]. Распространенность ожирения варьирует в различных странах Европы от 15% до 20%, а СД — от 2% до 7% [5]. К сожалению, существующие в настоящее время тренды позволяют предполагать дальнейшее возрастание частоты ожирения и СД 2 типа, а следовательно — НАЖБП [17].
Нами осуществлен пилотный проект для изучения некоторых характеристик пациентов с ЦП в Иркутске, Красноярске и Томске. В Иркутске были проанализированы медицинские документы 29 пациентов (15 мужчин и 14 женщин, средний возраст — 52,9 года), умерших от ЦП. В Красноярске мы изучили медицинские документы 41 больного (14 мужчин и 27 женщин, средний возраст — 55,9 года), в Томске — 21 пациента (13 мужчин и 8 женщин, средний возраст — 56,9 года). С учетом однотипности данных из Красноярска и Томска мы объединили эту информацию.
В Иркутске у 82,6% умерших от ЦП обнаруживалась его алкогольная этиология. Другими причинами ЦП в Иркутске были вирусный гепатит В (6,9%), вирусный гепатит С (10,3%), НАЖБП (6,9%), первичный билиарный цирроз (3,4%), у 13,8% пациентов определялась смешанная этиология. Этиологическая структура ЦП в Красноярске и Томске отличалась от данных по Иркутску. Алкогольная этиология регистрировалась только у 25,8% больных (ОШ = 0,08; 95%-ный ДИ: 0,03-0,24; р < 0,001). Вирусный гепатит С диагностировался в Красноярске и Томске у 37,1% пациентов, что в 3,6 раза превышало показатель Иркутска (ОШ = 4,5; 95%-ный ДИ: 1,32-15,35; р = 0,02). В Иркутске 6 больных, у которых причиной смерти обозначен ЦП, были в возрасте до 25 лет. При жизни у них диагноз ЦП никогда не устанавливался. Они не находились на диспансерном учете по ЦП, что позволяет усомниться в правильности определения причины смерти у этих людей.
Уровень диагностики ЦП во всех регионах не был оптимальным. Эластометрия печени выполнялась только у 17,2% больных в Иркутске и у 24,2% в Красноярске и Томске. С помощью биопсии диагностировали ЦП у 6,9% пациентов в Иркутске и у 6,4% в Красноярске и Томске.
В Иркутске у 9 (31%) человек стадия ЦП по Чайлд — Пью не была установлена, у остальных умерших диагностирована стадия С. В Красноярске и Томске у 12,9% пациентов определена стадия А, у 56,5% больных — стадия В и у 30,6% — стадия С, то есть во всех регионах доля лиц с ЦП со стадией А по Чайлд — Пью была минимальной, что затрудняло организацию эффективной диспансеризации.
Под диспансерным наблюдением находились 36,3% пациентов с ЦП в Иркутске и 67,7% больных в Красноярске и Томске. Количество госпитализаций в год на человека с ЦП равнялось 1,1 в Иркутске и 2,4 в Красноярске и Томске. В большинстве случаев во всех регионах диагноз ЦП был правильно сформулирован только у прошедших стационарное обследование и лечение. В амбулаторных картах нередко отсутствовала информация о проводимой терапии заболевания печени.
Пациенты с ЦП в Красноярске и Томске имели следующие синдромы: асцит (56,5%), энцефалопатию (64,5%), варикозно-расширенные вены пищевода (72,3%), кровотечение (22,3%). Среди причин смерти у больных ЦП в Иркутске чаще всего выделялись кровотечения из вен пищевода (58,5%) и печеночная кома (34,5%). У 6,9% человек причина смерти не была установлена.
ЗАКЛЮЧЕНИЕ
Бремя заболеваний печени в современном мире является значительным и имеет тенденцию к увеличению. В России патология печени занимает ведущее место в структуре гастроэнтерологической смертности. Это становится основанием для более внимательного отношения к данной проблеме. Целесообразно увеличить число нозологических единиц, характеризующих заболевание печени, при сборе статистического материала. Качество диспансерного наблюдения за пациентами с циррозом печени не всегда оптимально и нуждается в улучшении.







