Желчные и панкреатические свищи всегда представляли собой сложную проблему как для диагностики, так и для определения характера и объема хирургического вмешательства в связи с наличием плотных сращений, а главное — с топографо-анатомическими изменениями в зоне свища, будь то брюшная полость или забрюшинное пространство [1, 3, 10-12, 14].
Цель статьи: анализ данных литературы и описание собственного опыта лечения пациентки с острым калькулезным холециститом, осложненным пузырно-кишечным желчным свищом, в сочетании с внутренним панкреатическим свищом с желудком (осложнением перенесенного острого панкреатита и постнекротической кисты).
ЖЕЛЧНЫЕ СВИЩИ
Причины возникновения желчных свищей:
-
желчнокаменная болезнь (ЖКБ) — до 76% случаев [2, 7];
-
язвенная болезнь желудка и двенадцатиперстной кишки (внутренние билиодигестивные свищи встречаются в 13% наблюдений свищей) [1, 8, 14];
-
опухоли желудка, поперечной ободочной кишки, а также рак желчного пузыря и поджелудочной железы — до 10% больных [2, 4, 7, 14];
-
редко — эхинококкоз, актиномикоз, альвеококкоз, повреждения печени и желчных путей [2, 4].
Длительное присутствие камней (особенно крупных) в желчном пузыре может привести к образованию пролежня его стенки и близлежащего полого органа, тесно спаянного с желчным пузырем, за счет перихолецистита с последующей перфорацией и окончательным формированием билиодигестивного свища. Определенную роль в формировании внутренних желчных свищей при ЖКБ играют нарушение оттока желчи из желчного пузыря или желчных протоков и желчная гипертензия, которые поддерживают хронический воспалительный процесс с частыми обострениями [1, 5, 7, 10].
Внутренние желчные свищи чаще встречаются у пожилых людей с длительным (от 3 до 20 лет) анамнезом ЖКБ или язвенной болезни, неоднократно лечившихся по поводу обострения основного заболевания. Свищи, обусловленные ЖКБ, чаще наблюдаются у женщин, а вызванные язвенной болезнью желудка и двенадцатиперстной кишки — у мужчин [7, 8, 14].
В классификации внутренних свищей принято различать полные и неполные, прямые и непрямые, простые и сложные свищи, а также рассматривать их связь с анатомическими структурами [1, 4, 7]. Различают следующие виды билиодигестивных свищей:
-
холецистогастральный;
-
холецистодуоденальный;
-
холецистотрансверзальный;
-
гепатикохоледоходуоденальный;
-
гепатикохоледохогастральный;
-
гепатикохоледохотрансверзальный [1, 4, 9].
При забросе кишечного содержимого в просвет желчного пузыря возникают симптомы холангита, возможно формирование абсцесса печени. При холецистохоледохеальном свище происходит миграция камней из желчного пузыря в просвет общего желчного протока с развитием симптомов холедохолитиаза. Пузырно-ободочные свищи сопровождаются выраженным колитом, частым поносом, что приводит к нарушению водно-солевого, белкового обмена и резкому истощению больного [2, 7, 8, 14].
Дооперационная диагностика желчных свищей требует выполнения таких исследований, как эндоскопическая ретроградная холангиопанкреатикография (ЭРХПГ), дуоденография или ирригография, КТ или МРТ, отличающихся инвазивностью или высокой стоимостью. По этой причине данная патология диагностируется в основном в процессе холецистэктомии во время мобилизации желчного пузыря из перипузырных сращений [7, 10, 14].
Лечение внутренних свищей оперативное, направлено на разобщение органов и ушивание дефекта в кишке. По показаниям проводится холецистэктомия с ревизией внепеченочных желчных протоков. В случае развития острой обтурационной кишечной непроходимости объем операции должен быть минимальным и направленным на адекватное устранение кишечной непроходимости [10].
ПАНКРЕАТИЧЕСКИЕ СВИЩИ
Ряд авторов считают полостные образования, а также свищи, исходящие из поджелудочной железы, самостоятельными формами патологии этого органа. Между тем не менее трех четвертей полостных образований (псевдокисты) и практически все свищи поджелудочной железы являются проявлениями панкреатита и возникают в результате осумкования, а затем вялотекущего гнойного расплавления крупных очагов панкреонекроза и нарушения естественного оттока секрета железы в двенадцатиперстную кишку из-за рубцовых и инфильтративных изменений в зоне протоковой системы [1, 7, 9, 13].
Панкреатические свищи подразделяют на наружные и внутренние. Поскольку спонтанный прорыв гноя или панкреатического секрета через кожу из глубоко расположенной поджелудочной железы практически невозможен, наружные свищи всегда формируются после операций по поводу острого или хронического панкреатита, а также после вмешательств, связанных с травмой поджелудочной железы [3, 5, 9, 13].
Внутренние свищи, напротив, обычно возникают спонтанно в результате естественного отторжения инфицированных очагов панкреонекроза и окружающего их гноя, часто содержащего панкреатический секрет, в соседние полые органы (желудок, двенадцатиперстную кишку, поперечную ободочную кишку) [1, 6, 9, 12, 16].
Иногда в результате достаточного дренирования через внутренний свищ может наблюдаться ремиссия или даже клиническое излечение панкреатита. В других случаях через образовавшееся патологическое сообщение может происходить кровотечение из аррозированных сосудов поджелудочной железы в ЖКТ. При прорыве очага из поджелудочной железы или панкреатической клетчатки через диафрагму в плевральную полость возникает плеврит (чаще левосторонний), в этиологии которого может преобладать ферментативный или инфекционный фактор. Прорыв хронического гнойного очага в свободную брюшную полость вызывает перитонит, преимущественно ферментативный [1, 5, 9, 15].
Современная тактика при травматических повреждениях состоит прежде всего в отказе от попыток восстановления анатомической целости железы. Наиболее рациональными считаются эвакуация забрюшинной гематомы, гемостаз и удаление нежизнеспособных тканей, после чего оба конца панкреатического протока тонкими трубками дренируются наружу. Так же дренируется и парапанкреатическая клетчатка. Благодаря такой тактике ограничивается тяжесть травматического панкреатита и предупреждается истечение панкреатического сока в забрюшинное пространство и свободную брюшную полость. Она оказывается спасительной для больного в остром периоде травмы, но неизбежно ведет к формированию панкреатического свища или свищей, подлежащих оперативному закрытию в поздние сроки [6, 9, 16].
Иногда панкреатические свищи могут быть обусловлены операционной травмой, не связанной с панкреатитом, например, свищи формируют при недостаточности панкреатикоеюноанастомоза после панкреатодуоденальной резекции по поводу рака. Однако и в этом случае причиной недостаточности анастомоза и последующего свища чаще всего является травматический панкреатит в торцевой части культи поджелудочной железы [3, 4, 7, 11].
Лечение при наличии стойких рецидивирующих наружных панкреатических свищей должно быть направлено в первую очередь на устранение причин, способствовавших возникновению свища и поддерживающих его персистенцию: затруднения оттока панкреатического секрета и незавершенности отторжения инфицированных некротизированных тканей (причем у многих больных эти факторы действуют совместно). Лечение панкреатических свищей и ложных панкреатических кист неотделимо от лечения хронического панкреатита. Операция по поводу свища должна состоять в иссечении свищевого хода и в создании хорошего доступа к поджелудочной железе через желудочно-ободочную связку, ревизии железы, вскрытии и опорожнении полостей (ложных кист), содержащих гной и остатки неотторгшихся тканей, с последующим дренированием. Если свищ исходит из главного панкреатического протока или сообщается с ним, проток широко вскрывается и формируется панкреатикоеюноанастомоз. При наличии гнойных кист проток дренируется наружу, а свищ после этого закрывается или самостоятельно, или в результате выполнения второго этапа операции. Чаще всего формируется продольный панкреатикоеюноанастомоз с выключенной по Ру петлей (операция Пуэстоу-I). Эта операция фактически превращает наружный свищ в надежно функционирующий внутренний. Если источником свища является дистальная часть панкреатического протока или дистально расположенная ложная киста поджелудочной железы, прибегают к ампутации хвоста железы с наложением дистального панкреатикоеюноанастомоза (Пуэстоу-II) [1, 6, 9].
Внутренние панкреатические свищи при благоприятном течении могут оставаться недиагностированными вплоть до появления осложнений, например кровотечения в ЖКТ. Их удается распознать при проведении ЭГДС или контрастного рентгенологического исследования желудка и двенадцатиперстной кишки по затекам контраста в направлении поджелудочной железы. ЭРХПГ не всегда является безопасной из-за возможности обострения панкреатита [1, 9, 11, 13].
С внутренними панкреатическими свищами, сообщающимися с серозными полостями (грудной, брюшной), приходится сталкиваться при возникновении связанных с ними осложнений (например, кровотечения из сосудов поджелудочной железы в просвет ЖКТ). Иногда недиагностированный ранее внутренний свищ выявляется и устраняется во время оперативного вмешательства по поводу хронического панкреатита или сопутствующих ему патологических состояний (панкреатических или парапанкреатических псевдокист). При этом элементом вмешательства должно быть обеспечение внутреннего или (временно) наружного оттока из зоны патологических изменений в железе, поддерживавших внутренний свищ, или радикальное удаление этой зоны, например дистальная резекция железы [6, 7, 9, 12].
Таким образом, существуют объективные сложности как в своевременной диагностике, так и в лечении билиарных и панкреатических свищей. Приводим собственное клиническое наблюдение, иллюстрирующее вышесказанное.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Больная А., 55 лет, поступила 25.08.2015 в ФГБУ «Федеральный научно-клинический центр специализированных видов медицинской помощи и медицинских технологий Федерального медико-биологического агентства России» (далее — ФНКЦ ФМБА России) с жалобами на периодические боли в эпигастрии, прогрессирующую потерю в весе (до 30 кг за 3 месяца), тошноту, прогрессирующую слабость, неоформленный стул и эпизоды гипертермии.
Пациентка наблюдается более 10 лет по поводу ЖКБ. Перенесла механическую желтуху на фоне холедохолитиаза, холангит в апреле 2015 г. со стационарным лечением в ФНКЦ ФМБА России. 17.04.2015 были выполнены ЭРХПГ, эндоскопическая папиллосфинктеротомия, назобилиарное дренирование с клинико-лабораторным эффектом, рекомендовано плановое выполнение холецистэктомии через 2-3 месяца. Через 1,5 месяца (в июне 2015 г.) больная перенесла острый панкреатит с исходом в постнекротические кисты, также была пролечена консервативно в нашем стационаре с положительным эффектом, выписана без осложнений (рис. 1, 2).
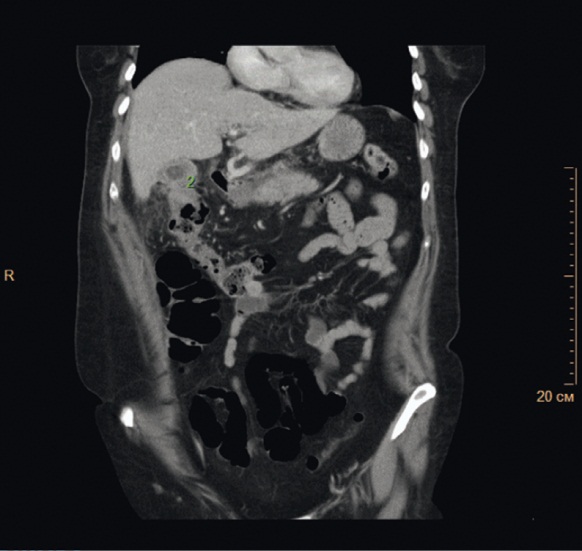
Рис. 1. Компьютерная томограмма брюшной полости с контрастным усилением (15.06.2015). Поджелудочная железа обычно расположена, в размерах не увеличена, с четкими контурами, равномерно накапливает препарат. По ее передней поверхности в области головки и перешейка железы определяются дополнительные структуры жидкостной плотности с четкими контурами, не накапливающие контрастный препарат, размерами 22 × 15 мм и 19 × 17 мм (1). Фото авторов
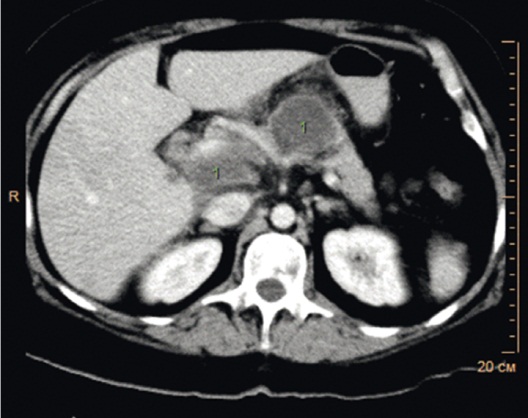
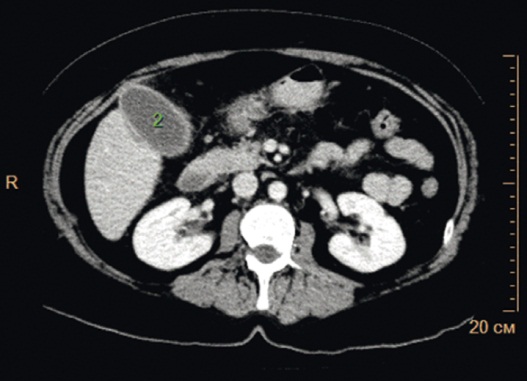
Рис. 2. Компьютерная томограмма брюшной полости с контрастным усилением (15.06.2015). Печень обычно расположена, не увеличена в размерах, с ровными, четкими контурами. Плотность ее не снижена. Структура паренхимы печени гомогенная, участков патологического накопления препарата не выявлено. Внутри- и внепеченочные желчные протоки не расширены. Элементы ворот дифференцированы, патологически не изменены. Желчный пузырь не увеличен в размерах, не деформирован, содержимое его гомогенно, стенки нерезко утолщены (2). Фото авторов
Данные лабораторных исследований при госпитализации
Клинический анализ крови (25.08.2015): лейкоциты — 13,8 × 109/л; эритроциты — 4,47 × 1012/л; гемоглобин — 11,5 г/дл; гематокрит — 32,6%; тромбоциты — 563 × 109/л; СОЭ по Вестергрену — 96 мм/ч.
Биохимический анализ крови (25.08.2015): ГГТП — 35 Ед/л; ЩФ — 124 Ед/л; панкреатическая амилаза крови — 19 Ед/л; АСТ — 11 Ед/л; АЛТ — 10 Ед/л; билирубин общий — 12,5 мкмоль/л; билирубин прямой — 3,6 мкмоль/л; билирубин непрямой — 8,9 мкмоль/л; альбумин общий — 36 г/л; общий белок — 75 г/л; глюкоза — 5,2 ммоль/л; мочевина — 3,3 ммоль/л; креатинин — 66 мкмоль/л.
Анализ на онкомаркеры (26.08.2015): раково-эмбриональный антиген СЕА — 0,73 нг/мл (норма 0-5); раковый антиген СА 19-9 — 2,39 Ед/мл (норма 0-37).
УЗИ гепатобилиарной системы (25.08.2015). Изменения паренхимы печени и поджелудочной железы диффузного характера. Очаговые образования в паренхиме печени — вероятно, гемангиомы. Желчный пузырь деформирован за счет перегиба, в полости определяются взвесь и конкременты, стенки утолщены, слоистые.
Видеоэзофагогастродуоденоскопия (25.08.2015). Внутренний свищ, дренируемый в желудок. Оттеснение задней стенки антрального отдела желудка извне. Эндоскопические признаки кисты поджелудочной железы. Гастрит. Состояние после эндоскопической папиллосфинктеротомии.
КТ брюшной полости и забрюшинного пространства с контрастным усилением (26.08.2015). Исследование проведено до и после внутривенного введения 100 мл йодсодержащего контрастного препарата йопромид (рис. 3-5): под диафрагмой по латеральной поверхности печени на уровне VII-IX ребер определяется жидкостная структура размерами 4,5 × 3,3 × 5,0 см, содержащая единичный мелкий пузырек воздуха, имеющая толстую капсулу с нечеткими неровными контурами, инфильтрирующая переднюю брюшную стенку, интимно прилежащая к дну желчного пузыря. Помимо этого, жидкостная структура вытянутой формы с аксиальными размерами 2,1 × 0,8 см определяется в воротах печени (по медиальной поверхности на уровне S1) с наличием свищевого хода толщиной 0,9 см, дренирующегося в желудок. В воротах печени определяется аналогичная жидкостная структура размерами 1,8 × 1,3 см, складывается впечатление о ее сообщении с нисходящей частью двенадцатиперстной кишки. Желчный пузырь в размерах не увеличен, стенки утолщены до 7 мм, содержимое его плотное. Холедох не расширен, стенки не утолщены. Печень обычно расположена, с ровными четкими контурами, в размерах не увеличена. Внутри- и внепеченочные желчные протоки не расширены. Элементы ворот дифференцированы, патологически не изменены. Поджелудочная железа обычно расположена, в размерах не увеличена, однородной структуры, с ровными контурами. Вирсунгов проток не расширен. Парапанкреатическая клетчатка не изменена. Видимые части мягких тканей и легких — без патологических изменений. Данных о наличии увеличенных лимфатических узлов брюшной полости и забрюшинного пространства не получено. Заключение: поддиафрагмальный абсцесс.
Рис. 3. Компьютерная томограмма брюшной полости с контрастным усилением (26.08.2015). Визуализируются постнекротическая киста в малом сальнике, свищевой ход толщиной 0,9 см (указан стрелкой), дренирующийся в желудок. Фото авторов
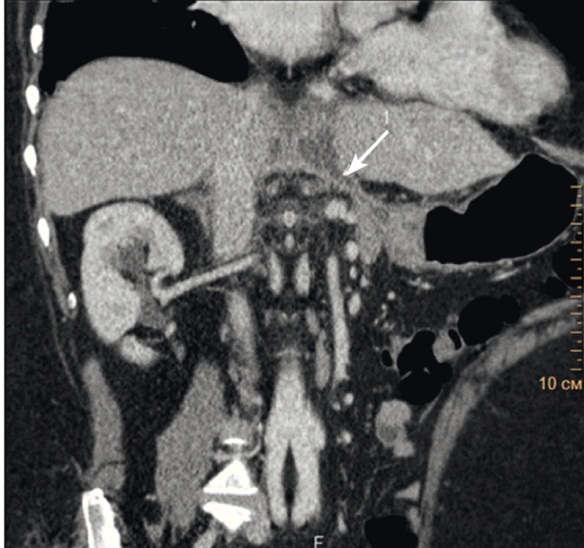
Рис. 4. Компьютерная томограмма брюшной полости с контрастным усилением (26.08.2015). Визуализируются острый холецистит с исходом в инфильтрат (2), перипузырный абсцесс размерами 4,5 × 3,3 × 5,0 см (3). Фото авторов
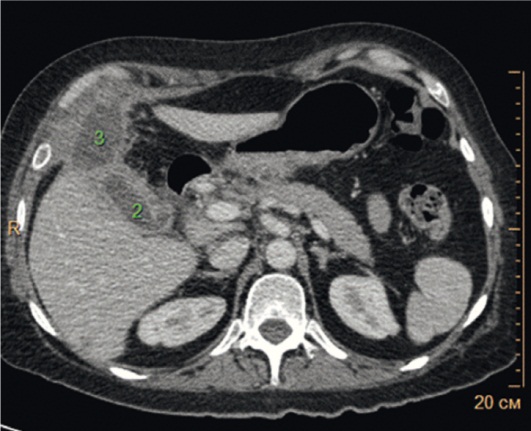
Рис. 5. Компьютерная томограмма брюшной полости с контрастным усилением (26.08.2015). Визуализируются перипузырный абсцесс размером 4,5 × 3,3 × 5,0 см, свищ с печеночным углом ободочной кишки (2). Фото авторов
С учетом рецидивирующего характера болей, постоянных обострений калькулезного холецистита и выявленных несанированных гнойных очагов и свищей больная была подготовлена к срочной операции (подготовка в рамках системы Fast Track).
Из протокола операции (26.08.2015): под комбинированным обезболиванием (эндотрахеальным наркозом, перидуральным пролонгированным обезболиванием наропиновой помпой) произведена верхне-срединная лапаротомия с обходом пупка слева. В брюшной полости выпота, асцита нет, париетальная и висцеральная брюшина не изменена, без высыпаний и наложений. Произведена ревизия брюшной полости. Желчный пузырь в плотном инфильтрате с сальником и печеночным углом ободочной кишки. При разделении инфильтрата и отделении сальника вскрыт перипузырный абсцесс. Желчный пузырь 9 × 6 × 3 см, стенки резко инфильтрированы, в просвете конкременты до 1,5 см. Выявлен свищ с печеночным углом ободочной кишки, свищевое отверстие в толстой кишке после ее отделения из инфильтрата — до 5-6 мм. Выполнена холецистэктомия от шейки, пузырный проток диаметром 5-6 мм лигирован капроном 3,0. Холедох до 0,7 см, конкрементов не содержит. Свищевое отверстие в ободочной кишке иссечено, дефект в стенке толстой кишки ушит викрилом 2,0 отдельными узловыми швами двурядным швом. Произведена ревизия сальниковой сумки. Обнаружены выраженный спаечный процесс и сращения в области малой кривизны. Опорожнен осумкованный гнойник с детритом размерами до 1,5 × 2,0 см в области малого сальника, прилежащий к телу поджелудочной железы (исход постнекротической кисты). Свищевой дефект в стенке желудка четко не визуализируется, несмотря на мобилизацию на протяжении 5,0 см малой кривизны и заведение в просвет желудка метиленовой сини через назогастральный зонд. С помощью интраоперационной эзофагогастроскопии выявлено отверстие свища диаметром до 0,2 см в области угла желудка, по малой кривизне. Свищевое отверстие в желудке ушито викрилом 2,0 отдельными узловыми швами двурядным швом. При ревизии полости кисты признаков ее связи с панкреатическим протоком не обнаружено. Выведены дренажи к ложу желчного пузыря и в сальниковую сумку. На плановое патогистологическое исследование направлены желчный пузырь, сальник со стенки перипузырного абсцесса и иссеченный свищ со стенкой ободочной кишки.
В послеоперационном периоде проводили инфузионную, антибактериальную (цефоперазон + сульбактам 2,0 г × 4 раза в сутки внутривенно), антисекреторную (Октреотид (ЗАО «Фарм-Синтез») 100 мкг × 3 раза в сутки подкожно), симптоматическую терапию, профилактику тромбоэмболических осложнений, перевязки, раннюю активизацию в бандаже. Проводилось перидуральное обезболивание регулируемой помпой с раствором ропивакаина. Течение послеоперационного периода без осложнений. Послеоперационная рана без признаков воспаления, инфильтрации, зажила первичным натяжением. На 3-и сутки после операции удалены дренажи. В удовлетворительном состоянии 08.09.2015 пациентка выписана из хирургического стационара.
Патолого-анатомическое заключение
1. Два фрагмента стенки желчного пузыря. Один — с участками диффузной круглоклеточной инфильтрации с примесью сегментоядерных лейкоцитов, наиболее выраженной в пределах слизистой оболочки, на фоне склероза стенки желчного пузыря. На серозной оболочке наложения лейкоцитарно-некротического детрита и фибрина, расположенный отдельно узкий полосовидный фрагмент ткани печени. В другом фрагменте — стенка желчного пузыря с прилежащим фрагментом ткани печени с участками круглоклеточной инфильтрации. Фрагмент фиброзно-жировой ткани с участками круглоклеточной инфильтрации с примесью сегментоядерных лейкоцитов. Заключение: хронический калькулезный холецистит, воспалительные изменения окружающей фиброзно-жировой ткани.
2. Фиброзно-жировая ткань с кровоизлияниями и рассеянной круглоклеточной инфильтрацией.
3. Стенка толстой кишки с участками гнойного воспаления.
Таким образом, холедохолитиаз, желчный и панкреатический свищи явились серьезными осложнениями ЖКБ и перенесенного острого панкреатита. При анализе данных литературы [1, 3, 8, 9] отмечено, что дооперационная диагностика пузырно-кишечных желчных свищей у больных с хроническим калькулезным холециститом, а также внутренних панкреатических свищей является сложным процессом, требующим расширения объема обследования за счет инвазивных или дорогостоящих методик. Наличие свищей у нашей пациентки было диагностировано в процессе предоперационного обследования, что вынудило срочно изменить тактику лечения. Данные УЗИ внутренних органов не позволили в полной мере уточнить диагноз до операции. Наиболее информативной была КТ с контрастным усилением, при которой выявили наличие внутренних свищей с желудком и кишечником.
В процессе операции было обнаружено расхождение в характере свища: по данным КТ, желчный свищ связан с двенадцатиперстной кишкой, а интраоперационно выявлено соустье с ободочной кишкой. По нашему мнению, такие особенности расположения свища сложно диагностировать до операции. В доступной нам литературе мы не встретили описания подобного сочетания пузырно-ободочного свища и внутреннего панкреатического свища с желудком.
ЗАКЛЮЧЕНИЕ
Дооперационная диагностика сочетанных свищей холедохопанкреатодуоденальной зоны у больных с калькулезным холециститом, хроническим панкреатитом и кистами поджелудочной железы является сложным процессом. Уточнение диагноза с помощью доступных клинике методик позволяет изменить подходы к оперативному вмешательству и добиться оптимального результата.







