Следует подчеркнуть, что дети и подростки с ВЗК — не маленькие взрослые, они отличаются не только возрастом, но и особенностями заболевания. В частности, для фенотипа ВЗК в подростковом возрасте характерны бóльшая распространенность и протяженность поражения: с вовлечением верхних отделов ЖКТ при БК и более высокой частотой панколита при ЯК. Это приводит к более агрессивному течению заболевания, чаще диктуя необходимость колэктомии у подростков с ЯК [4] и иммуносупрессивной терапии при обоих заболеваниях [5].
Как известно, молодой возраст пациента с БК как предиктор более агрессивного и прогрессирующего течения заболевания служит одним из показаний к более раннему назначению биологической терапии [6]. Важно, что в подростковом возрасте болезнь воздействует на психосексуальное развитие ребенка, возможность его обучения в учебных заведениях, а также на отношение к лечению и приверженность к нему в целом. Кроме того, у пациентов, заболевших в юном возрасте и страдающих ВЗК в течение всей жизни, повышен риск колоректального рака и инвалидизации, чаще возникает необходимость хирургического лечения [7].
Отличаются и модели оказания медицинской помощи детскому и взрослому населению. Так, во взрослой сети на амбулаторный прием пациента отведено меньше времени, и врач беседует с самим (уже совершеннолетним) пациентом, а не с его законным представителем. В детской сети прием больного более длителен, и врач строит диалог, ориентируясь преимущественно на родителей.
Существует разница в лекарственном обеспечении детей и взрослых с приоритетным решением в пользу больных детского возраста. Организация стационарной помощи детям и взрослым также неодинакова [8]. Кроме того, с совершеннолетием у пациентов возникают вопросы материнства и отцовства, профессиональной ориентации, которые не обсуждают в детской сети. Таким образом, процесс перехода юного пациента с хроническим заболеванием из детской во взрослую сеть — не просто смена лечащего врача. Становится понятно, что переход пациента из детской во взрослую сеть (ППДВ) является долгосрочным процессом, а первый визит к взрослому гастроэнтерологу — собственно, процедура передачи — одномоментным действием. Сегодня не установлено, как именно должен проходить процесс ППДВ и каким должен быть формат процедуры передачи.
Специалисты обращают внимание на участие родителей в процессе ППДВ и после передачи подростка. Их поддержка в самом начале взросления очень важна, поскольку родители — самые близкие люди, которым не стыдно задать любой вопрос или пожаловаться [9]. Нередко юный совершеннолетний испытывает стресс во время первых визитов к взрослому гастроэнтерологу, так как мнение родителей имеет для него большее значение, чем рекомендации нового врача. В этом случае чрезвычайно велика роль родителей в поддержке авторитета этого врача, разъяснении необходимости различных исследований и лечебных процедур и соблюдения режима дозирования лекарственных препаратов [9].
Кроме того, родители помогают преодолевать трудности, связанные с учебным процессом. Отметим, что на территории РФ передача пациента совпадает с вступительными экзаменами в вуз или выпуском из школы, что подтверждает необходимость организованного процесса ППДВ с заранее запланированным визитом передачи. Важная задача — подготовка подробной медицинской документации.
Подготовленность подростка к переходу включает знания о заболевании, получаемой терапии и ее возможных побочных эффектах, а также понимание нужности определенных исследований, основные знания об устройстве человеческого тела, навыки самообслуживания, способность принимать решения, касающиеся собственного здоровья и поведения [10]. К навыкам самообслуживания относят способность самостоятельно записаться и прийти на прием к врачу, правильно собрать и сдать анализы, купить или получить по рецепту препараты в аптеке; самостоятельно проводить гигиенические процедуры, например менять калоприемник при наличии стомы.
Очень важен комплаенс, или приверженность пациента к терапии. В нескольких исследованиях продемонстрирована статистически значимо меньшая, чем у взрослых, приверженность к лечению подростков с ВЗК [11, 12]. Низкая приверженность к терапии ухудшает исходы заболевания и увеличивает расходы на лечение в рамках бюджета не только семьи, но и государства [10]. Сегодня положительная роль процесса перехода подтверждена результатами исследований во всем мире. Однако общепринятой модели ППДВ до сих пор не существует, и многоцентровых исследований на данную тему не проведено, что обусловило необходимость нашего исследования и определило его цель.
Цель исследования: сравнить течение заболевания у пациентов с ВЗК, прошедших переход и процедуру передачи из детской во взрослую сеть, и у больных при неорганизованном переходе.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ амбулаторных карт больных ВЗК, находившихся под динамическим наблюдением в Городском центре диагностики и лечения ВЗК (Центр ВЗК) ГКБ № 31 (г. СанктПетербург) и ранее наблюдаемых педиатрами. Выделены две группы больных: 1я группа (n = 17) — дети, наблюдаемые педиатрамиспециалистами по ВЗК СанктПетербургского государственного педиатрического медицинского университета и проходившие переход и процедуру передачи в Центр ВЗК в течение 3–12 мес; 2я группа (n = 13) — ставшие совершеннолетними пациенты с ВЗК, пришедшие в Центр ВЗК неорганизованно (самостоятельно или по рекомендации врачей лечебных учреждений города).
Приверженность к терапии анализировали при помощи шкалы Мориски — Грина [13].
Статистическую обработку выполняли с применением программы Microsoft Excel. Для представления групп использованы среднее значение, среднее отклонение. Различия признаков считали статистически значимыми при р < 0,05 (tкритерий Стьюдента).
РЕЗУЛЬТАТЫ
Обследованы 30 пациентов: 26 больных БК и 4 больных ЯК, среди них 14 девушек и 16 юношей, учившихся в разных учебных заведениях (табл.).
Таблица
Характеристика больных в группах исследования
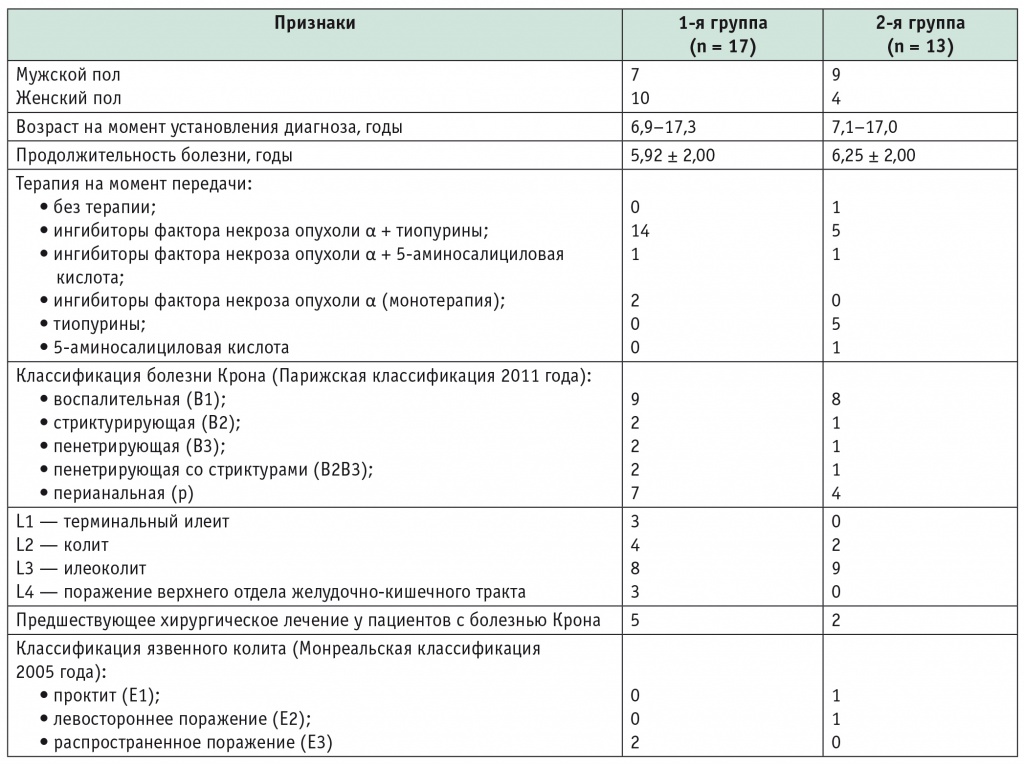
Ингибиторы ФНОα в виде монотерапии либо в комбинации с препаратами 5аминосалициловой кислоты (5АСК) или тиопуринами получали все пациенты 1й группы в качестве базисной терапии и только 6 (46,1%) больных из 2й группы. Один участник 2й группы не получал терапии, так как отказался от обследования и лечения, 5 (38,5%) получали тиопурины, 1 (7,7%) — препараты 5АСК. Длительность наблюдения в Центре ВЗК участников 1й группы составила 19 ± 12 мес, 2й группы — 9 ± 8 мес. Только 2 пациента из 1й группы получали монотерапию ингибиторами ФНОα (инфликсимабом или адалимумабом) и один — в сочетании с 5АСК, остальные принимали ингибиторы ФНОα в комбинации с тиопуринами.
У 7 (53,8%) пациентов 2й группы отмечено отсутствие приверженности к терапии, тогда как в 1й группе все больные были привержены к лечению (р < 0,05).
В течение года потребность в экстренной госпитализации зарегистрирована у 3 (17,6%) пациентов 1й группы и 6 (46,1%) 2й группы (р = 0,06).
Двум пациентам из 1й группы проведено плановое хирургическое лечение, причем вопрос о необходимости операции обсуждали междисциплинарно еще на этапе передачи подростка. На момент исследования в плановом оперативном лечении нуждались двое из 13 больных 2й группы, но показания к нему сформулированы только после первого визита к взрослому гастроэнтерологу.
На визите передачи 9 (52,9%) человек из 1й группы и только 3 (23,1%) из 2й группы (р = 0,09) смогли рассказать о своем заболевании, получаемой терапии и ее возможных побочных эффектах. После передачи под родительской опекой продолжают находиться 8 (47,1%) пациентов 1й группы и 11 (84,6%) человек из 2й группы (р < 0,05).
ОБСУЖДЕНИЕ
В улучшении приверженности к лечению огромную роль играет команда специалистов, участвующих в ППДВ, которые должны объяснить пациенту, ставшему совершеннолетним, необходимость соблюдения режима и приема рекомендуемой дозы препарата. Мы неоднократно встречались с самовольными нарушениями режима приема лекарственного средства молодым взрослым человеком втайне от родителей и врачей. При оценке приверженности к терапии учитывали соблюдение рекомендуемой дозы и кратности приема всех препаратов. В отличие от больных, прошедших процедуру передачи, пациенты 2й группы самовольно нарушали интервал введения ингибиторов ФНОα (инфликсимаба или адалимумаба). Кроме того, они реже посещали специалиста Центра ВЗК: 6 из 13 больных не пришли на повторный прием в течение первого года наблюдения. Безусловно, частота посещения врача пациентом зависит от характера терапии. Как известно, больные, получающие инфликсимаб — препарат для внутривенного введения, — вынуждены регулярно посещать лечебное учреждение, соответственно, они регулярно приходят к врачу в отличие от пациентов, самостоятельно использующих адалимумаб в форме раствора для подкожного введения.
Несмотря на более тяжелое течение заболевания у пациентов, получающих генноинженерную биологическую терапию, потребность в экстренной госпитализации, связанной с обострением основного заболевания, чаще возникала у больных 2й группы, однако небольшой объем выборки не позволяет судить о статистической значимости этого показателя.
Говоря о координации действий врача, родителей и ребенка, следует отметить бóльшую самостоятельность пациентов 1й группы, несмотря на более тяжелое течение их заболевания и более сложный процесс терапии (необходимость получения рецепта на препарат, обеспечения препаратом в аптеке, проведения инъекций или инфузий).
Под родительской опекой мы понимаем явление, когда уже совершеннолетние пациенты приходят к врачу с родителями, при этом с лечащим врачом контактируют в основном они, а также получают в аптеке препараты, записывают пациентов на исследования, на прием к врачу, контролируют прием лекарств и выполнение рекомендаций диетолога. Необходимо отметить, что некоторые пациенты, находящиеся под родительской опекой, не могут ответить на вопросы о своем заболевании и проводимой терапии, что лишний раз подчеркивает необходимость не только вовлечения ребенка в процесс лечения, но и разъяснения родителям, что нужно делегировать полномочия и ответственность детям.
Мы разделяем общепринятое мнение специалистов о ключевых характеристиках ППДВ [14]:
1) в процесс ППДВ вовлечены сам пациент, родители, педиатр и взрослый гастроэнтеролог, представители здравоохранения, отвечающие за организационные вопросы;
2) роли пациентов, родителей, детского и взрослого гастроэнтеролога могут быть различны, но важно заранее установить формат ППДВ;
3) активное участие детей в ППДВ обеспечивает лучшую комплаентность и снижает частоту нежелательных явлений терапии в будущем;
4) идеальная модель ППДВ включает присутствие педиатра и взрослого специалиста по ВЗК в одной клинике (Центре ВЗК);
5) удачный ППДВ определяется формированием у подростка навыков и определенных знаний о ВЗК, самостоятельности и способности принимать решения;
6) следует проводить обучение пациента с учетом возраста, начиная его как минимум за год до процедуры передачи;
7) на протяжении всего процесса ППДВ нужна валидизированная оценка целевых навыков у подростка, которую пересматривают по мере надобности;
8) в процессе ППДВ необходимо обучение родителей воспитанию у ребенка ответственности за его собственное здоровье;
9) передачу пациента следует сопровождать медицинской документацией, тщательно подготовленной педиатрической командой.
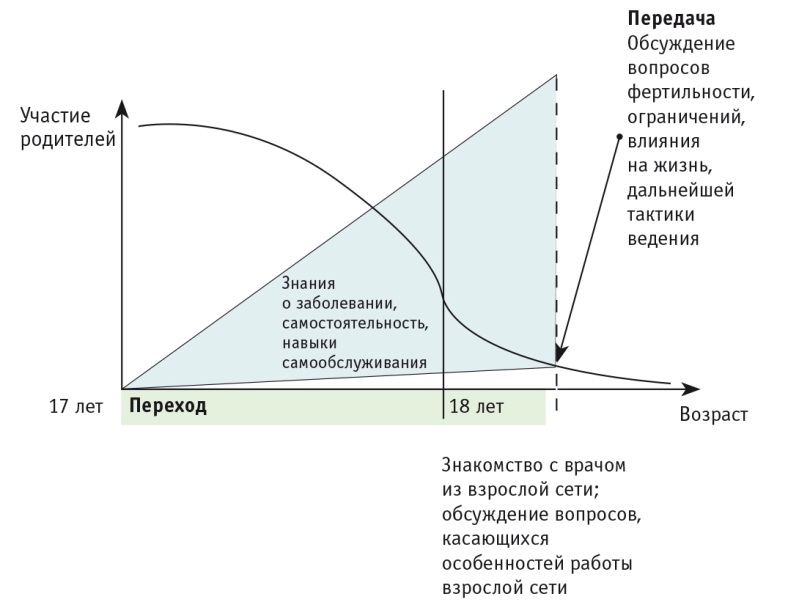
Полученные нами результаты свидетельствуют о несовершенстве процесса ППДВ у пациентов 1й группы, вероятно, обусловленном недостаточно длительным временем перехода по сравнению с предполагаемой схемой (рис.).
Рис. Схема передачи пациента из детской во взрослую сеть
Преимущества ППДВ подростков с ВЗК перед неорганизованным приходом уже совершеннолетнего пациента к взрослому специалисту очевидны: ППДВ обеспечивает лучшую приверженность к лечению, снижает потребность в госпитализации и ускоряет процесс взросления. Кроме того, складывается впечатление о необходимости психологической помощи семьям больных ВЗК при адаптации к новым условиям медицинской помощи в процессе взросления ребенка, появления у него ответственности за свое здоровье.
Кроме того, нужны разработка и внедрение валидных критериев оценки подготовленности подростка к переходу. Например, M. L. Boamah и соавт. сформировали обучающую программу для подростков и их родителей, помогающую расширить их теоретические знания о ВЗК [15, 16].
Следует подчеркнуть важность подготовки полной медицинской документации при передаче пациента взрослому гастроэнтерологу, которому необходимо быстро сориентироваться в анамнезе заболевания, что порой крайне сложно, если пациент приносит пачку перепутанных, зачастую плохо читаемых выписок и мало что может сообщить о себе в отсутствие родителей. Предположить неэффективность такого визита нетрудно. Именно поэтому чрезвычайно актуальна тема планомерного перехода пациента с ВЗК из детской сети во взрослую с формированием согласованной команды специалистов, опирающихся на единые критерии ведения больных ВЗК.
ЗАКЛЮЧЕНИЕ
Необходимы обеспечение процесса перехода и процедуры передачи пациентов с воспалительными заболеваниями кишечника из детской во взрослую сеть, разработка оптимальной модели перехода, а также проспективные исследования с целью определения критериев удачной передачи больных из детской сети к специалисту взрослой сети.







