Рак яичников занимает первое место в структуре причин смерти от онкогинекологических заболеваний в России[1]. На момент постановки диагноза III–IV стадию заболевания имеют 61,4% пациенток[2], так как рак яичников чаще всего протекает бессимптомно на ранних стадиях.
Подход к лечению рака яичников, как правило, является комплексным и включает в себя операцию и химиотерапию, в том числе препаратами платины. При проведении хирургического лечения выполняют экстирпацию матки с придатками, удаление большого сальника и процедуры хирургического стадирования[3].
У больных репродуктивного возраста операция влечет за собой потерю фертильности и менопаузу. Это становится причиной гормональных нарушений и негативным образом отражается на психологическом статусе пациенток. Проведение химиотерапии по поводу рака яичников может обусловливать возникновение слабости, тошноты, рвоты, нефротоксичности, центральной нейротоксичности и периферической полинейропатии, алопеции и других нежелательных побочных явлений.
Наличие онкологического заболевания и проводимое лечение травмируют психику пациенток. Расстройства психологического состояния у больных раком, обусловленные данными причинами, впервые были описаны А. М. Sutherland в 1956 г. В этой работе отмечено, что пациенты, страдающие раком, испытывают особую тяжелую форму стресса, причиной которого является угроза инвалидизации, социальной изоляции и смерти[4]. По данным метаанализа 94 исследований, включивших 14 078 пациентов, опубликованного в The Lancet Oncology в 2011 г.[5], 30–40% онкологических больных имеют различные сочетания расстройств психики, большинство из которых напрямую связаны с онкологическим заболеванием и процессом его лечения.
Для обобщения всех переживаний онкологических больных Международное общество психоонкологии предложило термин «дистресс». Дистресс — это мультифакториальное неприятное эмоциональное переживание в психосоциальной, социальной и/или духовной сферах, которое мешает справляться с болезнью, ее симптомами и лечением[6, 7]. Был предложен именно термин «дистресс», так как он менее стигматизирован, чем такие понятия, как «психиатрический», «психосоциальный», «эмоциональный», он звучит более «нормально» и является менее «раздражающим» для пациентов. Дистресс в той или иной степени присутствует у всех больных раком. Термин «дистресс» включает в себя большой спектр понятий: от «нормальных» реакций, таких как страхи и беспокойство, до психиатрических расстройств — депрессии, посттравматического стрессового расстройства, острых и преходящих психотических расстройств[8].
Важно отметить, что Международное общество психоонкологии вкладывает в понятие «дистресс» другой смысл, чем Ганс Селье (по определению Селье, дистресс — это стресс, связанный с выраженными негативными эмоциями, оказывающий вредное влияние на здоровье[9]).
Цель обзора: продемонстрировать актуальность и клиническую значимость психологического дистресса у больных раком яичников.
В большинстве исследований дистресс изучался на смешанных выборках онкологических пациентов с различными нозологиями и стадиями процесса. Так, в одном из наиболее крупных отечественных исследований, посвященном скринингу дистресса у онкологических больных (n = 4113), его распространенность составила 41%, причем данное состояние чаще диагностировали у женщин (72%) по сравнению с мужчинами (28%). Чаще всего дистресс выявляли у больных раком молочной железы (21–22%) и опухолями женской репродуктивной системы (16–18%). Важно отметить, что авторы не выделяют больных раком яичников в отдельную группу, говоря в общем о пациентках с онкогинекологическими заболеваниями[10].
В ряде работ зарубежных авторов продемонстрирована широкая распространенность дистресса среди больных раком яичников[11–14]. В 2016 г. S. Watts и соавт. опубликовали крупный метаанализ 24 исследований, включивший 3623 пациенток с раком яичников, в котором распространенность дистресса составила 20–30%[15]. По данным исследования, проведенного в 2016 г. на базе кафедры онкологии и лучевой терапии Московского государственного медикостоматологического университета им. А. И. Евдокимова, в которое были включены пациентки с раком яичников (n = 70), дистресс был диагностирован у 57,1%[11].
К факторам риска развития дистресса относятся молодой возраст и рецидив заболевания[12]. В исследовании Н. А. Сирота и Д. В. Московченко феномен «беспокойства о прогрессировании заболевания» рассматривается в качестве одного из наиболее часто встречающихся источников психологического дистресса у больных раком яичников[16].
ВЛИЯНИЕ ПСИХОЛОГИЧЕСКОГО ДИСТРЕССА НА КАЧЕСТВО ЖИЗНИ И ВЫЖИВАЕМОСТЬ БОЛЬНЫХ РАКОМ ЯИЧНИКОВ
Лечение пациентов с онкологическими заболеваниями преследует две цели: увеличение общей выживаемости и поддержание приемлемого качества жизни [17].
Дистресс у больных раком яичников является независимым фактором, снижающим качество жизни[11, 13], ухудшающим переносимость терапии и усиливающим выраженность симптомов заболевания[14].
Менее вероятно, что пациентки с дистрессом будут проходить регулярные обследования, выполнять рекомендации по основной и поддерживающей терапии. Необходимо отметить, что больные с клинически значимым дистрессом чаще курят и злоупотребляют алкоголем[8].
Интересны результаты поданализа исследования Gynecologic Oncology Group 0218, включившего 1152 больных раком яичников III–IV стадии, которым проводили послеоперационную химиотерапию в комбинации с бевацизумабом или плацебо. Качество жизни пациенток оценивали перед началом химиотерапии и в процессе лечения. У больных с высоким качеством жизни медиана общей выживаемости составила 45,6 месяца, с низким качеством жизни — всего 37,5 месяца (р < 0,001). Рост качества жизни статистически значимо снижал риск прогрессирования заболевания и смерти в исследуемой группе[18].
В экспериментальных и клинических исследованиях установлен механизм прямой связи между дистрессом и прогрессированием опухолевого процесса[19, 20]. Под воздействием постоянного дистресса происходит активация гипоталамогипофизарнонадпочечниковой оси и выработка большого количества катехоламинов: норадреналина и адреналина. В связи с этим повышается содержание катехоламинов в сыворотке крови и опухолевой ткани. Катехоламины связываются с адренорецепторами опухолевых клеток и клеток опухолевого микроокружения. Хроническая адренергическая стимуляция активирует процессы неоангиогенеза, роста опухоли, инвазии и миграции опухолевых клеток (рис. 1).
Рис. 1. Прогрессирование опухолевого процесса под влиянием дистресса [19, 20]
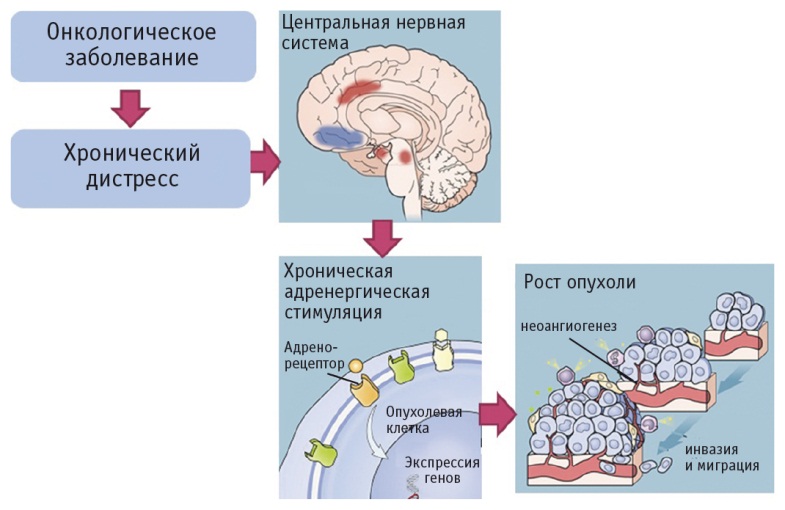
В ряде экспериментальных исследований показано, что норадреналин стимулирует неоангиогенез, действуя на β2адренорецепторы опухолевых клеток рака яичников человека линий HeyA8 и SKOV3ip1[21]. Схожие результаты были получены в экспериментах на животных — иммунокомпрометированных мышах, которым были подсажены клетки рака яичников человека[22].
В исследовании 2015 г. J. L. Watkins и соавт., в которое вошли 1425 больных раком яичников, получавших платиносодержащую химиотерапаию, 193 принимали βблокаторы по поводу сопутствующей кардиальной патологии. Медиана общей выживаемости у получавших βадреноблокаторы составила 47,8 месяца, а у остальных — 42,0 месяца (р = 0,04). При этом у участниц, принимавших неселективные βадреноблокаторы, медиана общей выживаемости — 94,9 месяца (p < 0,001 при сравнении с пациентками, не получавшими βадреноблокаторы)[23].
ДИАГНОСТИКА И КОРРЕКЦИЯ ДИСТРЕССА
При работе с онкологическими больными представляется сложной и очень важной задачей отличить нормальную реакцию психики на происходящее от патологической. В США[24], странах Евросоюза[25] и Великобритании[26] существуют рекомендации по скринингу и коррекции дистресса у онкологических больных. Международным обществом психоонкологии в 2011 г. предложен стандарт оказания помощи пациентам со злокачественными новообразованиями, согласно которому необходимо определять уровень дистресса по шкале от 0 до 10 наряду с пульсом, давлением, температурой тела, частотой дыхательных движений и выраженностью болевого синдрома[7]. Согласно данному стандарту, обязательно также наличие медицинского психолога в мультидисциплинарной команде, занимающейся лечением онкологических больных. Согласно рекомендациям Национальной противораковой сети США, скрининг на наличие дистресса должен проводиться при каждом визите пациента к онкологу[24].
Дистресс является параметром, оценку которого можно получить только от самого пациента. Для этого используются специальные инструменты — опросники, которые заполняет больной. Для диагностики дистресса создан ряд опросников. Наиболее удачный и информативный, на наш взгляд, — Screening Tools for Measuring Distress (Скрининговый опросник дистресса), разработанный Национальной противораковой сетью США и валидизированный на различных выборках онкологических пациентов[27]. Данный опросник служит для определения уровня и причин дистресса и является удобным инструментом для использования в повседневной клинической практике.
Его характеризуют краткость, простота заполнения и легкость интерпретации данных. Методика позволяет клиницисту обратить внимание на жалобы пациента, которые могут быть пропущены в ходе опроса и иметь важное клиническое значение для диагностики симптомов заболевания и осложнений лечения. Эти жалобы могут способствовать развитию дистресса и снижению качества жизни онкологических больных.
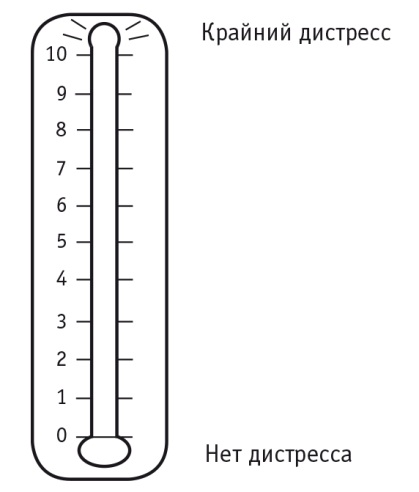
Скрининговый опросник дистресса состоит из двух частей: термометра дистресса, позволяющего определить его уровень по шкале от 1 до 10 (рис. 2), и списка из 39 вопросов для выявления причины дистресса (социальные, психологические, физиологические и духовные проблемы). При отметке на термометре от 0 до 3 имеет место дистресс легкой степени, при отметке от 4 до 10 — клинически значимый дистресс. Пациенты с клинически значимым дистрессом нуждаются в нивелировании причин его возникновения: проведении поддерживающей терапии, психологического консультирования, психофармакотерапии и помощи социальных работников[24, 25].
Рис. 2. Термометр дистресса[24]
Врач может уменьшить степень выраженности дистресса больных, ответив на вопросы о диагнозе и лечении заболевания. Это связано с тем, что зачастую пациенты вынуждены получать интересующую их информацию из различных, не всегда проверенных источников, которые могут противоречить друг другу и вводить в заблуждение, тем самым усугубляя дистресс. Повторная оценка дистресса после всех мероприятий, направленных на его нивелирование, позволяет скорректировать проводимую терапию[8].
У онкологических больных для выявления эмоционального дистресса широко применяется Госпитальная шкала тревоги и депрессии (Zigmond A. S., Snaith R. P., 1983)[28]. Согласно данным крупного систематического обзора A. Vodermaier и соавт., специфичность данного опросника в отношении выявления дистресса составляет до 96%, чувствительность — до 94%[29]. Для диагностики психологического дистресса также можно использовать опросник депрессивности Бека (Beck A. T., 1961)[30] (чувствительность — 52–93%, специфичность — 90–92% [29]). Однако их интерпретация в большинстве случаев затруднительна для клинициста в связи с дефицитом времени. Кроме того, данные опросники позволяют получить информацию только о психологическом состоянии пациента, не затрагивая физиологические аспекты[29].
ЗАКЛЮЧЕНИЕ
Дистресс широко распространен среди больных раком яичников. Он ухудшает качество жизни и прогноз заболевания в данной группе пациенток. Своевременная диагностика дистресса и определение его причин позволят разработать дифференцированный подход к оказанию медицинской, психологической и социальной помощи всем больным раком яичников. Это позволит улучшить качество жизни пациенток и, возможно, увеличит их общую выживаемость.







