Острый бронхит — воспалительное заболевание бронхов, обычно вирусной природы, сопровождающееся кашлем и продолжающееся до 3 недель.
Кашель — главный клинический признак острого бронхита. При остром бронхите в начале болезни он может быть сухим, надсадным, болезненным в течение 2–3 дней. Затем появляется мокрота слизистого, реже слизистогнойного характера, кашель становится более мягким и проходит через неделю. Однако в некоторых случаях после перенесенного острого бронхита или трахеита он может беспокоить пациента от 2 до 6 недель. Это так называемый постинфекционный кашель. В его основе лежат обширное нарушение целостности эпителия и распространенное воспаление в верхних и/или нижних дыхательных путях, иногда сочетающиеся с транзиторной гиперреактивностью дыхательных путей. Другим патогенетическим механизмом является избыточное образование бронхиального секрета и нарушение его клиренса. При активном воспалительном процессе повышается чувствительность рефлексогенных зон слизистой оболочки бронхов, что и вызывает надсадный, лающий, мучительный кашель [2]. Приступы кашля могут провоцироваться любыми раздражающими воздействиями: низкой температурой, резкими запахами, табачным дымом и др. При остром бронхите возможно развитие бронхообструктивного синдрома, проявляющегося одышкой, свистящим дыханием [3].
Таким образом, можно выделить два ключевых звена, утяжеляющих кашель при остром бронхите: нарушение мукоцилиарного клиренса и бронхообструктивный синдром.
Многие лекарственные препараты, применяемые в пульмонологии, способны изменять количественные и качественные характеристики бронхиального секрета, влиять на функцию мерцательного эпителия и легочный клиренс, улучшать бронхиальную проходимость [2].
Это довольно гетерогенный класс лекарственных средств с различными механизмами действия, включающий три основные группы: мукоактивные препараты, изотонические и гипертонические растворы поваренной соли, бронхолитики.
В последнее время стали все шире применяться комбинированные препараты, улучшающие легочный клиренс, в состав которых входят бромгексин, гвайфенезин, сальбутамол, ментол.
Джосет — один из таких комбинированных препаратов. Форма выпуска: сироп 100 мл. В 5 мл сиропа содержатся сальбутамола сульфат 1,205 мг (что эквивалентно 1 мг сальбутамола), бромгексина гидрохлорид 2 мг, гвайфенезин 50 мг и левоментол 0,5 мг.
Джосет одновременно воздействует практически на все звенья патогенеза острых и хронических бронхолегочных заболеваний, сопровождающихся образованием трудноотделяемого вязкого секрета. Остается недостаточно изученной эффективность препарата при острых респираторных заболеваниях в реальной клинической практике. Не существует понятных рекомендаций для врача первичного звена по выбору мукоактивного препарата для успешной терапии острого бронхита.
Цель исследования: сравнительная оценка назначения муколитика и β2-агониста или только муколитика для выработки наиболее эффективной и безопасной стратегии лечения острого бронхита.
Материалы и методы
В исследование вошли 82 взрослых пациента с острым бронхитом вирусной этиологии. Их средний возраст составил 38,16 ± 12,8 года. На первом этапе все больные были осмотрены врачом общей практики, получено информированное согласие на участие, заполнена анкета, проведена рандомизация, назначено лечение в соответствии со стандартом и клиническими рекомендациями по терапии острого бронхита.
После рандомизации с помощью конвертов были сформированы две группы: больные 1-й группы (n = 44, из них 15 мужчин; средний возраст — 38,22 ± 12,9 года) получали Джосет; пациенты 2-й группы (n = 38, из них 8 мужчин, средний возраст — 38,07 ± 12,8 года) — амброксол. Оба препарата применяются в виде сиропа в соответствии с инструкцией по применению. Длительность терапии определялась клиникой основного заболевания — острого бронхита.
Группы были однородны по возрасту и полу, что дало право провести сравнительный анализ. Исследование проведено в 2016 г. в четырех лечебнопрофилактических учреждениях Самарской области.
Критерии исключения [4]:
- возраст старше 60 лет;
- заболевания сердечнососудистой системы (ХСН, гипертоническая болезнь с терапией ингибиторами АПФ);
- заболевания ЖКТ (гастроэзофагеальная рефлюксная болезнь);
- внебольничная пневмония;
- хронические заболевания респираторного тракта (хронический бронхит, ХОБЛ, бронхиальная астма, бронхоэктатическая болезнь);
- синдром постназального затека;
- прием пероральных глюкокортикоидов;
- СД;
- онкологические заболевания;
- психические расстройства.
Статистическая обработка полученных данных произведена с помощью пакета прикладных программ Statistica 10.0. Различия считали статистически значимыми при р < 0,05.
Результаты и обсуждение
Все пациенты, обратившиеся к врачу, отмечали проявления простуды, которые укладывались в диагноз острого респираторного заболевания. Ведущий симптомом (кашель) в среднем наблюдался с частотой 8,2 ± 3,7 раза в сутки и имел интенсивность по ВАШ 6,52 ± 1,64 балла. Систолическое АД — 118 ± 13,32 мм рт. ст., диастолическое АД — 76,09 ± 9,12 мм рт. ст.
Первый визит к врачу продемонстрировал, что из медикаментов пациенты принимали дома. В основном это было самолечение! Помимо «обязательной» симптоматической терапии антипиретиками и парацетамолом, в структуре лекарственных препаратов преобладали антибиотики — 39,6%. Данный факт отражает общую тенденцию чрезмерно частого употребления антибактериальных препаратов при остром бронхите [5]. Противовирусные препараты принимали только 2 (2,4%), муколитики — 20 (24,4%) отхаркивающие средства растительного происхождения — 9 (11,0%) человек, 8 (9,7%) использовали препараты других групп. Еще 8 (9,7%) пациентов не принимали лекарственные препараты вообще.
Из 82 участников исследования 6 не явились на повторные визиты. Это были пациенты 2й группы, поэтому она оказалась меньше по численности, чем 1я. Результаты обследования представлены в таблице.
Таблица
Результаты обследования пациентов с острым бронхитом
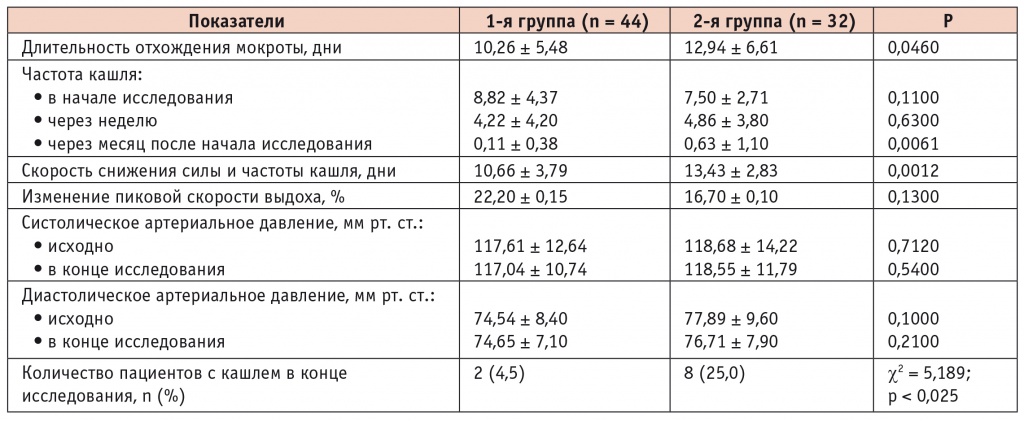
Анализ полученных результатов показал, что длительность отхождения мокроты у лиц с острым бронхитом, принимавших Джосет, была на 2,7 дня меньше (р = 0,046), а сила и частота кашля снизились на 2,8 дня быстрее (р = 0,0012), чем у участников 2й группы. Кашель у больных обеих групп держался недолго, но к концу наблюдения в 1й группе кашляющих было 2 (4,5%), а во 2й группе — 8 (25,0%) (р < 0,025).
Развитие воспаления при остром бронхите в начале заболевания сопровождалось проявлением бронхиальной обструкции, проявляющейся снижением пиковой скорости выдоха, которая снова повышалась на фоне лечения у пациентов обеих групп. Но статистически значимого отличия по этому показателю между группами не было, хотя в 1й группе он превысил таковой во 2й и составил почти 20%. Следует отметить, что исследование преследовало цель оценить лечение острого бронхита в реальной врачебной практике, поэтому проводилась только пикфлоуметрия. Если у врача в офисе был бы спирометр, то степень статистической значимости отличий между группами была бы больше и действие сальбутамола, входящего в состав препарата Джосет, было бы подтверждено. Присутствие этого β2-агониста давало лучший клинический эффект при терапии острого бронхита по сравнению с монотерапией муколитиком.
Отсутствие динамики АД в обеих группах продемонстрировало, что препарат не вызывает его подъем, что доказывает безопасность Джосета при терапии острого бронхита.
Наши результаты согласуются с опубликованными ранее работами по изучению использования аналогичной комбинации муколитика и β2-агониста (Аскорила) при лечении постинфекционного кашля [6, 7]. В этих исследованиях также показаны преимущества комбинированной терапии перед моноторепией муколитиком, выражающиеся в более быстром уменьшении интенсивности дневного и ночного кашля.
ЗАКЛЮЧЕНИЕ
В большинстве случаев в качестве патогенетической и симптоматической терапии можно рекомендовать пациенту комбинацию муколитика и β2-агониста, которая одновременно действует на все звенья патогенеза острого бронхита, предотвращая развитие инфекционных осложнений. Комбинированный препарат Джосет показал эффективность и безопасность при лечении кашля при остром бронхите.







