ВВЕДЕНИЕ
Гестационный сахарный диабет (ГСД) и преэклампсия (ПЭ) являются распространенными осложнениями беременности, которые могут привести к неблагоприятным исходам как для матери, так и для плода[1]. ПЭ — патологическое состояние, возникающее после 20 недели гестации, — встречается у 2–8% беременных во всем мире, сопровождается артериальной гипертензией (АГ) в сочетании с протеинурией и зачастую — отеками и проявлениями полиорганной дисфункции[2]1. ГСД представляет собой заболевание, характеризующееся гипергликемией, впервые выявленной во время беременности, но не соответствующей критериям манифестного СД[3]. Его распространенность непрерывно растет независимо от социальных и географических границ, при этом она варьирует в зависимости от популяции от 2 до 28% и, по последним данным, в среднем составляет 14%[4].
Несмотря на тот факт, что при ГСД и ПЭ наблюдаются сходные патофизиологические изменения[5], на практике ГСД рассматривается как отдельный независимый фактор риска развития ПЭ. В то же время данные литературы свидетельствуют о более высокой частоте ПЭ среди беременных с ГСД2.
Истинные механизмы этой взаимосвязи изучены не до конца. ГСД в сочетании с ПЭ существенно повышает суммарные акушерские и перинатальные риски, в то время как раннее выявление и профилактика могут улучшить прогноз и снизить стоимость лечения. Социально-медицинская значимость обоих заболеваний обусловливает актуальность изучения взаимосвязи ГСД с ПЭ с учетом наличия общих факторов риска и возможности возникновения отдаленных метаболических и сердечно-сосудистых осложнений.
Развитие медицинских технологий способствовало установлению ряда биохимических предикторов риска, схожих при ГСД и ПЭ, таких как уровни адипонектина, лептина, С-реактивного белка, миокинов, γ-глутамилтрансферазы, фактора некроза опухоли α, интерлейкина 6, гликированного гемоглобина и сывороточного железа[6]. Однако немаловажно оценить и влияние экстрагенитальных заболеваний, отягощающих соматический статус беременных и увеличивающих вероятность ПЭ как осложнения ГСД, определить клинико-анамнестические факторы риска, которые можно обнаружить при вербальном общении или знакомстве с медицинской документацией[7].
Цель исследования: выявить клинико-анамнестические прегестационные факторы риска ПЭ как осложнения ГСД.
МАТЕРИАЛЫ И МЕТОДЫ
В открытое обсервационное проспективное исследование, выполненное в 2017–2021 гг. на клинической базе кафедры акушерства, гинекологии и репродуктивной медицины факультета непрерывного медицинского образования и кафедре акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН им. Патриса Лумумбы — в Родильном доме № 25 ГКБ № 1 им. Н.И. Пирогова Департамента здравоохранения г. Москвы, включены 204 беременные женщины с ГСД, у 70 из которых беременность осложнилась ПЭ (основная когорта), у 134 ПЭ отсутствовала (группа сравнения). Возраст участниц варьировал от 21 года до 46 лет.
Критерии включения в обе группы: ГСД (О24.3 Существовавший ранее сахарный диабет неуточненный; O24.4 Сахарный диабет, развившийся во время беременности; O24.9 Сахарный диабет при беременности неуточненный); одноплодная беременность; доношенный срок беременности; живой плод; информированное согласие беременной на проведение всех необходимых лечебно-диагностических мероприятий.
Критерий включения в основную группу: умеренная ПЭ (O10-О16 Отеки, протеинурия и гипертензивные расстройства во время беременности, родов и в послеродовом периоде; O10 Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период; O10.0 Существовавшая ранее эссенциальная гипертензия, осложняющая беременность, роды и послеродовой период; O10.1 Существовавшая ранее кардиоваскулярная гипертензия, осложняющая беременность, роды и послеродовой период; O10.2 Существовавшая ранее почечная гипертензия, осложняющая беременность, роды и послеродовой период; O10.3 Существовавшая ранее кардиоваскулярная и почечная гипертензия, осложняющая беременность, роды и послеродовой период; O10.4 Существовавшая ранее вторичная гипертензия, осложняющая беременность, роды и послеродовой период; O10.9 Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период, неуточненная; О11 Преэклампсия, наложившаяся на хроническую гипертензию; O12 Вызванные беременностью отеки и протеинурия без гипертензии; O12.0 Вызванные беременностью отеки; O12.1 Вызванная беременностью протеинурия; O12.2 Вызванные беременностью отеки с протеинурией; O13 Вызванная беременностью гипертензия; 014 Преэклампсия; O14.0 Преэклампсия от легкой до умеренной).
Критерии исключения: многоплодная беременность; разгибательные предлежания головки плода; рубец на матке; СД 1 и 2 типов, другие специфические типы СД; инсулинотерапия; ПЭ тяжелой степени; недоношенная беременность; нежелание женщины участвовать в исследовании.
В основной группе поиск клинико-анамнестических факторов риска осуществляли путем выкопировки данных из первичной медицинской документации. Изучали особенности экстрагенитальной заболеваемости в качестве потенциального фактора риска ПЭ как осложнения ГСД.
Статистический анализ данных выполняли при помощи программ Statistica 12.0, Microsoft Excel 2007. Количественные показатели оценивали на предмет соответствия нормальному распределению с помощью критерия Шапиро — Уилка (при числе обследованных более 8 и менее 50) или критерия Колмогорова — Смирнова (при числе обследованных более 50). Сравнение двух вариационных рядов количественных показателей при нормальном распределении основывали на t-критерии Стьюдента.
Категориальные данные описывали с указанием абсолютных значений и процентов. Сравнение процентов при анализе многопольных таблиц сопряженности выполняли с помощью критерия χ2 Пирсона. Результаты считали статистически значимыми при р < 0,05. Различие частот двух исходов
оценивали на основании критерия χ2, при количестве наблюдений < 10 — на основании критерия χ2 с поправкой Йейтса. Сопряженность исходов с изучаемым фактором воздействия определяли с применением отношения шансов (ОШ) и его 95% доверительного интервала (ДИ).
РЕЗУЛЬТАТЫ
В исследуемой выборке возраст женщин в среднем превышал 30 лет (31,5 ± 5,5 года). Разбивка возрастного диапазона на пятилетние интервалы показала превалирование женщин в возрасте от 26 лет до 31 года (n = 86, 42,2%). Сочетание ПЭ с ГСД не зависело от возраста: он был сопоставимым в обеих группах (р = 0,66).
Сочетание ПЭ с ГСД в большей степени, чем ГСД без ПЭ, оказалось сопряжено с хронической АГ (ХАГ) (χ2 = 7,72, р = 0,006, ОШ = 8,52, 95% ДИ: 1,76–41,29) и перенесенными до беременности заболеваниями органов дыхания — ангиной (χ2 = 6,2, р = 0,01, ОШ = 3,98, 95% ДИ: 1,40–11,27), хроническим тонзиллитом (χ2 = 12,84, р < 0,001, ОШ = 4,81, 95% ДИ: 2,03–11,40), острым бронхитом (χ2 = 6,0, р = 0,02, ОШ = 7,33, 95% ДИ: 1,48–36,32) (табл.).
Таблица 1. Частота сопутствующих экстрагенитальных заболеваний, n (%)
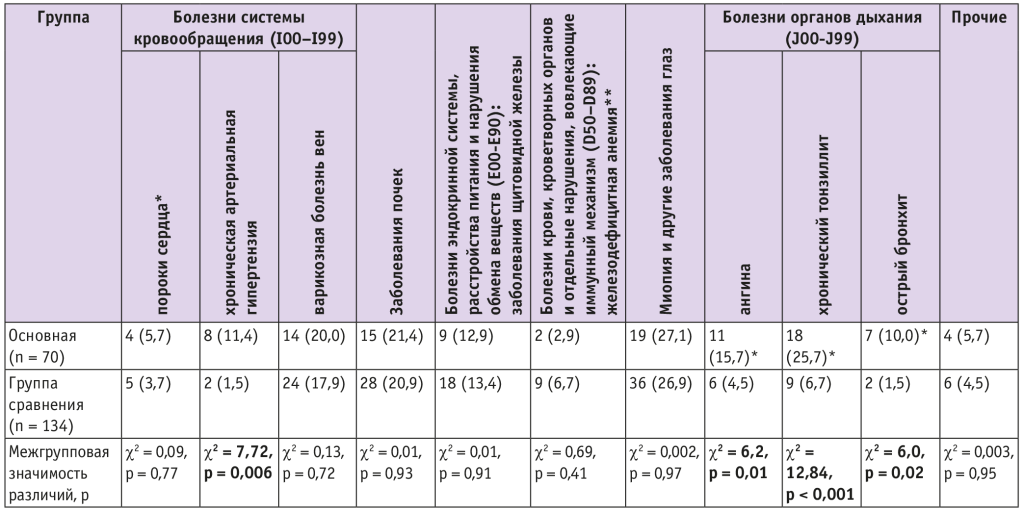
* Без нарушения кровообращения.
** Исключительно легкая степень.
ОБСУЖДЕНИЕ
ГСД и ПЭ являются равнозначными факторами кардиометаболических рисков. ГСД и гипертензивные состояния при беременности (включая ПЭ) в 2011 г. отнесены Американской кардиологической ассоциацией к серьезным материнским кардиометаболическим расстройствам, с 2016 г., в соответствии с Европейскими рекомендациями по профилактике и лечению сердечно-сосудистых заболеваний, таким пациенткам требуется диспансерное наблюдение в связи с риском развития у них сердечно-сосудистых болезней. Однако глобальный консенсус в отношении диагностических критериев гипертензивных расстройств при беременности (ГРБ) и ГСД до настоящего времени не достигнут, что затрудняет оценку различий между странами и регионами[8].
Общеизвестно, что ГРБ и ГСД не равнозначны по тяжести бремени болезни, и социально-демографические, социально-экономические детерминанты здоровья существенно влияют на их развитие и клинические последствия[1].
Согласно данным мировой литературы, потенциал кардиометаболических рисков ПЭ подкрепляют имеющиеся хронические экстрагенитальные заболевания (кардиоваскулярные, эндокринные), хронические инфекционно-воспалительные процессы[9]. Настоящее исследование подтвердило эти данные, показав сопряженность сочетанного с ПЭ ГСД с хроническими болезнями не только системы кровообращения (ХАГ), но и органов дыхания, в том числе с потенциальным формированием очагов инфекции (с ангиной, хроническим тонзиллитом, острым бронхитом).
Несмотря на не столь широкий перечень хронических экстрагенитальных заболеваний, выявленных у беременных сравниваемых групп, обращает на себя внимание общность их патогенеза. Объяснением может служить известная схожесть патофизиологических процессов при ГСД и ПЭ, среди которых выделяют оксидативный стресс, низкоуровневое воспаление, эндотелиальную дисфункцию, сердечно-сосудистые нарушения.
Генез ПЭ при ГСД (ишемия плаценты, усиление окислительного стресса и воспаления) тесно связан с прегестационным индексом массы тела и уровнем глюкозы в крови[10]. Факторами, приводящими к возникновению ПЭ, большого акушерского синдрома, являются множественные, зачастую наслаивающиеся патологические процессы, активирующие эндотелиальные клетки, внутрисосудистое воспаление и стресс синцитиотрофобласта[11].
Доказанным можно считать детерминированность ПЭ гипергликемией беременных, но не исключено участие инсулинорезистентности, гиперпродукции антител к рецепторам инсулина, ведущих к дисфункции сосудов, микроциркуляторным нарушениям3.
В качестве причины развития ПЭ при ГСД рассматривают и предшествующее ожирение[12].
ЗАКЛЮЧЕНИЕ
Клинико-анамнестическими факторами риска ПЭ у женщин с развившимся ГСД следует считать ХАГ, болезни органов дыхания в анамнезе (острый бронхит, ангину, хронический тонзиллит.
Ввиду увеличения частоты гипергликемических и гипертензивных состояний во время беременности, обрушившейся на весь мир пандемии ожирения, неудовлетворенности результатами и реальной эффективностью профилактических мероприятий и лечения, а также немногочисленности и неоднозначности научных данных необходимо направить усилия на изучение патогенеза и клинических особенностей течения ГСД и ПЭ. На этапе прегравидарной подготовки и в ранние сроки гестации целесообразно выделение женщин группы риска появления ПЭ как осложнения ГСД с учетом экстрагенитальных факторов риска и особенностей жирового обмена[13].
Поступила: 28.02.2024
Принята к публикации: 22.03.2024
________
1 Письмо МЗ РФ от 7 июня 2016 г. № 15-4/10/2-3483 о клинических рекомендациях «Гипертензивные расстройства во время беременности, в родах и в послеродовом периоде. Преэклампсия. Эклампсия». М.; 2016. 73 с.; Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Клинические рекомендации. 2023. URL: https://cr.minzdrav.gov.ru/recomend/637_1 (дата обращения — 15.02.2024).
2 Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды). Клинические рекомендации. 2021. URL: https://cr.minzdrav.gov.ru/recomend/636_1 (дата обращения — 15.02.2024).
3 Андреева Е.Н., Арбатская Н.Ю., Аржанова О.Н., Башмакова Н.В. и др. Гестационный сахарный диабет. Диагностика, лечение, акушерская тактика, послеродовое наблюдение. Клинические рекомендации. М.; 2020. 53 с.







